
معاینه تحت بیهوشی عمومی (EUA) در کودکان
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”1. معاینه تحت بیهوشی عمومی (EUA) در کودکان چیست؟
Section titled “1. معاینه تحت بیهوشی عمومی (EUA) در کودکان چیست؟”معاینه تحت بیهوشی عمومی (Examination Under Anesthesia: EUA) به انجام معاینات چشمی با استفاده از بیهوشی عمومی یا داروهای آرامبخش در کودکان خردسال یا بیماران غیرهمکار گفته میشود. نوزادان و کودکان نوپا همکاری در معاینه را دشوار مییابند و برای اندازهگیری دقیق فشار چشم، معاینه فوندوس و آزمایشهای الکتروفیزیولوژیک، آرامش کامل ضروری است. بنابراین در کودکان خردسال، ارزیابی دقیق اغلب با معاینه سرپایی معمولی امکانپذیر نیست.
در جراحی چشم، افرادی که تحت بیهوشی عمومی قرار میگیرند شامل کودکان، سالمندان، جراحیهای طولانی و بیمارانی هستند که بیحرکت ماندن برایشان دشوار است.
در EUA دو سطح وجود دارد: آرامبخشی رویهای (procedural sedation) که از داروهای آرامبخش و مسکن برای انجام معاینه استفاده میشود و بیهوشی عمومی (general anesthesia) که با از دست دادن کامل هوشیاری همراه است.
طبقهبندی عمق بیهوشی/آرامبخشی:
- آرامبخشی (sedation): هوشیاری باقی میماند و رفلکسهای راه هوایی حفظ میشود. از داروهای آرامبخش خوراکی یا شیاف استفاده میشود و برای معاینات کوتاه سرپایی مناسب است.
- بیهوشی عمومی (general anesthesia): همراه با از دست دادن کامل هوشیاری است و نیاز به محافظت از راه هوایی دارد. برای معاینات طولانی و دقیق در اتاق عمل استفاده میشود.
پزشک چشم در مرحله درخواست بیهوشی عمومی، مشکلات مربوط به بیهوشی را خلاصه کرده و در صورت نیاز با متخصص بیهوشی یا سایر متخصصان مشورت میکند.
2. موارد کاربرد و یافتههای بالینی
Section titled “2. موارد کاربرد و یافتههای بالینی”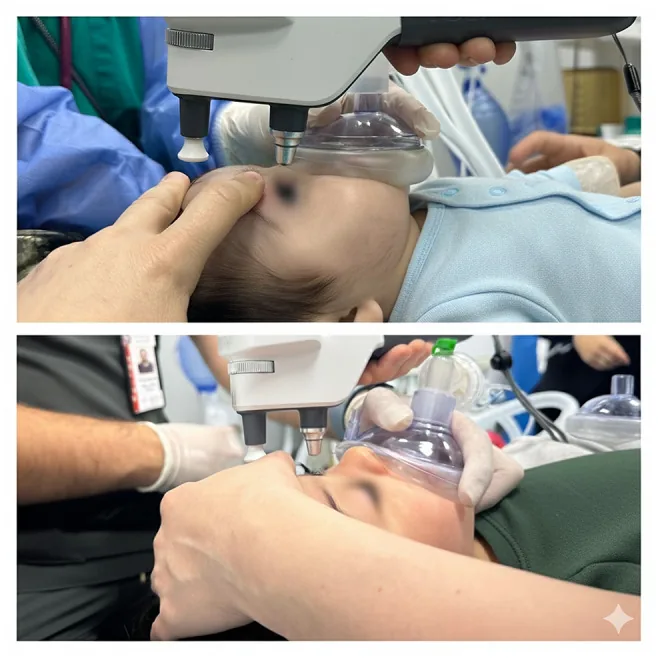
موارد کاربرد اصلی EUA شامل معاینات و بیماریهای زیر است:
معاینه تحت بیهوشی (EUA)
Section titled “معاینه تحت بیهوشی (EUA)”| معاینه | دلیل/موارد |
|---|---|
| معاینه فوندوس | غربالگری رتینوبلاستوما و معاینه دقیق فوندوس در نوزادان و کودکان غیرهمکار |
| اندازهگیری فشار چشم | تشخیص و پیگیری گلوکوم مادرزادی. استفاده از تونومتر گلدمن یا تونوپن |
| معاینه انکساری (تحت فلج تطابقی) | ارزیابی عیوب انکساری در استرابیسم مادرزادی و گلوکوم تکاملی |
| بیومتری اولتراسوند (اندازهگیری طول محوری چشم) | ارزیابی پیشرفت گلوکوم تکاملی |
| الکترورتینوگرافی (ERG) | ارزیابی عملکرد شبکیه در آکروماتوپسی و شبکوری مادرزادی ایستا |
| VEP (پتانسیل برانگیخته بینایی) | ارزیابی عینی آمبلیوپی و بیماریهای عصب بینایی |
| اندازهگیری قطر قرنیه و معاینه زاویه | تشخیص و پیگیری گلوکوم مادرزادی |
گروههای اصلی بیماریهای هدف
Section titled “گروههای اصلی بیماریهای هدف”- رتینوبلاستوما: EUA برای غربالگری منظم فوندوس ضروری است. در کودکان پرخطر، EUA مکرر از اوایل دوران نوزادی لازم است1).
- گلوکوم تکاملی: اندازهگیری فشار چشم، قطر قرنیه، زاویه اتاق قدامی و طول محوری چشم به طور جامع انجام میشود تا تشخیص و ارزیابی پیشرفت بیماری صورت گیرد.
- آب مروارید مادرزادی: برای ارزیابی قبل از عمل و پیگیری پس از عمل استفاده میشود.
- بیماریهای نیازمند ERG/VEP: در تشخیص الکتروفیزیولوژیک کوررنگی کامل، شبکوری مادرزادی ایستا و تنبلی چشم، ارزیابی عینی امکانپذیر است.
بیماران هدف
Section titled “بیماران هدف”بیماران اصلی شامل نوزادان و کودکان غیرهمکار و بیماران با اختلالات رشدی هستند. زمانی که معاینه سرپایی معمولی دقت کافی را فراهم نمیکند، EUA انتخاب میشود.
موارد تأیید در حین معاینه
Section titled “موارد تأیید در حین معاینه”فشار داخل چشم (با توجه به کاهش ناشی از داروی بیحسی)، قطر قرنیه، عمق اتاق قدامی، یافتههای زاویه، یافتههای فوندوس و طول محوری چشم به طور سیستماتیک ارزیابی میشوند. در گلوکوم مادرزادی، مقایسه قطر قرنیه نوزاد طبیعی (حدود 10 میلیمتر) و در سن 1 سالگی (حدود 11.5 میلیمتر) شاخص تشخیصی است.
3. ارزیابی قبل از عمل و مدیریت ایمنی
Section titled “3. ارزیابی قبل از عمل و مدیریت ایمنی”سه اورژانس احتمالی کودکان در اتاق معاینه چشم و اتاق عمل عبارتند از: ① مهار تنفسی و گردش خون ناشی از داروهای آرامبخش و مسکن، ② آنافیلاکسی به هر دارویی، و ③ برادیکاردی علامتدار و ایست قلبی ناشی از رفلکس چشمی-قلبی (OCR). قبل از عمل، هر خطر باید ارزیابی و آمادهسازی مناسب انجام شود.
ارزیابی قبل از عمل سیستم تنفسی
Section titled “ارزیابی قبل از عمل سیستم تنفسی”علائم سرماخوردگی بلافاصله قبل از جراحی حساسیت راه هوایی را افزایش میدهد. توصیه میشود بیهوشی عمومی را تا 2 تا 4 هفته پس از بهبود سرماخوردگی به تعویق بیندازید. به ویژه در کودکان، حساسیت راه هوایی میتواند منجر به لارنگواسپاسم ناشی از لوله گذاری یا بدتر شدن وضعیت تنفسی به دلیل ترشحات بیش از حد شود. در صورت عدم فوریت، با مشورت متخصص بیهوشی، تعویق را در نظر بگیرید.
ارزیابی خطر دشواری در حفظ راه هوایی
Section titled “ارزیابی خطر دشواری در حفظ راه هوایی”در بیمارانی که انتظار دشواری در راه هوایی میرود، نکات زیر را قبل از عمل整理 کرده و با متخصص بیهوشی مشورت کنید.
- سندرم داون: مستعد میکروگناتیا، ماکروگلوسیا و لارنگومالاسی
- سایر ناهنجاریهای کروموزومی: ارزیابی خطر بر اساس عوارض فردی
- هیپرتروفی آدنوئید و لوزه: خطر دشواری در تهویه به دلیل تنگی راه هوایی
معیارهای ناشتایی
Section titled “معیارهای ناشتایی”| ماده مصرفی | مدت ناشتایی |
|---|---|
| آب زلال | ۲ ساعت |
| شیر مادر | ۴ ساعت |
| شیر مصنوعی | ۶ ساعت |
| غذای سبک | ۶ ساعت |
علائم سرماخوردگی باعث افزایش واکنشپذیری راه هوایی میشود و خطر اسپاسم حنجره یا ترشحات زیاد در هنگام لولهگذاری را افزایش میدهد. در صورت عدم فوریت، تعویق ۲ تا ۴ هفته پس از بهبود سرماخوردگی توصیه میشود. با متخصص بیهوشی مشورت کنید.
4. آزمایشهای انجامشده در EUA
Section titled “4. آزمایشهای انجامشده در EUA”اندازهگیری فشار چشم
Section titled “اندازهگیری فشار چشم”از تونومتر گلدمن یا تونوپن استفاده میشود. داروهای بیهوشی عمومی (بیهوشی استنشاقی، پروپوفول و غیره) فشار چشم را کاهش میدهند، بنابراین در تفسیر مقادیر اندازهگیریشده باید احتیاط کرد. در اندازهگیری فشار چشم در گلوکوم تکاملی، اندازهگیری بلافاصله پس از بیداری یا در بیهوشی سطحی توصیه میشود.
اندازهگیری قطر قرنیه
Section titled “اندازهگیری قطر قرنیه”در گلوکوم تکاملی، افزایش قطر قرنیه یک شاخص مهم برای تشخیص و پیگیری است. قطر قرنیه نوزاد طبیعی حدود 10 میلیمتر و در سن 1 سالگی حدود 11.5 میلیمتر به عنوان مرجع ارزیابی میشود.
معاینه زاویه (گونیوسکوپی)
Section titled “معاینه زاویه (گونیوسکوپی)”از گونیوسکوپ مستقیم (مانند لنز Koeppe) استفاده میشود. ناهنجاریهای ساختار زاویه (مانند غشای Barkan) در گلوکوم مادرزادی ارزیابی میشوند.
معاینه فوندوس
Section titled “معاینه فوندوس”معاینه فوندوس با زاویه وسیع با استفاده از افتالموسکوپ غیرمستقیم تحت میدریاز انجام میشود. در رتینوبلاستوما، فشار اسکلرا برای بررسی کامل شبکیه محیطی اعمال میشود.
بیومتری اولتراسوند
Section titled “بیومتری اولتراسوند”طول محوری چشم با استفاده از اولتراسوند A-mode اندازهگیری میشود. این اندازهگیری برای ارزیابی پیشرفت گلوکوم مادرزادی مهم است و مقایسه مقادیر سریالی پیشرفت بیماری را نشان میدهد.
ERG (الکترورتینوگرام)
Section titled “ERG (الکترورتینوگرام)”ERG (الکترورتینوگرافی) میدان کامل برای ارزیابی عینی عملکرد شبکیه استفاده میشود. برای تشخیص آکروماتوپسی و شبکوری مادرزادی ایستا ضروری است و در نوزادانی که نمیتوانند بیحرکت بمانند، نیاز به EUA دارد.
VEP (پتانسیل برانگیخته بینایی)
Section titled “VEP (پتانسیل برانگیخته بینایی)”VEP برای ارزیابی عملکرد مسیر بینایی استفاده میشود. به عنوان یک غربالگری عینی برای آمبلیوپی و بیماریهای عصب بینایی مفید است.
معاینه انکساری
Section titled “معاینه انکساری”انکسار با استفاده از رتینوسکوپی تحت فلج تطابقی ارزیابی میشود. برای ارزیابی انکسار در استرابیسم مادرزادی و پیگیری گلوکوم تکاملی استفاده میشود.
5. روشهای آرامبخشی و بیهوشی
Section titled “5. روشهای آرامبخشی و بیهوشی”5-الف. رویکرد بدون استفاده از داروهای آرامبخش (انتخاب اول)
Section titled “5-الف. رویکرد بدون استفاده از داروهای آرامبخش (انتخاب اول)”موثرترین روش پیشگیری، «عدم استفاده از داروهای آرامبخش» است. با توجه به سن، وضعیت رشدی و شخصیت کودک، با همکاری خانواده، روشهایی برای کاهش اضطراب کودک (رضایت آگاهانه و آمادهسازی) مهم است.
آمادهسازی بر اساس سن:
- نوزادان و شیرخواران اولیه: قنداق کردن با حوله یا پتو، استفاده از پستانک
- شیرخواران دیررس: همراهی والدین، سرگرم کردن با اسباببازیهای صدادار یا نورانی
- کودکان مدرسهای: توضیح ضرورت و محتوای معاینه، ارائه گزینهها
5-ب. آرامبخشی سرپایی
Section titled “5-ب. آرامبخشی سرپایی”در صورت انتخاب آرامبخشی سرپایی برای معاینات کوتاهمدت سرپایی، از داروهای زیر استفاده میشود.
| دارو | نام تجاری | شکل دارویی | دوز |
|---|---|---|---|
| سدیم تریکلوفوس | تریکلوریل® | شربت | ۲۰-۸۰ میلیگرم/کیلوگرم (حداکثر ۲ گرم) |
| کلرال هیدرات | اسکلر® | شیاف و تنقیه | ۳۰-۵۰ میلیگرم/کیلوگرم (حداکثر ۱.۵ گرم) |
| فنوباربیتال | واکوبیتال® | شیاف | 4-7 mg/kg |
| هیدروکسیزین | آتاراکس®-P | تزریقی | 1 mg/kg |
| دیازپام | سرسین® | تزریق | 0.3 تا 0.5 میلیگرم/کیلوگرم (حداکثر 1 میلیگرم/کیلوگرم) |
| میدازولام | دورمیکام® | تزریق | 0.1 تا 0.3 میلیگرم/کیلوگرم |
5-ج. بیهوشی عمومی
Section titled “5-ج. بیهوشی عمومی”بیهوشی عمومی برای معاینات دقیق یا طولانی در اتاق عمل، یا زمانی که آرامبخشی کافی نیست، انتخاب میشود.
داروهای استنشاقی بیهوشی:
- سووفلوران و دسفلوران استفاده میشوند. مکانیسم اصلی آنها مهار عصبی از طریق افزایش سیگنالدهی به گیرندههای GABA و کانالهای پتاسیم است.
- موارد منع مصرف و احتیاط داروهای بیهوشی استنشاقی به شرح زیر است.
| دارو | موارد منع مصرف و احتیاط |
|---|---|
| هالوتان | سابقه آسیب کبدی با علت ناشناخته |
| ایزوفلوران | آسم شدید یا برونکواسپاسم |
| سِووفلوران | اختلال عملکرد کلیه |
داروهای القا:
- پروپوفول، تیوپنتال، اتومیدیت و غیره استفاده میشود. این داروها اثر کاهش فشار داخل چشم دارند.
گاز خنده (نیتروز اکسید):
- تا ۴ تا ۶ هفته پس از تعویض گاز داخل زجاجیه منع مصرف دارد.
5-د. معیارهای ترخیص پس از آرامبخشی
Section titled “5-د. معیارهای ترخیص پس از آرامبخشی”حداقل ۳۰ دقیقه تا ۱ ساعت مشاهده در بیمارستان ضروری است.
در نوزادان و کودکان خردسالی که همکاری برای معاینه معمول دشوار است، EUA برای غربالگری فوندوس رتینوبلاستوما، اندازهگیری فشار چشم و زاویه در گلوکوم مادرزادی، و آزمایشهای الکتروفیزیولوژیک مانند ERG و VEP اندیکاسیون دارد.
همه داروهای آرامبخش خطر سرکوب تنفسی دارند. داروهای تزریقی همچنین اثرات سرکوبکننده گردش خون دارند. تا حدود ۲۴ ساعت پس از آرامبخشی، ممکن است بیقراری یا سرگیجه باقی بماند و به والدین توصیه میشود پس از بازگشت به خانه مراقب حوادث باشند و کودک را از چشم دور نکنند.
هیپرترمی بدخیم قبلاً منع مصرف بیهوشی عمومی تلقی میشد، اما اکنون با برنامهریزی مناسب مانند اجتناب از داروهای محرک (سوکسینیلکولین، داروهای استنشاقی بیهوشی) قابل انجام است. تصمیمگیری باید با مشورت کامل با متخصص بیهوشی انجام شود.
۶. ویژگیهای آناتومیک کودکان و فیزیولوژی بیهوشی
Section titled “۶. ویژگیهای آناتومیک کودکان و فیزیولوژی بیهوشی”ویژگیهای آناتومیک راه هوایی کودکان
Section titled “ویژگیهای آناتومیک راه هوایی کودکان”راههای هوایی نوزادان و کودکان خردسال ویژگیهای زیر را دارند که خطر مدیریت آنها را در مقایسه با بزرگسالان افزایش میدهد.
- باریکی راه هوایی: خطر انسداد ناشی از ترشحات زیاد است
- افتادگی زبان: به دلیل بزرگ بودن سر و کوتاهی گردن خلفی، افتادگی زبان به راحتی رخ میدهد
- موقعیت بالای حنجره: حنجره در سطح مهرههای C3-4 قرار دارد که خطر آسپیراسیون را افزایش میدهد
با توجه به این ویژگیها، در بیهوشی عمومی کودکان باید توجه ویژهای به مدیریت راه هوایی داشت.
مکانیسم رفلکس چشمی-قلبی (OCR)
Section titled “مکانیسم رفلکس چشمی-قلبی (OCR)”فشار یا کشیدن کره چشم یا حدقه، عصب سهقلو (شاخه چشمی V1) را به عنوان مسیر آوران تحریک کرده و از طریق مرکز عصب واگ، باعث مهار قلبی (برادیکاردی، آریتمی، ایست قلبی) میشود که یک قوس رفلکسی را تشکیل میدهد. در کودکان، این رفلکس با فراوانی و شدت بیشتری نسبت به بزرگسالان بروز میکند.
برای پیشگیری، آتروپین با دوز 0.02 mg/kg قبل از عمل یا هنگام بروز رفلکس تجویز میشود. معمولاً با توقف دستکاری کره چشم یا حدقه، رفلکس به سرعت برطرف میشود، اما در موارد شدید نیاز به تجویز آتروپین است. همچنین گزارش شده است که تزریق بوپیواکائین زیر تونیک تنون به کاهش بروز رفلکس چشمی-قلبی کمک میکند.
تأثیر داروهای بیهوشی عمومی بر فشار داخل چشم
Section titled “تأثیر داروهای بیهوشی عمومی بر فشار داخل چشم”داروهای القا (پروپوفول، تیوپنتال، اتومیدیت) و داروهای استنشاقی (مانند سووفلوران) فشار داخل چشم را کاهش میدهند. دلیل اینکه در اندازهگیری فشار داخل چشم در گلوکوم مادرزادی، اندازهگیری بلافاصله پس از بیداری یا در بیهوشی سطحی ترجیح داده میشود، همین اثر دارویی است. برای ارزیابی دقیق فشار داخل چشم، انتخاب زمان اندازهگیری اهمیت دارد.
ملاحظات در بیماریهای نیازمند بیهوشی عمومی مکرر
Section titled “ملاحظات در بیماریهای نیازمند بیهوشی عمومی مکرر”در بیماریهایی مانند رتینوبلاستوما که نیاز به معاینه مکرر تحت بیهوشی (EUA) دارند، باید پس از هر بار آرامبخشی، بیمار حداقل ۳۰ دقیقه تا یک ساعت در بیمارستان تحت نظر باشد. همچنین بررسی منظم خطرات تجمعی بیهوشی با متخصص بیهوشی اهمیت دارد.
7. تحقیقات جدید و چشماندازهای آینده
Section titled “7. تحقیقات جدید و چشماندازهای آینده”تأثیر داروهای بیهوشی بر رشد عصبی کودکان
Section titled “تأثیر داروهای بیهوشی بر رشد عصبی کودکان”بحث در مورد احتمال تأثیر بیهوشی عمومی مکرر در دوران نوزادی بر رشد عصبی وجود دارد. این موضوع به ویژه در بیماریهایی مانند رتینوبلاستوما که نیاز به EUA مکرر دارند، قابل توجه است و نیاز به جمعآوری شواهد بیشتر در آینده دارد.
پیشرفت رویکردهای غیر آرامبخشی
Section titled “پیشرفت رویکردهای غیر آرامبخشی”تحقیقاتی در مورد روشهای معاینه چشم برای بیمارانی با نیازهای ویژه مانند اختلالات رشدی و اختلال طیف اوتیسم در حال انجام است. رویکردهای مبتنی بر رفتار درمانی و توجه به حساسیت حسی، تلاشهایی برای اجتناب از EUA هستند.
توسعه دستگاههای معاینه قابل حمل
Section titled “توسعه دستگاههای معاینه قابل حمل”با گسترش دوربینهای فوندوس دستی و دستگاههای ERG قابل حمل، ممکن است دفعات نیاز به EUA کاهش یابد. انتظار میرود که امکان انجام معاینات دقیقتر در کلینیک، خطر بیهوشی عمومی را کاهش دهد.
۸. منابع
Section titled “۸. منابع”- American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2020.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):S1-S126.
- Gupta Y, Shanmugam C, K P, Mandal S, Tandon R, Sharma N. Pediatric keratoconus. Surv Ophthalmol. 2025;70(2):296-330. PMID: 39396644.
