顱內壓增高引起的表現

隱球菌性腦膜炎的神經眼科徵候
一目瞭然的要點
Section titled “一目瞭然的要點”1. 隱球菌性腦膜炎的神經眼科徵象是什麼?
Section titled “1. 隱球菌性腦膜炎的神經眼科徵象是什麼?”隱球菌病是一種全身性真菌感染,主要病原體為新型隱球菌和格特隱球菌。當侷限於中樞神經系統時,表現為亞急性腦膜腦炎,並引起多種神經眼科徵象。
CM是免疫功能低下患者(尤其是HIV感染者)成人腦膜炎的主要原因。
- HIV相關:佔CM病例的79%,年發病約100萬例。每年約70萬人死亡,僅撒哈拉以南非洲就多達50萬人。CM佔AIDS相關死亡的15-17%。
- HIV陰性者:長期使用類固醇(25%)、慢性腎/肝/肺疾病(24%)、惡性腫瘤(16%)、實體器官移植(15%)等為背景因素。死亡率達20–30%。
- 免疫功能正常者:高達30%的CM病例發生在無基礎疾病的免疫功能正常者中,C. gattii 是最常見的致病菌。
有報告指出感染初期3個月內死亡率超過60%5)。即使在適當的抗真菌藥物治療下,死亡率仍高達15–30%5)。
高達30%的CM病例發生在無基礎疾病的免疫功能正常者中。免疫功能正常者中,C. gattii 是主要致病菌,近年來,具有抗GM-CSF自體抗體的患者群體也受到關注。HIV陰性者的死亡率高達20–30%。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”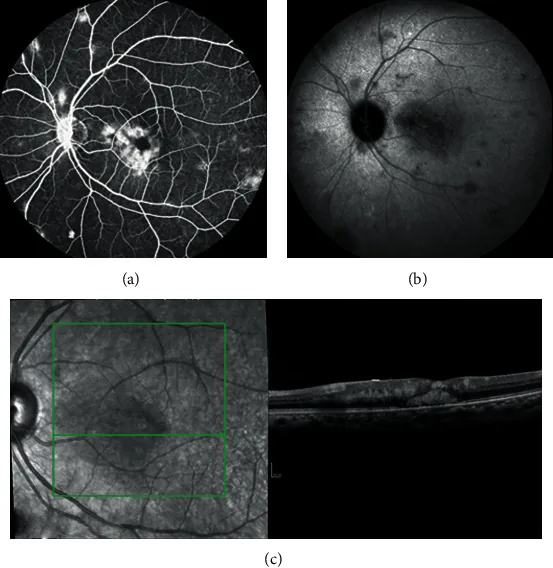
CM最常見的初始症狀是頭痛。其他症狀包括以下。
- 視力模糊(blurred vision):與顱內壓增高或視神經損傷相關
- 視力下降:由視神經直接浸潤或慢性視乳頭水腫引起
- 複視:由第III、IV、VI腦神經障礙引起
- 畏光:伴隨腦膜刺激或前葡萄膜炎
- 球後痛:由視神經周圍發炎引起
- 精神狀態改變、噁心/嘔吐、發燒、頸部疼痛:顱內壓增高或腦膜炎的全身症狀
臨床所見(醫師檢查確認的發現)
Section titled “臨床所見(醫師檢查確認的發現)”CM的神經眼科所見大致可分為顱內壓增高引起的繼發性改變和直接浸潤引起的所見。
直接浸潤引起的表現
其他眼部表現
Section titled “其他眼部表現”- 滑車神經麻痺(第IV對腦神經):發炎後蜘蛛膜粘連牽拉可能導致雙側麻痺。
- 眼球震顫:方向和類型多樣。
- 瞳孔不等大:動眼神經功能障礙的部分表現。
- 共同偏視障礙:提示腦幹浸潤
- 視野缺損:視束浸潤導致同側偏盲或同側象限盲
- 脈絡膜視網膜炎和眼內炎:由血行播散或經軟腦膜蔓延引起
- 肉芽腫性結膜炎和角膜炎:罕見的前段病變
3. 原因與風險因素
Section titled “3. 原因與風險因素”CM的主要致病菌為以下兩種。
- 新型隱球菌:約佔所有病例的80%,分布於全球。主要感染免疫功能低下者5)
- 格特隱球菌:也可感染免疫功能正常者,地理上多見於大洋洲、加拿大西部、美國太平洋西北部、東南亞和南美洲
環境中的鳥類糞便(尤其是鴿子)和土壤是主要感染源,透過吸入孢子而感染5)。格特隱球菌 也被報導與桉樹有關。
- HIV/AIDS:最大的危險因子。CD4陽性T細胞數低於100/μL時發病風險顯著增加4)
- 固體器官移植後:與使用免疫抑制劑相關
- 長期使用類固醇和免疫抑制劑
- 慢性腎病、肝病、肺病
- 惡性腫瘤(尤其是淋巴增殖性疾病)
- 抗GM-CSF自體抗體:近年備受關注的新型風險因子。在過去被認為免疫功能正常的患者中,作為播散性隱球菌病的原因,相關報告正在增加6)
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”CM的診斷主要透過腰椎穿刺進行腦脊髓液(CSF)檢查。
腦脊髓液檢查
Section titled “腦脊髓液檢查”- 腦脊髓液壓力測量:評估顱內壓升高不可或缺。正常上限為25 cmH2O。
- 腦脊髓液所見:典型表現為淋巴球為主的細胞增多、蛋白升高、糖降低,但HIV感染者細胞反應可能不明顯。
微生物學檢查
Section titled “微生物學檢查”| 檢查方法 | 特點 |
|---|---|
| 墨汁染色 | 快速、廉價。陽性率約50%5) |
| 隱球菌抗原(CrAg)LFA | 高敏感度、高特異度。可在血清及腦脊髓液中檢測 |
| 培養 | 確診的黃金標準。生長需數天至4週 |
- 頭部MRI:顯示擴大的Virchow-Robin間隙、膠狀假性囊腫、腦膜顯影增強及隱球菌瘤(肉芽腫性病變)1)。但僅約21-27%的病例呈現典型表現4)
- 頭部CT:敏感性低於MRI,但可用於緊急篩查
5. 標準治療方法
Section titled “5. 標準治療方法”CM的治療包含誘導、鞏固和維持三個階段。必須與感染科專家合作。
誘導治療
兩性黴素B(脂質體製劑或去氧膽酸鹽)+ 氟胞嘧啶合併使用。
HIV陽性者:2週 移植後:≥2週 免疫功能正常者:4–6週
鞏固治療
氟康唑每日一次,持續8週。
在HIV陽性患者中,考慮在第4週開始抗反轉錄病毒療法(ART)。
維持療法
氟康唑 200 mg/日,每日給藥。
至少持續1年。在HIV陽性患者中,若CD4 > 100/uL且病毒量檢測不到持續3個月以上,可考慮停藥。
顱內壓升高是CM視力障礙的主要原因,積極管理至關重要。
- 治療性腰椎穿刺:每日進行。對於高壓病例,單次引流最多30 mL。大多數患者可獲得充分控制。
- 腦脊液分流術(腦室腹腔分流術、腰椎腹腔分流術):當腰椎穿刺難以控制時考慮。
- 乙醯唑胺:不推薦。在CM的隨機對照試驗中,與安慰劑組相比,嚴重不良事件更頻繁,導致試驗提前終止。
HIV陽性患者的ART啟動時機
Section titled “HIV陽性患者的ART啟動時機”建議在CM急性期治療後至少延遲4週啟動ART4)。早期啟動ART(1-2週內)會增加免疫重建炎症症候群(IRIS)的風險,並與死亡率升高相關。
在泰國進行的一項針對22名CM患者的隨機對照試驗中,乙醯唑胺組出現靜脈血碳酸氫鹽水平顯著降低和氯化物水平升高,且比安慰劑組更頻繁地發生嚴重不良事件,因此試驗提前終止。建議盡可能避免使用。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”CM的神經眼科徵象涉及多種機制共同作用。
ICP升高的機制
Section titled “ICP升高的機制”隱球菌在蜘蛛膜下腔阻礙腦脊髓液通過蜘蛛膜顆粒的流動。此外,累積在腦脊髓液中的莢膜多醣體增加滲透壓,導致體液滯留,進一步升高顱內壓。顱內壓升高是視乳頭水腫和外展神經麻痺的主要原因,降顱壓治療改善視力和眼球運動支持此機制。
屍解的組織學檢查證實,隱球菌侵入並破壞視神經是視神經萎縮的主要原因。此機制中無先行的視乳頭水腫,可作為臨床鑑別點。
視束的浸潤根據受損部位引起同側偏盲或象限盲。
隱球菌性血管炎
Section titled “隱球菌性血管炎”屍解報告了基底動脈小分支的動脈內膜炎和腦幹梗塞。此血管炎機制可引起多種眼球運動障礙。
- 核間性眼肌麻痺(INO):由MLF血管性缺血引起。自1972年以來,僅報告了8例INO/WEBINO(壁眼雙側INO),極為罕見1)
- 動眼神經障礙:由血管痙攣和缺血引起,表現為從完全麻痺到孤立性瞳孔散大和眼瞼下垂的間歇性症狀
- 腦梗塞:CM患者中13–54%出現缺血性腦梗塞,基底核、內囊、額葉和視丘是好發部位1)
眼內擴散機制
Section titled “眼內擴散機制”眼內病變由血源性播散或經由軟腦膜蔓延引起。已報告有脈絡膜炎、脈絡膜視網膜炎、玻璃體炎、前葡萄膜炎和眼內炎。
C. neoformans 通過多種途徑穿過血腦屏障:細胞旁途徑、轉胞吞作用以及感染單核細胞/巨噬細胞(特洛伊木馬效應)5)。C. neoformans 和 C. gattii 均表現出對腦的獨特趨向性5)。
外展神經在顱底走行較長,因此解剖上易受顱內壓增高引起的壓迫影響。因此,不僅在CM中,在所有導致顱內壓升高的疾病中,外展神經麻痺是最常見的定位徵象。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”核間性眼肌麻痺與血管炎
Section titled “核間性眼肌麻痺與血管炎”Solis-Gomez等人(2025)報告了一名53歲慢性肝衰竭女性患者,在抗真菌治療開始前,核間性眼肌麻痺(INO)作為隱球菌腦膜炎的首發症狀出現1)。MRI顯示廣泛的柔腦膜增強以及中腦和小腦半球的幕下結節狀增強,DWI/ADC證實了缺血性腦梗塞。作者強調,包括INO在內的軸內症狀可能通過血管炎介導的缺血發生,並指出這是首例治療前出現INO的報告。自1972年以來,僅有8例INO/WEBINO病例被報導。
C. gattii 內源性脈絡膜視網膜炎
Section titled “C. gattii 內源性脈絡膜視網膜炎”Willett等人(2022)報告了一名免疫功能正常的37歲男性發生的 C. gattii 內源性脈絡膜視網膜炎2)。患者表現為視網膜下膿瘍,儘管接受了全身和玻璃體內抗真菌治療,仍進展為全層視網膜壞死。作者指出,C. gattii 與 C. neoformans 一樣可引起脈絡膜視網膜炎,並且通過玻璃體手術進行外科清創具有挑戰性。在眼科文獻中,這是人類 C. gattii 脈絡膜視網膜炎的第二例詳細報告。
原發性眼眶隱球菌病
Section titled “原發性眼眶隱球菌病”Afkhamnejad等人(2023)報告了一名20歲男性發生的原發性眼眶 C. neoformans 感染,該患者最初被認為免疫功能正常3)。眼眶膿瘍通過額骨向顱內擴展,需要眼科、神經外科和感染科的聯合管理。免疫學檢查發現IgM水平低,提示存在未診斷的體液免疫異常。據作者所知,這是全球首例原發性眼眶隱球菌病的報告。
抗GM-CSF自體抗體與播散性隱球菌病
Section titled “抗GM-CSF自體抗體與播散性隱球菌病”Viola等人(2021)對播散性隱球菌病與抗GM-CSF自體抗體的關聯進行文獻回顧,共匯總27例6)。所有病例均有中樞神經系統病變,48%合併肺部病變。C. gattii佔優勢(63%)。在已知臨床結局的19例中,13例(68%)完全康復,6例(32%)遺留神經或眼科後遺症。作者建議對無已知免疫缺陷的播散性隱球菌病患者檢測抗GM-CSF自體抗體。
8. 參考文獻
Section titled “8. 參考文獻”- Solis-Gomez R, Hernandez-Dehesa IA, Adan-Ruiz A, et al. Ophthalmoplegia as a Rare Initial Presentation of Cryptococcal Meningitis: A Case Report and Literature Review. Rev Fac Cienc Med Cordoba. 2025;82(1):176-187.
- Willett KL, Dalvin LA, Pritt BS, et al. Cryptococcus gattii endogenous chorioretinitis. Am J Ophthalmol Case Rep. 2022;25:101283.
- Afkhamnejad ER, Turner C, Reynoso D. A case of orbital cryptococcosis. Am J Ophthalmol Case Rep. 2023;30:101821.
- Petrakis V, Angelopoulou CG, Psatha E, et al. Recurrent Cryptococcal Meningitis in a Late Presenter of HIV: A Rare Case Report and Review of Literature. Am J Case Rep. 2023;24:e941714.
- Tu A, Byard RW. Cryptococcosis and unexpected death. Forensic Sci Med Pathol. 2021;17:742-745.
- Viola GM, Malek AE, Rosen LB, et al. Disseminated cryptococcosis and anti-granulocyte-macrophage colony-stimulating factor autoantibodies: An underappreciated association. Mycoses. 2021;64(6):576-582.
