เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส (CM) คือการติดเชื้อราของระบบประสาทส่วนกลางที่เกิดจาก Cryptococcus neoformans หรือ C. gattii ซึ่งแสดงอาการทางระบบประสาทและจักษุวิทยาที่หลากหลาย
อาการทางตาเกิดจากสองกลไก: การเปลี่ยนแปลงทุติยภูมิจากความดันในกะโหลกศีรษะ (ICP) ที่สูงขึ้น และการแทรกซึมโดยตรงของเชื้อโรคเข้าสู่เส้นประสาทตา เส้นประสาทสมอง และลูกตา
ภาวะ papilledema และอัมพาตของเส้นประสาทสมองคู่ที่ 6 (เส้นประสาท abducens) เป็นอาการทางตาที่พบบ่อยที่สุดจาก ICP ที่สูงขึ้น
ผู้ป่วยที่ติดเชื้อ HIV คิดเป็นสัดส่วนสูงถึง 79% ของผู้ป่วย CM แต่ผู้ป่วยมากถึง 30% เกิดขึ้นในบุคคลที่มีภูมิคุ้มกันปกติ
การรักษามาตรฐานประกอบด้วยสามระยะ: การรักษาเหนี่ยวนำด้วย amphotericin B ร่วมกับ flucytosine ตามด้วยการรักษาเสริมและการรักษาต่อเนื่องด้วย fluconazole
แม้จะได้รับการรักษาที่เหมาะสม อัตราการเสียชีวิตยังคงสูงถึง 15–30%; การวินิจฉัยตั้งแต่เนิ่นๆ และการจัดการ ICP อย่างจริงจังเป็นตัวกำหนดพยากรณ์โรค
โรคคริปโตค็อกโคซิส (cryptococcosis) คือการติดเชื้อราทั่วร่างกายที่เกิดจาก Cryptococcus neoformans และ Cryptococcus gattii เป็นหลัก เมื่อเกิดที่ระบบประสาทส่วนกลาง จะแสดงอาการเป็นเยื่อหุ้มสมองและสมองอักเสบแบบกึ่งเฉียบพลัน ทำให้เกิดอาการทางประสาทจักษุวิทยาที่หลากหลาย
เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสเป็นสาเหตุหลักของเยื่อหุ้มสมองอักเสบในผู้ใหญ่ที่มีภูมิคุ้มกันบกพร่อง โดยเฉพาะผู้ป่วย HIV
สัมพันธ์กับ HIV : คิดเป็นมากถึง 79% ของผู้ป่วยเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส โดยมีประมาณ 1 ล้านรายต่อปี มีผู้เสียชีวิตประมาณ 700,000 รายต่อปี และมากถึง 500,000 รายในแถบแอฟริกาตอนใต้ทะเลทรายซาฮาราเพียงแห่งเดียว เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสคิดเป็น 15–17% ของการเสียชีวิตที่เกี่ยวข้องกับเอดส์ผู้ที่ติดเชื้อ HIV-negative : ปัจจัยพื้นฐาน ได้แก่ การใช้สเตียรอยด์ เป็นเวลานาน (25%), โรคไต ตับ ปอดเรื้อรัง (24%), เนื้องอกมะเร็ง (16%), การปลูกถ่ายอวัยวะแข็ง (15%) อัตราการเสียชีวิตสูงถึง 20–30%ผู้ที่มีภูมิคุ้มกันปกติ : ผู้ป่วยเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสสูงถึง 30% เกิดขึ้นในผู้ที่มีภูมิคุ้มกันปกติโดยไม่มีโรคประจำตัว โดย C. gattii เป็นเชื้อก่อโรคที่พบบ่อยที่สุด
มีรายงานว่าอัตราการเสียชีวิตในช่วง 3 เดือนแรกของการติดเชื้อสูงกว่า 60% 5) แม้จะได้รับการรักษาด้วยยาต้านเชื้อราที่เหมาะสม อัตราการเสียชีวิตก็ยังสูงถึง 15–30% 5)
Q
เยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสเกิดขึ้นในผู้ที่ติดเชื้อ HIV-negative หรือไม่?
A
ผู้ป่วยเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสสูงถึง 30% เกิดขึ้นในผู้ที่มีภูมิคุ้มกันปกติโดยไม่มีโรคประจำตัว ในผู้ที่มีภูมิคุ้มกันปกติ C. gattii เป็นเชื้อก่อโรคหลัก และในช่วงไม่กี่ปีที่ผ่านมา กลุ่มผู้ป่วยที่มีแอนติบอดีต่อต้าน GM-CSF ก็ได้รับความสนใจเช่นกัน อัตราการเสียชีวิตในผู้ที่ติดเชื้อ HIV-negative สูงถึง 20–30%
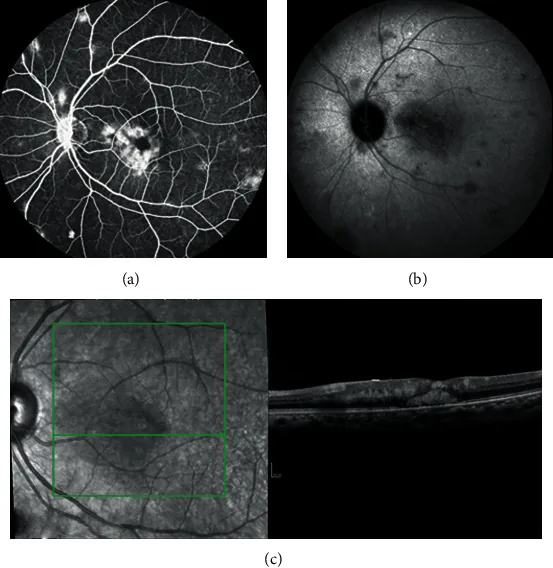
?????????????????OCT?? Maria Fernanda Flores Herrera, Nicolas Dauby, Evelyne Maillart et al. Multimodal Imaging in AIDS-Related Ocular Cryptococcosis. Case Reports in Ophthalmological Medicine. 2021 Feb 10; 2021:8894075. Figure 3. PM
CI D: PMC7892231. License: CC BY.
??????????
ICGA ?
OCT ?????????????????????????????????????????????
อาการเริ่มแรกที่พบบ่อยที่สุดใน CM คือ ปวดศีรษะ อาการอื่นๆ ที่อาจพบได้แก่:
ตามัว (blurred vision) : เนื่องจากความดันในกะโหลกศีรษะสูงหรือความผิดปกติของเส้นประสาทตา การมองเห็น ลดลงเส้นประสาทตา หรือภาวะ papilledema เรื้อรังภาพซ้อน (diplopia)กลัวแสง (photophobia) : ร่วมกับการระคายเคืองเยื่อหุ้มสมองหรือม่านตาอักเสบ ส่วนหน้าปวดหลังลูกตา (retrobulbar pain) : เนื่องจากการอักเสบรอบเส้นประสาทตา การเปลี่ยนแปลงของสภาวะจิตใจ คลื่นไส้อาเจียน ไข้ ปวดคอ : อาการทั่วร่างกายของความดันในกะโหลกศีรษะสูงหรือเยื่อหุ้มสมองอักเสบ
อาการแสดงทางประสาทจักษุวิทยาใน CM แบ่งออกเป็นการเปลี่ยนแปลงทุติยภูมิจากความดันในกะโหลกศีรษะสูงและอาการแสดงจากการแทรกซึมโดยตรง
อาการแสดงจากความดันในกะโหลกศีรษะสูง
Papilledema (บวมของจานประสาทตา ) : การตรวจพบที่สำคัญที่สุดในจอตาที่สะท้อนถึงความดันในกะโหลกศีรษะสูง มักเป็นทั้งสองข้าง
อัมพาตของเส้นประสาท Abducens (เส้นประสาทสมองคู่ที่ 6) : ความผิดปกติของเส้นประสาทสมองเฉพาะที่ที่พบบ่อยที่สุดที่เกี่ยวข้องกับความดันในกะโหลกศีรษะสูง อาจเป็นข้างเดียวหรือสองข้าง
ตามัวชั่วคราว การมองเห็น บกพร่องชั่วคราวเนื่องจากความดันในกะโหลกศีรษะสูง
อาการแสดงจากการแทรกซึมโดยตรง
Optic neuropathy (โรคเส้นประสาทตา ) : การแทรกซึมโดยตรงของเส้นประสาทตา ทำให้การมองเห็น ลดลงและเส้นประสาทตา ฝ่อ การไม่มี papilledema อาจเป็นจุดที่แตกต่างจากความดันในกะโหลกศีรษะสูง
อัมพาตเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve) : รูม่านตา ขยาย หนังตาตก จำกัดการเคลื่อนไหวของลูกตา อาจมีอาการเป็นๆ หายๆ จากหลอดเลือดอักเสบ
Internuclear ophthalmoplegia (INO ) : เกิดจากความเสียหายของ medial longitudinal fasciculus (MLF) พบได้น้อยแต่มีรายงาน
อัมพาตเส้นประสาทสมองคู่ที่ 4 (trochlear nerve) : มีรายงานอัมพาตทั้งสองข้างจากการดึงรั้งของเยื่อหุ้มสมองชั้นอะแร็กนอยด์ที่หดตัวหลังการอักเสบอาตา (nystagmus)รูม่านตาไม่เท่ากัน (anisocoria)ความผิดปกติของการมองตามร่วมกัน : บ่งชี้ถึงการแทรกซึมของก้านสมองความบกพร่องของลานสายตา เส้นประสาทตา ทำให้เกิด hemianopsia เหมือนกันหรือ quadrantanopsia เหมือนกันจอประสาทตา อักเสบร่วมกับคอรอยด์ อักเสบและเยื่อบุตา ชั้นในอักเสบเยื่อบุตาอักเสบ ชนิดแกรนูโลมาและกระจกตา อักเสบ
Q
ทำไมการมองเห็นลดลงโดยไม่มี papilledema?
A
เนื่องจากกลไกการแทรกซึมและทำลายเส้นประสาทตา โดยตรงของ Cryptococcus ในกรณีฝ่อของเส้นประสาทตา จากความดันในกะโหลกศีรษะสูง มักมี papilledema นำมาก่อน ในขณะที่การแทรกซึมโดยตรงอาจไม่มี papilledema ร่วมด้วย อย่างไรก็ตาม ไม่ใช่ตัวบ่งชี้แยกที่สมบูรณ์
แบคทีเรียหลักที่ทำให้เกิด CM มีสองชนิดดังนี้:
C. neoformans 5) C. gattii
มูลนก (โดยเฉพาะนกพิราบ) และดินในสิ่งแวดล้อมเป็นแหล่งติดเชื้อหลัก และการติดเชื้อเกิดจากการสูดดมสปอร์5) นอกจากนี้ยังมีรายงานว่า C. gattii เกี่ยวข้องกับต้นยูคาลิปตัส
เอชไอวี/เอดส์ : ปัจจัยเสี่ยงที่สำคัญที่สุด ความเสี่ยงเพิ่มขึ้นอย่างมากเมื่อจำนวนเซลล์ CD4+ T น้อยกว่า 100/ไมโครลิตร 4) หลังการปลูกถ่ายอวัยวะแข็ง : เกี่ยวข้องกับการใช้ยากดภูมิคุ้มกันการใช้สเตียรอยด์ และยากดภูมิคุ้มกันเป็นเวลานาน โรคไตเรื้อรัง โรคตับ โรคปอด เนื้องอกมะเร็ง (โดยเฉพาะโรคที่มีการเพิ่มจำนวนของเซลล์ลิมฟอยด์)แอนติบอดีต่อต้าน GM-CSF : ปัจจัยเสี่ยงใหม่ที่ได้รับความสนใจในช่วงไม่กี่ปีที่ผ่านมา มีรายงานเพิ่มขึ้นว่าเป็นสาเหตุของโรคคริปโตค็อกโคซิสชนิดแพร่กระจายในผู้ป่วยที่เคย被认为มีภูมิคุ้มกันปกติ 6)
ในผู้ติดเชื้อ HIV แนะนำให้ตรวจคัดกรองแอนติเจนคริปโตค็อกคัส (CrAg) และให้ยาป้องกันเมื่อจำนวนเซลล์ที CD4+ ลดลง ผู้ป่วยที่ใช้ยากดภูมิคุ้มกันควรหลีกเลี่ยงการสัมผัสกับสิ่งแวดล้อมที่มีการสะสมของมูลนก (เช่น รังนกพิราบ เล้าไก่)
การวินิจฉัยเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส (CM) อาศัยการตรวจน้ำไขสันหลัง (CSF) โดยการเจาะหลังเป็นหลัก
การวัดความดันน้ำไขสันหลัง : จำเป็นสำหรับการประเมินภาวะความดันในกะโหลกศีรษะสูง ค่าปกติสูงสุดคือ 25 ซม. H2Oผลการตรวจน้ำไขสันหลัง : การเพิ่มขึ้นของจำนวนเซลล์โดยมีลิมโฟไซต์เป็นส่วนใหญ่ โปรตีนสูงขึ้น และน้ำตาลต่ำเป็นลักษณะทั่วไป แต่ในผู้ติดเชื้อ HIV การตอบสนองของเซลล์อาจไม่ชัดเจน
วิธีการตรวจ ลักษณะเฉพาะ การย้อมหมึกอินเดีย (India ink) รวดเร็วและราคาถูก อัตราการให้ผลบวกประมาณ 50%5) การทดสอบแอนติเจนคริปโตค็อกคัส (CrAg) LFA ความไวและความจำเพาะสูง สามารถวัดได้ในซีรัมและน้ำไขสันหลัง การเพาะเชื้อ มาตรฐานทองคำสำหรับการวินิจฉัยที่แน่นอน การเจริญเติบโตใช้เวลาหลายวันถึง 4 สัปดาห์
MRI ศีรษะ : แสดงให้เห็นช่องว่าง Virchow-Robin ที่ขยายใหญ่ขึ้น, ถุงเทียมเจลาตินัส, การเพิ่มความเข้มของเยื่อหุ้มสมอง, และ cryptococcoma (รอยโรคแบบ granulomatous)1) อย่างไรก็ตาม มีเพียงประมาณ 21–27% ของผู้ป่วยเท่านั้นที่แสดงผลการตรวจที่จำเพาะ4) CT scan ศีรษะ : ความไวต่ำกว่า MRI แต่มีประโยชน์ในการคัดกรองกรณีฉุกเฉิน
การตรวจอวัยวะภายในลูกตา : ประเมิน papilledema. papilledema ทั้งสองข้างและอัมพาตของเส้นประสาท abducens เป็นข้อบ่งชี้ในการตรวจหาเยื่อหุ้มสมองอักเสบ (เจาะน้ำไขสันหลัง)การตรวจรีเฟล็กซ์รูม่านตา และรูม่านตา : RAPD (relative afferent pupillary defect) บ่งชี้ถึงโรคเส้นประสาทตา การตรวจลานสายตา ความบกพร่องของลานสายตา ที่เกี่ยวข้องกับรอยโรคของ optic tract
การรักษา CM ประกอบด้วยสามระยะ: การชักนำ การทำให้คงที่ และการบำรุงรักษา จำเป็นต้องร่วมมือกับผู้เชี่ยวชาญด้านโรคติดเชื้อ
การรักษาแบบชักนำ
แอมโฟเทอริซิน บี (รูปแบบไลโปโซมหรือดีออกซีโคเลต) + ฟลูไซโทซีน ร่วมกัน
ผู้ติดเชื้อเอชไอวี: 2 สัปดาห์
หลังปลูกถ่าย: 2 สัปดาห์ขึ้นไป
ผู้มีภูมิคุ้มกันปกติ: 4–6 สัปดาห์
การรักษาแบบทำให้คงที่
ฟลูโคนาโซล ทุกวัน ต่อเนื่องเป็นเวลา 8 สัปดาห์
ในผู้ติดเชื้อ HIV ให้พิจารณาเริ่มการรักษาด้วยยาต้านไวรัส (ART) ในสัปดาห์ที่ 4
การรักษาแบบประคับประคอง
ฟลูโคนาโซล 200 มก./วัน ทุกวัน
ให้ต่อเนื่องอย่างน้อย 1 ปี ในผู้ติดเชื้อ HIV ให้พิจารณาหยุดหาก CD4 > 100/ไมโครลิตร และตรวจไม่พบไวรัสเป็นเวลา ≥3 เดือน
ความดันในกะโหลกศีรษะที่สูงขึ้นเป็นปัจจัยหลักที่ทำให้สูญเสียการมองเห็น ใน CM และจำเป็นต้องจัดการอย่างจริงจัง
การเจาะน้ำไขสันหลังเพื่อการรักษา : ทำทุกวัน ปริมาณการระบายสูงสุดประมาณ 30 มล. ในกรณีความดันสูง ควบคุมได้เพียงพอในผู้ป่วยส่วนใหญ่การผ่าตัดเปลี่ยนทางน้ำไขสันหลัง (การผ่าตัดเปลี่ยนทางจากโพรงสมองไปช่องท้อง หรือการผ่าตัดเปลี่ยนทางจากไขสันหลังไปช่องท้อง): พิจารณาเมื่อการเจาะน้ำไขสันหลังควบคุมได้ยากอะเซตาโซลาไมด์ อะเซตาโซลาไมด์ เมื่อเทียบกับยาหลอก ทำให้ต้องยุติการทดลองก่อนกำหนด
แนะนำให้ชะลอการเริ่มการรักษาด้วยยาต้านไวรัสอย่างน้อย 4 สัปดาห์หลังการรักษาเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสระยะเฉียบพลัน4) การเริ่มการรักษาด้วยยาต้านไวรัสเร็ว (ภายใน 1-2 สัปดาห์) เพิ่มความเสี่ยงของกลุ่มอาการอักเสบจากการฟื้นฟูภูมิคุ้มกันและสัมพันธ์กับอัตราการเสียชีวิตที่เพิ่มขึ้น
แอมโฟเทอริซิน บี มักทำให้เกิดความผิดปกติของไตและความผิดปกติของอิเล็กโทรไลต์ (ภาวะโพแทสเซียมในเลือดต่ำ ภาวะแมกนีเซียมในเลือดต่ำ) ดังนั้นจึงจำเป็นต้องติดตามการทำงานของไตและอิเล็กโทรไลต์อย่างสม่ำเสมอระหว่างการรักษา ฟลูไซโทซีนมีผลข้างเคียงหลักคือการกดไขกระดูก (ภาวะนิวโทรพีเนีย ภาวะเกล็ดเลือดต่ำ) การติดตามจำนวนเม็ดเลือดจึงมีความสำคัญ
Q
เหตุใดจึงไม่แนะนำให้ใช้อะเซตาโซลาไมด์ในการจัดการความดันในกะโหลกศีรษะในเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส?
A
ในการทดลองแบบสุ่มที่มีกลุ่มควบคุมในประเทศไทยกับผู้ป่วยเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัส 22 ราย กลุ่มที่ได้รับอะเซตาโซลาไมด์ พบว่าระดับไบคาร์บอเนตในเลือดดำลดลงอย่างมีนัยสำคัญและระดับคลอไรด์เพิ่มขึ้น และเกิดเหตุการณ์ไม่พึงประสงค์ร้ายแรงบ่อยกว่ากลุ่มยาหลอก ส่งผลให้ต้องยุติการทดลองก่อนกำหนด แนะนำให้หลีกเลี่ยงการใช้ยานี้หากเป็นไปได้
อาการทางประสาทจักษุวิทยาในเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสเกี่ยวข้องกับกลไกหลายอย่างที่ทำงานร่วมกัน
Cryptococcus ขัดขวางการไหลของน้ำไขสันหลังผ่านแกรนูเลชันอะแรคนอยด์ในช่องใต้อะแรคนอยด์ นอกจากนี้ พอลิแซ็กคาไรด์ของแคปซูลที่สะสมในน้ำไขสันหลังจะเพิ่มแรงดันออสโมติกทำให้เกิดการคั่งของของเหลว ซึ่งเพิ่มความดันในกะโหลกศีรษะอีก ความดันในกะโหลกศีรษะสูงเป็นสาเหตุหลักของ papilledema และอัมพาตของเส้นประสาท abducens และการมองเห็น และการเคลื่อนไหวของตาที่ดีขึ้นด้วยการรักษาลดความดันในกะโหลกศีรษะสนับสนุนกลไกนี้
การตรวจทางจุลพยาธิวิทยาในการชันสูตรพลิกศพยืนยันการบุกรุกและการทำลายเส้นประสาทตา โดย Cryptococcus เป็นสาเหตุหลักของฝ่อของเส้นประสาทตา การไม่มี papilledema มาก่อนในกลไกนี้อาจเป็นจุดแยกทางคลินิก
การแทรกซึมของ optic tract ทำให้เกิด hemianopia แบบ homonymous หรือ quadrantanopia แบบ homonymous ขึ้นอยู่กับตำแหน่งของรอยโรค
Endarteritis ของแขนงเล็กของหลอดเลือด basilar artery และ brainstem infarction ได้รับรายงานในการชันสูตรพลิกศพ กลไกหลอดเลือดอักเสบนี้อาจทำให้เกิดความผิดปกติของการเคลื่อนไหวตาที่หลากหลายดังต่อไปนี้
ตาเหล่เข้า ข้างในจากเส้นประสาทสมองคู่ที่ 6 (INO )INO /WEB INO (ตาเหล่ออก ทั้งสองข้างจาก INO ) เพียง 8 ราย ซึ่งพบได้น้อยมาก 1) ความผิดปกติของเส้นประสาทสมองคู่ที่ 3 : ทำให้เกิดอาการเป็นพักๆ ตั้งแต่เป็นอัมพาตสมบูรณ์จนถึงม่านตา ขยายและหนังตาตก แบบแยกเดี่ยว เนื่องจากการหดเกร็งของหลอดเลือดและภาวะขาดเลือดสมองขาดเลือด : ภาวะสมองขาดเลือดพบได้ 13–54% ในผู้ป่วย CM โดยตำแหน่งที่พบบ่อยคือ ปมประสาทฐาน แคปซูลภายใน กลีบหน้าผาก และทาลามัส 1)
รอยโรคภายในลูกตาเกิดจากการแพร่กระจายทางกระแสเลือดหรือการลุกลามผ่านเยื่อเพีย มีรายงานการอักเสบของคอรอยด์ จอประสาทตา และคอรอยด์ น้ำวุ้นตา ม่านตา ส่วนหน้า และเยื่อบุตาอักเสบ ทั้งลูกตา
C. neoformans ข้ามกำแพงเลือดสมองผ่านหลายเส้นทาง: ระหว่างเซลล์ การผ่านเซลล์ และการติดเชื้อโมโนไซต์/มาโครฟาจ (ผลม้าโทรจัน) 5) ทั้ง C. neoformans และ C. gattii แสดงความชอบเฉพาะต่อสมอง 5) .
Q
ทำไมเส้นประสาทแอบดูเซนส์จึงเสียหายได้ง่ายที่สุด?
A
เส้นประสาทแอบดูเซนส์มีเส้นทางยาวตามฐานกะโหลกศีรษะ ทำให้เสี่ยงต่อการถูกกดทับจากความดันในกะโหลกศีรษะที่สูงขึ้นเนื่องจากความเปราะบางทางกายวิภาค ดังนั้น ไม่เพียงแต่ในเยื่อหุ้มสมองอักเสบจากมะเร็ง แต่ในโรคทั่วไปที่ทำให้ความดันในกะโหลกศีรษะสูงขึ้น อัมพาตของเส้นประสาทแอบดูเซนส์จะปรากฏเป็นสัญญาณเฉพาะที่ที่พบบ่อยที่สุด
Solis-Gomez และคณะ (2025) รายงานกรณีผู้หญิงอายุ 53 ปีที่มีภาวะตับวายเรื้อรัง ซึ่งภาวะตากระตุก ระหว่างนิวเคลียส (INO ) ปรากฏเป็นอาการเริ่มแรกของเยื่อหุ้มสมองอักเสบจากคริปโตค็อกคัสก่อนเริ่มการรักษาด้วยยาต้านเชื้อรา1) MRI แสดงการเพิ่มความเข้มของเยื่อหุ้มสมองชั้นเลปโตเมนินจีสอย่างกว้างขวางและการเพิ่มความเข้มแบบก้อนใต้เทนโทเรียมในสมองส่วนกลางและซีกสมองน้อย และยืนยันภาวะสมองขาดเลือดจาก DWI/ADC ผู้เขียนเน้นว่าอาการภายในแกนรวมถึง INO สามารถเกิดขึ้นได้จากการขาดเลือดที่เกิดจากหลอดเลือดอักเสบ และนี่เป็นรายงานแรกของ INO ก่อนการรักษา มีเพียง 8 รายของ INO /WEB INO ที่รายงานตั้งแต่ปี 1972
Willett และคณะ (2022) รายงานกรณีจอประสาทตา อักเสบจากเชื้อรา C. gattii ชนิดภายในในชายอายุ 37 ปีที่มีภูมิคุ้มกันปกติ2) ผู้ป่วยมีฝีใต้จอประสาทตา ซึ่งพัฒนาเป็นเนื้อตายของจอประสาทตา ทุกชั้นแม้จะได้รับการรักษาด้วยยาต้านเชื้อราทั้งระบบและในน้ำวุ้นตา ผู้เขียนตั้งข้อสังเกตว่า C. gattii สามารถทำให้เกิดจอประสาทตา อักเสบได้เช่นเดียวกับ C. neoformans และการผ่าตัดล้างแผลโดยการตัดน้ำวุ้นตา เป็นเรื่องยาก ในเอกสารทางจักษุวิทยา นี่เป็นเพียงรายงานโดยละเอียดครั้งที่สองของจอประสาทตา อักเสบจาก C. gattii ในมนุษย์
Afkhamnejad และคณะ (2023) รายงานการติดเชื้อ C. neoformans ปฐมภูมิในเบ้าตา ของชายอายุ 20 ปี ซึ่งก่อนหน้านี้ถือว่ามีภูมิคุ้มกันปกติ3) ฝีในเบ้าตา ทะลุกระดูกหน้าผากและลุกลามเข้าไปในกะโหลกศีรษะ ต้องอาศัยการดูแลแบบสหสาขาวิชาชีพจากจักษุวิทยา ศัลยกรรมประสาท และโรคติดเชื้อ การตรวจทางภูมิคุ้มกันพบว่าระดับ IgM ต่ำ บ่งชี้ถึงความผิดปกติของภูมิคุ้มกันแบบฮิวโมรัลที่ยังไม่ได้รับการวินิจฉัย เท่าที่ผู้เขียนทราบ นี่เป็นรายงานแรกของโรคคริปโตคอกโคซิสปฐมภูมิในเบ้าตา ในโลก
Viola และคณะ (2021) ได้ทบทวนวรรณกรรมเกี่ยวกับความสัมพันธ์ระหว่างโรคคริปโตคอกโคซิสชนิดแพร่กระจายและแอนติบอดีต่อตนเองต่อ GM-CSF และรวบรวมผู้ป่วย 27 ราย6) ผู้ป่วยทุกรายมีรอยโรคในระบบประสาทส่วนกลาง และร้อยละ 48 มีรอยโรคในปอดร่วมด้วย C. gattii พบเด่นชัดที่ร้อยละ 63 ในจำนวน 19 รายที่ทราบผลลัพธ์ทางคลินิก 13 ราย (ร้อยละ 68) หายเป็นปกติ ส่วน 6 ราย (ร้อยละ 32) มีผลตกค้างทางระบบประสาทหรือจักษุวิทยา ผู้เขียนแนะนำให้ตรวจหาแอนติบอดีต่อตนเองต่อ GM-CSF ในผู้ป่วยโรคคริปโตคอกโคซิสชนิดแพร่กระจายที่ไม่มีภาวะภูมิคุ้มกันบกพร่องที่ทราบสาเหตุ
Solis-Gomez R, Hernandez-Dehesa IA, Adan-Ruiz A, et al. Ophthalmoplegia as a Rare Initial Presentation of Cryptococcal Meningitis: A Case Report and Literature Review. Rev Fac Cienc Med Cordoba. 2025;82(1):176-187.
Willett KL, Dalvin LA, Pritt BS, et al. Cryptococcus gattii endogenous chorioretinitis. Am J Ophthalmol Case Rep. 2022;25:101283.
Afkhamnejad ER, Turner C, Reynoso D. A case of orbital cryptococcosis. Am J Ophthalmol Case Rep. 2023;30:101821.
Petrakis V, Angelopoulou CG, Psatha E, et al. Recurrent Cryptococcal Meningitis in a Late Presenter of HIV: A Rare Case Report and Review of Literature. Am J Case Rep. 2023;24:e941714.
Tu A, Byard RW. Cryptococcosis and unexpected death. Forensic Sci Med Pathol. 2021;17:742-745.
Viola GM, Malek AE, Rosen LB, et al. Disseminated cryptococcosis and anti-granulocyte-macrophage colony-stimulating factor autoantibodies: An underappreciated association. Mycoses. 2021;64(6):576-582.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต