前段/眼表

免疫检查点抑制剂引起的葡萄膜炎(Immune Checkpoint Inhibitor Uveitis)
一目了然的要点
Section titled “一目了然的要点”1. 免疫检查点抑制剂引起的葡萄膜炎
Section titled “1. 免疫检查点抑制剂引起的葡萄膜炎”免疫检查点抑制剂(ICI)是阻断T细胞刹车分子(检查点分子)的单克隆抗体,从而增强对癌细胞的免疫应答1)。虽然它们为癌症治疗带来了革命性变化,但也会引起肿瘤以外部位的非特异性炎症,即免疫相关不良事件(irAE)1)。
ICI的分类
Section titled “ICI的分类”主要靶点分子和代表性药物如下所示1)。
| 靶点分子 | 代表性药物 |
|---|---|
| CTLA-4 | 伊匹木单抗(Yervoy®)、曲美木单抗 |
| PD-1 | 纳武利尤单抗(Opdivo®)、帕博利珠单抗(Keytruda®)、西米普利单抗 |
| PD-L1 | 阿特珠单抗(Tecentriq®)、阿维鲁单抗、德瓦鲁单抗 |
CTLA-4 在淋巴结中调控 T 细胞活化,而 PD-1 抑制外周组织中的 T 细胞应答1)。抑制这些通路可促进抗肿瘤免疫,但同时也可能诱发自身免疫反应。2019 年葡萄膜炎诊疗指南也将 ICI 列为药物性葡萄膜炎的重要致病药物3)。
眼部 irAE 的发生频率
Section titled “眼部 irAE 的发生频率”眼部 irAE 的发生率为 1–3%1)。后段炎症(视网膜/脉络膜)约占所有眼部 irAE 的 5–20%,但严重程度较高,若处理不当可能导致永久性视力损害1)。随着 ICI 适应症的扩大,眼科和肿瘤内科双方的认识变得更为重要。
眼部 irAE 总体发生频率为 1–3%1)。不同药物存在差异:CTLA-4 单药约 1%,PD-1 单药 0.3–0.6%,两药联合时风险增加 2–3 倍4)。大部分为干眼症或前葡萄膜炎,但后段炎症(占所有眼部 irAE 的 5–20%)可能成为影响视力预后的严重并发症。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”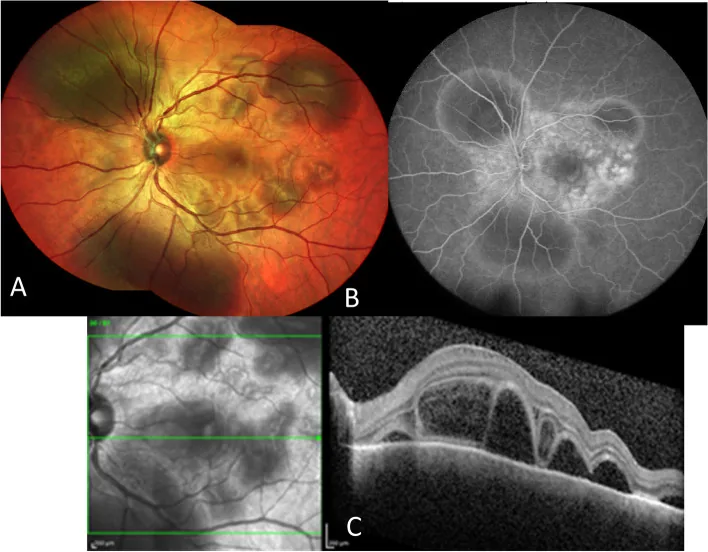
葡萄膜炎主要表现为充血、视物模糊、畏光和眼痛。后段炎症出现视力下降、飞蚊症和视物变形1)。眼眶肌炎表现为复视、上睑下垂和眼球突出2)。干眼症主要表现为干燥感和异物感。
ICI 相关眼部 irAE 可发生于眼球的几乎所有区域。
后节
眼眶
眼眶肌炎(抗CTLA-4最常见):倾向于双侧发生。MRI显示眼外肌肿大和强化2)。
眼眶脂肪炎症:可能波及眶尖和眶上裂2)。
甲状腺眼病样炎症:即使甲状腺功能正常也可出现。
神经
眼眶炎症的发病时间从首次给药后2天到2个月不等2)。与全身性irAE(肌炎、心肌炎、结肠炎)合并的病例需注意重症化。
3. 原因与风险因素
Section titled “3. 原因与风险因素”ICI引起眼部irAE的根本原因是T细胞免疫检查点解除导致的自身免疫反应诱发1)。
- CTLA-4抑制:解除控制T细胞活化的刹车,允许对正常组织的攻击1)
- PD-1/PD-L1抑制:直接破坏眼组织的PD-L1依赖性免疫特权1)
- CTLA-4+PD-1联合:眼部irAE风险比单药增加2~3倍4)
- 黑色素瘤患者:含黑色素的眼组织(脉络膜、RPE)与肿瘤抗原的交叉反应导致VKH样全葡萄膜炎风险高1, 10)
- 已有BRB破坏:糖尿病视网膜病变等血-视网膜屏障已破坏的状态下风险增加1)
- 宿主遗传易感性:提示HLA-DR15等HLA类型的参与7)
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”ICI相关眼部irAE的诊断基于ICI使用史与眼部表现的时间关联性。应实施葡萄膜炎诊疗指南(2019)的基本筛查3)。诊断原则是确认可疑药物使用与症状出现的时间关系,并排除其他原因。
| 部位 | 主要检查方法 | 目的 |
|---|---|---|
| 前眼部 | 裂隙灯显微镜 | 前房炎症细胞/闪辉、角膜表现 |
| 后眼部 | OCT/FA | 视网膜外层信号消失、血管渗漏、囊样黄斑水肿1) |
| 后眼部 | 视网膜电图(ERG) | 评估MAR样视网膜病变的视杆和视锥功能 |
| 眼眶 | MRI | 眼外肌肿大/强化、眼眶脂肪炎症2) |
发病时间参考
Section titled “发病时间参考”- 葡萄膜炎:首次给药后2周至6个月(中位时间3-4个月)
- 眼眶炎症:首次给药后2天至2个月
- VKH样全葡萄膜炎:吲哚青绿血管造影(ICGA)早期显示脉络膜高荧光(与原田病相似)1, 10)
前葡萄膜炎需与感染性和非感染性葡萄膜炎鉴别。VKH样反应在临床上与原发性VKH相似,但黑色素瘤ICI使用史是重要线索1, 10)。眼肌炎需与甲状腺眼病、IgG4相关疾病和特发性眼眶炎症鉴别2)。MAR(黑色素瘤相关视网膜病变)样视网膜病变需与副肿瘤综合征鉴别1)。感染性葡萄膜炎和转移性眼内肿瘤(伪装综合征)也应排除。
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗需在肿瘤内科医生和眼科医生协商下,根据CTCAE分级个体化进行。停药是治疗原则,但由于ICI的抗肿瘤效果直接关系到生命,停药决定应由多学科团队慎重做出。
按CTCAE分级的管理算法5)
Section titled “按CTCAE分级的管理算法5)”| 分级 | 严重程度 | 眼科管理 | ICI是否继续 |
|---|---|---|---|
| 1 | 轻度(无症状,仅裂隙灯检查发现) | 局部类固醇:Rinderon® 0.1% 每日4-6次 | 可继续 |
| 2 | 中度(视力下降1级、前房炎症) | Tenon囊下注射:曲安奈德20 mg + 强化类固醇滴眼液 | 谨慎继续 |
| 3 | 重度(视力下降≥2级、全葡萄膜炎) | 全身PSL 1~2 mg/kg/日,逐渐减量(眼部症状改善后) | ICI中断 |
| 4 | 失明风险 | 类固醇冲击:甲泼尼龙1 g/日×3天 + 免疫抑制剂 | 中断;恢复困难 |
VKH样全葡萄膜炎的治疗
Section titled “VKH样全葡萄膜炎的治疗”- 高剂量类固醇:泼尼松龙(PSL)1 mg/kg/日,早期引入
- 重症病例:类固醇冲击(甲泼尼龙1 g/日×3天)
- 难治性病例:加用环孢素 3~5 mg/kg/日
- ICI 重启需在与肿瘤内科充分协商后决定5)
眼科局部治疗的详细说明
Section titled “眼科局部治疗的详细说明”前葡萄膜炎(1~2级)
- 类固醇滴眼液:倍他米松 0.1% 或地塞米松 0.1% 频繁滴眼
- 散瞳药:预防虹膜后粘连(阿托品 1% 或托吡卡胺 0.5%)
中度至重度后段炎症
- Tenon囊下注射:曲安奈德 20 mg
- 眼内植入物(限于适应症病例)
特殊病理状态
- 合并重症肌无力:考虑血浆置换疗法9)
- 眼眶炎症:大部分病例通过全身类固醇治疗缓解,但部分患者可能出现残留复视2)
在炎症得到充分控制后(1级以下),可与肿瘤内科医生协商考虑恢复治疗。但VKH样全葡萄膜炎等严重眼部irAE复发风险高,是否恢复需个体化判断。恢复后需要眼科密切随访 6)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”眼的免疫特权与ICI的影响
Section titled “眼的免疫特权与ICI的影响”眼是免疫特权器官,以下机制抑制T细胞介导的炎症 1)。
- 血-视网膜屏障(BRB)限制外周T细胞进入眼内。
- 视网膜色素上皮(RPE)细胞表达PD-L1和PD-L2,将T细胞转化为调节性T细胞(Treg)。
- Müller细胞和小胶质细胞也表达PD-L1,抑制T细胞介导的炎症。
- TGF-β维持免疫抑制微环境。
ICI直接靶向这些PD-1/PD-L1依赖的免疫特权机制,因此存在眼内T细胞活化的风险 1)。
ICI诱导的后段炎症的三种机制
Section titled “ICI诱导的后段炎症的三种机制”Haliyur等人(2025)将ICI诱导的后段irAE分为三种类型 1)。
1型:T细胞交叉反应
1a型:抗肿瘤T细胞与含黑色素细胞等眼组织发生交叉反应,引发VKH样全葡萄膜炎。在黑色素瘤患者中发生率为5~14% 1)。
1b型:ICI使眼特异性组织驻留记忆T细胞扩增和活化,导致自身免疫性视网膜病变1)。
2型:旁观者血管炎
3型:自身抗体介导
PD-1也在B细胞上表达,ICI诱导B细胞谱系扩增和浆细胞产生组织特异性自身抗体1)。
它也参与副肿瘤综合征(如MAR样视网膜病变)的加重1)。
临床表现不限于单一机制,多种机制可能重叠。VKH样全葡萄膜炎(1a型)表现为渗出性视网膜脱离和脉络膜高荧光,临床上可能难以与原田病区分1)。
眼眶炎症的机制
Section titled “眼眶炎症的机制”抗CTLA-4抑制剂(伊匹木单抗)最常引起眼眶炎症2)。抗PD-1/PD-L1抑制剂也有类似临床特征的报道2)。MRI显示眼外肌增大和强化以及眼眶脂肪的炎性改变,倾向于双侧出现2)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”随着ICI适应症的迅速扩大,预计未来几十年ICI相关眼部irAE的病例数将增加1)。
基于生物标志物的风险预测
Section titled “基于生物标志物的风险预测”- 血清IL-17和IL-23水平升高被认为是VKH样反应的预测因子7)
- 通过HLA-DR15和HLA-A2等HLA分型预先识别高风险患者的研究正在进行中
- 治疗前基线眼科检查与血清生物标志物相结合的风险分层是未来的课题7)
新型治疗策略
Section titled “新型治疗策略”目前,对后段irAE病理生理的理解主要基于病例报告和病例系列,诊断标准和治疗指南尚未建立1)。肿瘤科与眼科之间的协作方案亟待建立。
8. 参考文献
Section titled “8. 参考文献”- Haliyur R, Elner SG, Sassalos T, Kodati S, Johnson MW. Pathogenic Mechanisms of Immune Checkpoint Inhibitor (ICI)-Associated Retinal and Choroidal Adverse Reactions. Am J Ophthalmol. 2025;272:8-18.
- Ang T, Kherani A, Margolin E, Bhattacharya A, Beland F, Margolin J. Orbital Inflammation: A Review. Surv Ophthalmol. 2024;69(5):622-631.
- ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日本眼科学会雑誌. 2019;123(6):635-696.
- Dalvin LA, Shields CL, Orloff M, Sato T, Shields JA. Checkpoint inhibitor immune therapy: systemic indications and ophthalmic side effects. Retina. 2018;38(6):1063-1078.
- Brahmer JR, Abu-Sbeih H, Ascierto PA, et al. Society for Immunotherapy of Cancer (SITC) clinical practice guideline on immune checkpoint inhibitor-related adverse events. J Immunother Cancer. 2021;9(6):e002435.
- Fortes BH, Liou H, Dalvin LA. Ophthalmic adverse effects of immune checkpoint inhibitors: the Mayo Clinic experience. Br J Ophthalmol. 2021;105(8):1108-1113.
- Bitton K, Michot JM, Barreau E, et al. Prevalence and clinical patterns of ocular complications associated with anti-PD-1/PD-L1 anticancer immunotherapy. Am J Ophthalmol. 2019;202:109-117.
- Chen JJ, Bhatti MT. Neuro-ophthalmic complications of immune checkpoint inhibitors. Ophthalmology. 2022;129(11):1311-1321.
- Matas-García A, Milisenda JC, Selva-O’Callaghan A, et al. Ocular myasthenia gravis and myositis following immune checkpoint inhibitor therapy. Neurology. 2020;95(14):e1672-e1680.
- Schulz TU, Urner J, Seegräber M, et al. Immune checkpoint inhibitor-induced Vogt-Koyanagi-Harada-like syndrome: a case report and review of literature. Ocul Immunol Inflamm. 2022;30(3):731-741.
