รอยบุ๋มคอรอยด์ เฉพาะที่ (FCE ) คือรอยบุ๋มเฉพาะที่ของคอรอยด์ ที่ตรวจพบได้ด้วย OCT โดยไม่มีสตาฟิโลมาส่วนหลัง หรือการโป่งพองของตาขาว ร่วมด้วย
มักไม่มีอาการและพบโดยบังเอิญ แต่อาจทำให้เห็นภาพบิดเบี้ยว จุดบอดกลาง ภาพ และการมองเห็น ลดลง
อัตราการเกิดเส้นเลือดใหม่ในคอรอยด์ (MNV) ร่วมด้วยประมาณ 16% จึงจำเป็นต้องติดตามในระยะยาว
การจำแนกโดย OCT เป็นชนิดพอดีและไม่พอดีเป็นปัจจัยพยากรณ์โรคที่สำคัญ
การรักษาด้วยยาต้าน VEGF มีประสิทธิภาพในกรณีที่มีเส้นเลือดใหม่ในจอประสาทตา โดยตอบสนองทางกายวิภาคที่ดีใน 71% ของผู้ป่วยในช่วงไม่กี่ปีที่ผ่านมา โรคนี้ถูกแยกออกจากกลุ่มโรคคอรอยด์หนา (pachychoroid) และถูกจัดประเภทใหม่เป็นความบกพร่องของเยื่อบรูค (Bruch) จากการอักเสบ
รอยบุ๋มคอรอยด์ แบบโฟกัส (Focal Choroidal Excavation; FCE ) คือการเปลี่ยนแปลงแบบบุ๋มเฉพาะที่ของคอรอยด์ ที่ตรวจพบโดยเครื่องเอกซเรย์การเชื่อมโยงกันด้วยแสง (OCT ) ลักษณะเด่นคือไม่มีสตาฟิโลมา หลังหรือการขยายของตาขาว รายงานครั้งแรกโดย Jampol ในปี 2006 และตั้งชื่อโดย Margolis และคณะในปี 2011
รูปแบบของ FCE แบ่งออกเป็น 2 ชนิดหลัก
ชนิดที่เข้ากันได้
คำจำกัดความ : ชนิดที่ไม่มีการแยกตัวระหว่างส่วนนอกของเซลล์รับแสง และ RPE (เยื่อบุผิวรงควัตถุจอตา)
ลักษณะ : เซลล์รับแสง และ RPE จมลงไปด้วยกันในรอยบุ๋มโดยยังคงยึดติดกัน มักมีแนวโน้มที่ค่อนข้างคงที่
ผล OCT : RPE และชั้นเซลล์รับแสง บริเวณรอยบุ๋มเคลื่อนตัวไปทางคอรอยด์ พร้อมกัน
ชนิดไม่เข้ารูป
คำจำกัดความ : ชนิดที่มีช่องว่าง (ของเหลวใต้จอประสาทตา หรือวัตถุสะท้อนแสงสูง) ระหว่างส่วนนอกของเซลล์รับแสง และ RPE
ลักษณะเด่น : มีความเสี่ยงสูงต่อภาวะแทรกซ้อน เช่น หลอดเลือดใหม่ในจุดรับภาพ (หลอดเลือดใหม่จากคอรอยด์ ) หรือจอประสาทตาลอกชนิดมีน้ำใต้จอประสาทตา
ผล OCT : พบการสะสมของของเหลวหรือวัตถุสะท้อนแสงสูงระหว่าง RPE และชั้นเซลล์รับแสง ภายในรอยบุ๋ม
นอกจากนี้ยังใช้การจำแนกตามรูปร่าง (รูปกรวย รูปชาม แบบผสม) และตามตำแหน่ง (ที่โฟเวีย นอกโฟเวีย) ด้วย
Capellan และคณะได้จำแนกประเภทตามสาเหตุออกเป็น 3 ชนิด ได้แก่ ชนิดที่ 1 (สายตาสั้น ) ชนิดที่ 2 (แต่กำเนิด) และชนิดที่ 3 (ภายหลัง/อักเสบ) ในชนิดที่ 3 อัตราการเกิดภาวะแทรกซ้อนของ CNV (เส้นเลือดใหม่ในคอรอยด์ ) สูงถึง 40% 7) .
ความชุกในผู้ที่มีอายุต่ำกว่า 40 ปีคือ 0.18% (3 ตาจาก 1697 ตา) 1) ความชุกของ FCE ในผู้ป่วยจอประสาทตา คอรอยด์ อักเสบชนิดเซรุ่มส่วนกลาง (CSC ) อยู่ที่ 2.8–7.8% ซึ่งสูงกว่าประชากรทั่วไป 1) การตรวจพบเพิ่มขึ้นตามการแพร่หลายของการตรวจ OCT
ในช่วงไม่กี่ปีที่ผ่านมา FCE มีแนวโน้มที่จะถูกแยกออกจากกลุ่มโรคคอรอยด์หนา (pachychoroid) โดยถือเป็นภาวะอิสระที่เกิดจากความบกพร่องของเยื่อบรูค จากการอักเสบและการบางเฉพาะที่ของคอรอยด์ 8)
Q
ภาวะคอรอยด์บุ๋มเฉพาะที่ (FCE) เป็นโรคที่พบได้ยากหรือไม่?
A
ความชุกในผู้ที่มีอายุต่ำกว่า 40 ปีต่ำเพียง 0.18% แต่ด้วยการแพร่หลายของ OCT ทำให้พบผู้ป่วยโดยบังเอิญเพิ่มขึ้น 1) ส่วนใหญ่ไม่มีอาการและถูกค้นพบครั้งแรกเมื่อตรวจอวัยวะรับภาพหรือ OCT
ส่วนใหญ่ไม่มีอาการ พบโดยบังเอิญขณะตรวจ OCT ในกรณีที่มีอาการ จะแสดงดังนี้
ภาพบิดเบี้ยว ภาพบิดเบี้ยว และค่าสายตาที่ดีที่สุดที่แก้ไขแล้ว (BCVA) 20/402) .จุดบอดกลาง การมองเห็น ลดลงจอประสาทตา หรือชนิดที่ไม่เข้ากันตามัว : มีรายงานตามัวเล็กน้อยในชายอายุ 33 ปี1) .
ในชุดผู้ป่วย FCE 32 ราย 60-77% ของผู้ป่วยมีอาการผิดปกติทางการมองเห็น บางอย่าง
ผลตรวจอวัยวะรับภาพ : อาจพบรอยโรคสีเหลืองเฉพาะที่บริเวณโฟเวียหรือพาราโฟเวียการเรืองแสงอัตโนมัติของจอตา (FAF ) : พบการเปลี่ยนแปลงของการเรืองแสงในบริเวณรอยโรค1) 5) .การตรวจหลอดเลือดด้วยฟลูออเรสซีน (FFA ) : พบการเรืองแสงมากเกินในช่วงปลาย (เฉพาะการรั่วหรือการย้อมสี)1) 5) . ใน FCE นอกโฟเวีย การย้อมสีเรืองแสงในช่วงปลายโดยไม่มีอาการบวมน้ำเป็นลักษณะเฉพาะ5) .OCT คอรอยด์ เฉพาะที่ซึ่งเป็นพื้นฐานในการวินิจฉัย สามารถแยกความแตกต่างระหว่างชนิดที่พอดีและไม่พอดีได้OCTA FCE ชั้นเส้นเลือดฝอยคอรอยด์ จะแสดงสัญญาณการไหลที่มืด (บริเวณว่าง) 1) เมื่อมีเส้นเลือดใหม่ที่จอตา จะเห็นเส้นเลือดใหม่รูปทรงคล้ายตาข่ายดอกไม้ 2) .
Q
จำเป็นต้องรักษาหรือไม่แม้ไม่มีอาการ?
A
หากไม่มีอาการและไม่มีเส้นเลือดใหม่ที่จอประสาทตา หรือจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา การติดตามอาการเป็นพื้นฐาน อย่างไรก็ตาม เนื่องจากมีความเสี่ยงต่อภาวะแทรกซ้อนของเส้นเลือดใหม่ที่จอประสาทตา จึงแนะนำให้ติดตามอย่างสม่ำเสมอด้วยการตรวจ OCT และ OCTA (ดูรายละเอียดในหัวข้อ “วิธีการรักษามาตรฐาน”)
ยังไม่มีการอธิบายกลไกการเกิด FCE อย่างสมบูรณ์ และมีสมมติฐานหลายข้อถูกเสนอขึ้น
สมมติฐานความผิดปกติแต่กำเนิด : เชื่อว่า FCE เกิดขึ้นแต่กำเนิดเนื่องจากความผิดปกติของพัฒนาการคอรอยด์ ในระยะตัวอ่อน3) สมมติฐานความบกพร่องของเยื่อบรูชที่ได้มา : การเสื่อมหรือความบกพร่องของเยื่อบรูชทำให้เนื้อเยื่อชั้นนอกยื่นออกมาภายใต้ความดันลูกตา เกิดเป็น FCE 4) ลักษณะเด่นคือเยื่อลิมิตันส์ภายในไม่เคลื่อนที่สมมติฐานการอักเสบ (ล่าสุด) : การอักเสบทำให้เกิดความบกพร่องของเยื่อบรูชและคอรอยด์ บางลงเฉพาะที่ นำไปสู่การเกิด FCE 8) จากสมมติฐานนี้ FCE ถือเป็นภาวะที่แยกจากสเปกตรัมพาคิคอรอยด์ หลักฐานโดยตรงที่เกี่ยวข้องกับ ABCA4 : ในโรคสตาร์การ์ด (จอประสาทตา เสื่อมที่เกี่ยวข้องกับ ABCA4) พบความบกพร่องเล็กน้อยของเยื่อบรูชเกิดขึ้นก่อนการเกิด FCE หลายเดือน ยืนยันโดยการสังเกต OCT ต่อเนื่องเป็นเวลา 8 ปี7)
ด้านล่างนี้คือโรคและปัจจัยเสี่ยงหลักที่เกี่ยวข้องกับ FCE
หมวดหมู่ โรค/ปัจจัย หมายเหตุ โรคตาทางพันธุกรรม โรคเบสต์ 6% มี FCE ร่วมด้วย3) โรคตาทางพันธุกรรม จอประสาทตา เสื่อมที่เกี่ยวข้องกับ ABCA4รายงานการลุกลามอย่างรวดเร็ว7) โรคทางระบบ กลุ่มอาการอลาจิลล์ การกลายพันธุ์ของยีน JAG16) โรคคอรอยด์ จอประสาทตา อักเสบชนิดเซรุ่มส่วนกลาง/โรคหลอดเลือดคอรอยด์ ชนิดโพลิปอยด์ความชุก 2.8–7.8%1) วิถีชีวิต การสูบบุหรี่ ภาวะเครียดออกซิเดชัน → ความบกพร่องของเยื่อบรูช4)
ปัจจัยเสี่ยงอื่นๆ ได้แก่ สายตาสั้น เพศหญิง และความชุกในคนเอเชีย พบการเกิดในตาทั้งสองข้าง 7 ใน 18 ราย (38.89%)1) .
FCE ส่วนใหญ่เกิดจากการเปลี่ยนแปลงแต่กำเนิดหรือการเปลี่ยนแปลงที่เกิดขึ้นภายหลังซึ่งหลีกเลี่ยงไม่ได้ อย่างไรก็ตาม การสูบบุหรี่อาจส่งเสริมความเสียหายของ RPE และข้อบกพร่องของเยื่อ Bruch ผ่านทางความเครียดออกซิเดชัน ซึ่งเพิ่มความเสี่ยงในการเกิด FCE และ CNV การเลิกสูบบุหรี่และการตรวจตาเป็นประจำมีความสำคัญ
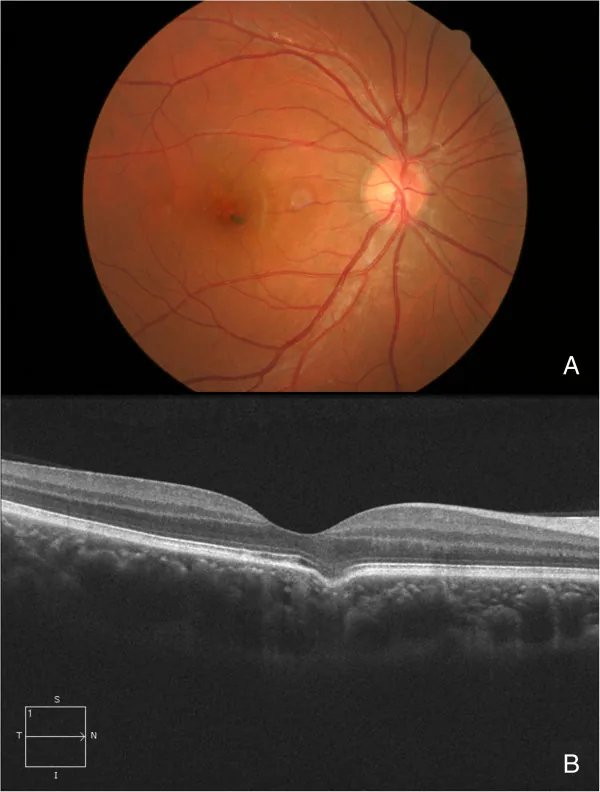
ภาพรอยบุ๋มคอรอยด์แบบโฟกัส (FCE) Jie Guo; Lu Zhong; Chunhui Jiang; Xin Zhou; Gezhi Xu; Wenji Wang; Yuliang Wang. Clinical and optic coherence tomography findings of focal choroidal excavation in Chinese patients. BMC Ophthalmol. 2014 May 6; 14:63. Figure 3. PM
CI D: PMC4107723. License: CC BY.
ภาพถ่ายจอประสาทตา และ OCT ของตาที่มีหลุมเดี่ยว ภาพเหล่านี้มาจากชายอายุ 30 ปีที่เข้ารับการตรวจร่างกายทั่วไปตามปกติ (A) มีการเปลี่ยนแปลงของเม็ดสีบางส่วนที่จุดภาพชัด (B) พบหลุมที่รอยบุ๋มจอประสาทตา จาก OCT
OCT เป็นสิ่งจำเป็นสำหรับการวินิจฉัย FCE การวินิจฉัยและประเมินผลทำได้โดยการรวมการตรวจต่อไปนี้
OCT
บทบาท : มาตรฐานทองคำในการวินิจฉัย
ผลการตรวจ : รอยบุ๋มของคอรอยด์ เฉพาะที่ สามารถแยกแยะระหว่างชนิดที่พอดีและไม่พอดี นอกจากนี้ยังวัดรูปร่าง (ทรงกรวย รูปชาม ผสม) และความลึก
OCTA
บทบาท : การตรวจหาเส้นเลือดใหม่ในจอประสาทตา แบบไม่รุกราน สามารถวินิจฉัยได้โดยไม่ต้องใช้สารทึบแสง2)
ผลการตรวจ : บริเวณสัญญาณการไหลมืดในชั้นเส้นเลือดฝอยคอรอยด์ บริเวณ FCE เมื่อมีจอประสาทตา ใหม่ร่วมด้วย จะพบจอประสาทตา ใหม่รูปตาข่ายคล้ายดอกไม้ 2) .
FA และ ICGA
ผล FA : การเรืองแสงมากเกินในช่วงปลาย (การรั่ว / การย้อมสี) มีประโยชน์ในการประเมิน CNV และการเสื่อมของ RPE 5) .
ผล ICGA : การประเมินโครงสร้างหลอดเลือดคอรอยด์ มีประโยชน์ในการประเมินคอรอยด์หนา และหลอดเลือดคอรอยด์ ขยาย 4) .
การตรวจเสริมอื่นๆ ได้แก่ FAF (ประเมินสุขภาพ RPE ) และอัลตราซาวนด์โหมด B (เพื่อแยกจากสตาฟิโลมา หลัง)
การแยกโรคจากโรคต่อไปนี้มีความสำคัญ
สตาฟิโลมา หลังลูกตาเนื้องอกยูเวีย : รอยโรคที่นูนขึ้นมา แยกโรคด้วยอัลตราซาวด์และ MRIการดึงรั้งของวุ้นตา ที่จอตา : การยึดติดกับคอร์เทกซ์วุ้นตา ยืนยันด้วย OCT จอตาลอกแบบมีน้ำใต้จอตาชนิดกลาง : มีจอตาลอกแบบมีน้ำใต้จอตา อาจเกิดร่วมกับ FCE จอตาฉีกชั้นในสายตาสั้น : การแยกชั้นระหว่างชั้นจอตาในตาที่มีสายตาสั้น มากดรูเซน ชนิดอ่อนดรูเซน ชนิดอ่อนใต้ชั้น RPE
กรณีที่ไม่มีอาการและไม่มีเส้นเลือดใหม่ในจอประสาทตา หรือจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา การสังเกตอาการเป็นระยะเป็นหลักการพื้นฐาน แนะนำให้ติดตามด้วย OCT และ OCTA ตลอดชีวิต 1)
ในกรณีตาทั้งสองข้างที่มี FCE ร่วมกับ CSC มีรายงานว่าการใช้เลเซอร์แบบโฟกัส (ขนาดจุด 50 ไมครอน กำลัง 70 มิลลิวัตต์ ระยะเวลา 0.1 วินาที) ร่วมกับ SML (เลเซอร์ไมโครพัลส์ระดับต่ำกว่าเกณฑ์) ทำให้จอประสาทตาลอก แบบมีน้ำหายไปหลังจาก 5 เดือน 1)
การรักษาด้วยยาต้าน VEGF เป็นทางเลือกแรกสำหรับกรณีที่มีเส้นเลือดใหม่ในจอประสาทตา ผลการรักษาหลักแสดงไว้ด้านล่าง
รายงาน ยา ผลการรักษา Duke 20252) Bevacizumab 1.25 มก./0.05 มล. หลังให้ 3 ครั้ง: 20/40 → 20/20 Sato 20214) Aflibercept เดือนละ 1 ครั้ง นาน 3 เดือน CNV หายไป + FCE หายไป ไม่กลับเป็นซ้ำใน 12 เดือนการรวบรวมวรรณกรรม4) Anti-VEGF โดยทั่วไป 54 ใน 76 ตา (71%) มีการตอบสนองทางกายวิภาคที่ดี
Duke RCT และคณะ (2025) รายงานผู้หญิงอายุ 30 ปีที่มี FCE ร่วมกับเยื่อบุโพรงจอประสาทตา ใต้รอยบุ๋ม ได้รับ Bevacizumab 3 ครั้ง พบว่าเยื่อบุโพรงจอประสาทตา รูปดอกไม้ใน OCTA หดตัวลง และ BCVA ดีขึ้นจาก 20/40 เป็น 20/202) .
Sato และคณะ (2021) รายงานกรณีที่ CNV หายไปและ FCE เองก็หายไปหลังจากให้ Aflibercept เดือนละครั้งเป็นเวลา 3 เดือน4) ติดตาม 12 เดือนไม่พบการกลับเป็นซ้ำของ CNV หรือ FCE การหายไปของ FCE สันนิษฐานว่าเกิดจากพังผืดหลอดเลือดหลังการรักษาด้วย anti-VEGF ที่เชื่อมข้ามรอยขาดของเยื่อบรูช.
PDT (การรักษาด้วยแสงไดนามิก )จอประสาทตา หรือจอประสาทตาลอก แบบเซรุ่มการจี้ด้วยเลเซอร์เฉพาะที่ : พิจารณาสำหรับของเหลวรั่วที่จำกัดอยู่นอกรอยบุ๋มการจี้เย็น
เส้นเลือดใหม่ในจอประสาทตา ที่เกิดร่วมกับ FCE มีความเสี่ยงที่จะกลับมาเป็นซ้ำในระยะยาว จำเป็นต้องติดตามผลอย่างสม่ำเสมอด้วย OCT และ OCTA แม้หลังการรักษาด้วยยาต้าน VEGF
ในบางกรณี FCE อาจหายไปด้วยการรักษาด้วยยาต้าน VEGF ในขณะที่บางกรณีการมองเห็น อาจดีขึ้นแม้ FCE ยังคงอยู่ การประเมินประสิทธิภาพการรักษาควรพิจารณาจากการมองเห็น OCT และ OCTA ร่วมกัน
Q
เส้นเลือดใหม่ในคอรอยด์ที่เกิดร่วมกันสามารถรักษาให้หายได้หรือไม่?
A
การรักษาด้วยยาต้าน VEGF มีประสิทธิภาพ โดยมีรายงานการตอบสนองทางกายวิภาคที่ดีใน 54 จาก 76 ตา (71%) 4) ในบางกรณี FCE เองอาจหายไป 4) อย่างไรก็ตาม เนื่องจากมีความเสี่ยงที่จะกลับเป็นซ้ำ จึงจำเป็นต้องติดตามผลอย่างต่อเนื่องแม้หลังการรักษา
สมมติฐานที่ได้รับการสนับสนุนมากที่สุดในปัจจุบันคือสมมติฐานความบกพร่องของเยื่อบรูช ในบริเวณที่เยื่อบรูชอ่อนแอหรือมีข้อบกพร่อง ชั้นนอกของสารประกอบเชิงซ้อน RPE -เยื่อบรูชจะยื่นออกมาด้านนอกเนื่องจากความดันลูกตา ในขณะที่เยื่อจำกัดชั้นใน ไม่เคลื่อนที่ ซึ่งสอดคล้องกับลักษณะทางสัณฐานวิทยาของ FCE ที่สังเกตได้จาก OCT 4) .
Benson และคณะ (2022) บันทึกการดำเนินโรคต่อไปนี้จากการตรวจ OCT ต่อเนื่องเป็นเวลา 8 ปีในผู้ป่วยจอประสาทตา เสื่อมที่เกี่ยวข้องกับ ABCA4 7) .
ข้อบกพร่องเล็กน้อยของเยื่อบรูชเกิดขึ้นก่อน (รอยโรคระยะเริ่มต้น)
6 เดือนต่อมา: การเกิด FCE แบบพอดี
7 ปีต่อมา: ลึกขึ้นเป็น FCE แบบไม่เข้ากัน
หลังจากนั้น: การเกิดซีสต์ → ดำเนินไปสู่รูจอตา
การสังเกตนี้เป็นหลักฐานโดยตรงว่าแบบเข้ากันและไม่เข้ากันมีอยู่บนสเปกตรัมและสามารถดำเนินไปอย่างค่อยเป็นค่อยไป7) .
ในการวิเคราะห์ OCTA พบพื้นที่ว่างสัญญาณการไหลมืดในชั้นเส้นเลือดฝอยคอรอยด์ บริเวณ FCE 1) ซึ่งบ่งชี้ถึงการลดลงของการไหลเวียนเลือดในเส้นเลือดฝอยคอรอยด์ ที่ตำแหน่ง FCE และภาวะขาดเลือดเฉพาะที่อาจนำไปสู่การอักเสบ ความอ่อนแอของเยื่อบรูค และการสร้างเส้นเลือดใหม่ที่จอตา2) .
เส้นทางที่คาดการณ์: คอรอยด์ บุ๋ม → คอรอยด์ บางเฉพาะที่ → ขาดเลือดและการอักเสบเรื้อรัง → เยื่อบรูค อ่อนแอ → หลอดเลือดใหม่ที่จอตา 2) ใน FCE ชนิดที่ 3 มีรายงานอัตราการเกิด CNV สูงถึง 40% 7) ดังนั้นการจำแนกชนิดของ FCE จึงมีความสำคัญต่อการประเมินความเสี่ยงทางคลินิก
กลุ่มอาการ Alagille (AGS) เป็นโรคหลายอวัยวะที่เกิดจากการกลายพันธุ์ของยีน JAG1 (>97%) มีรายงานการเกิด FCE ร่วมกับรูที่จอตา โดยมีพื้นหลังเป็นฝ่อของคอรอยด์ และจอตาจากความผิดปกติของวิถีสัญญาณ Notch 6) .
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ก่อนหน้านี้ FCE บางครั้งถูกรวมอยู่ในสเปกตรัมโรคพาคิคอรอยด์ แต่การทบทวนขนาดใหญ่เมื่อเร็วๆ นี้กำลังจัดประเภทใหม่ Cheung และคณะ (2024) เสนอให้แยก FCE ออกจากสเปกตรัมโรคพาคิคอรอยด์ และจัดให้เป็นภาวะพยาธิสภาพอิสระที่เกิดจากความบกพร่องของเยื่อบรูค จากการอักเสบและการบางลงของคอรอยด์ เฉพาะที่ 8)
Benson และคณะติดตาม FCE ในจอประสาทตา เสื่อมที่เกี่ยวข้องกับ ABCA4 ด้วย OCT ต่อเนื่องเป็นเวลา 8 ปี และบันทึกเป็นครั้งแรกของโลกถึงประวัติศาสตร์ธรรมชาติของการเปลี่ยนจาก FCE แบบ conforming เป็น non-conforming และในที่สุดเป็นรูมาคูลา 7) การสังเกตนี้มีความสำคัญต่อการทำความเข้าใจการดำเนินโรคของ FCE
มีรายงานว่าการรวม OCTA (การตรวจหลอดเลือดด้วยแสงแบบคลื่นความถี่) และ SD-OCT (OCT แบบสเปกตรัมโดเมน) สามารถวินิจฉัยเส้นเลือดใหม่ในคอรอยด์ ที่มาพร้อมกับ FCE โดยไม่ต้องใช้สารทึบแสง (ฟลูออเรสซีน , ICGA ) 2) ซึ่งอาจลดการพึ่งพาการตรวจด้วยสารทึบแสงที่รุกล้ำ
Sato และคณะ (2021) รายงานครั้งแรกเกี่ยวกับการหายไปของ FCE เองหลังการให้ Aflibercept 4) การเชื่อมข้ามข้อบกพร่องของเยื่อ Bruch จากแผลเป็นเส้นใยหลอดเลือดถูกสันนิษฐานว่าเป็นกลไกของการหายไปของ FCE ซึ่งบ่งชี้ว่าการรักษาด้วย anti-VEGF อาจส่งผลต่อการเปลี่ยนแปลงรูปร่างของ FCE
การจำแนก 3 ชนิดโดย Capellan และคณะ (ชนิดที่ 1: สายตาสั้น , ชนิดที่ 2: แต่กำเนิด, ชนิดที่ 3: ที่ได้มา/อักเสบ) ได้รับความสนใจในฐานะกรอบงานที่มีประโยชน์สำหรับการประเมินความเสี่ยงและการกำหนดแผนการรักษา 7) คาดว่าจะมีการตรวจสอบผ่านการศึกษาไปข้างหน้าขนาดใหญ่ในอนาคต
Q
FCE จะแย่ลงในอนาคตหรือไม่?
A
FCE ส่วนใหญ่มีแนวทางที่คงที่ แต่อัตราการเกิดภาวะแทรกซ้อนของเส้นเลือดใหม่ในจอตาได้รับการรายงานประมาณ 16% ในการติดตามระยะยาว 2) ในกรณีที่มีพื้นหลังเป็นจอตาเสื่อมแบบลุกลาม เช่น จอตาผิดปกติที่เกี่ยวข้องกับ ABCA4 มีรายงานการเปลี่ยนแปลงแบบค่อยเป็นค่อยไปจากชนิดที่เข้ากันได้ไปเป็นชนิดที่ไม่เข้ากันได้ ซึ่งนำไปสู่รูที่จุดภาพชัด 7) แนะนำให้ติดตามตลอดชีวิต 1) .
Bai J, Wang Y, Cao N, et al. Bilateral focal choroidal excavation and central serous chorioretinopathy coexisting in a male patient. Case Rep Ophthalmol Med. 2024;2024:5519361.
Duke RCT, Anshumali S, Crosson JN. Optical coherence tomography angiography in macular neovascularization secondary to focal choroidal excavation. J Vitreoret Dis. 2025;9(2):228-231.
Belenje A, Takkar B, Narayanan R, Jalali S. Unilateral focal choroidal excavation in cone dystrophy . BMJ Case Rep. 2021;14:e240665.
Sato T, Yasukawa T, Hayashi K. Focal choroidal excavation disappearing after successful treatment of type 2 choroidal neovascularization with intravitreal aflibercept. Am J Ophthalmol Case Rep. 2021;22:101078.
Dhodapkar RM, Spadaro JZ, Adelman RA. A case of extrafoveal focal choroidal excavation. Am J Ophthalmol Case Rep. 2022;27:101682.
Misawa M, Tampo H, Makino S. Atypical focal choroidal excavation with macular hole in a patient with Alagille syndrome. Case Rep Ophthalmol Med. 2022;2022:8136115.
Benson MD, Feldman CB, Zein WM. Evolution of focal choroidal excavation in ABCA4-related retinopathy. Am J Ophthalmol Case Rep. 2022;28:101740.
Cheung CMG, Lai TYY, Ruamviboonsuk P, et al. Pachychoroid disease. Eye. 2024;38:797-808.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต