順應型
定義:感光細胞外節與RPE(視網膜色素上皮)之間無分離的類型。
特徵:凹陷內感光細胞與RPE緊密貼合一起下沉。通常病程相對穩定。
OCT所見:凹陷處的RPE和光感受器層整體向脈絡膜側移位。

局限性脈絡膜凹陷(Focal Choroidal Excavation; FCE)是一種透過光學同調斷層掃描(OCT)檢測到的脈絡膜局限性凹陷性變化。其特點是不伴有後鞏膜葡萄腫或鞏膜擴張。2006年由Jampol首次報告,2011年由Margolis等人命名。
FCE的型態大致分為兩型。
順應型
定義:感光細胞外節與RPE(視網膜色素上皮)之間無分離的類型。
特徵:凹陷內感光細胞與RPE緊密貼合一起下沉。通常病程相對穩定。
OCT所見:凹陷處的RPE和光感受器層整體向脈絡膜側移位。
非適應型
定義:光感受器外節與RPE之間存在間隙(視網膜下液或高反射物質)的類型。
特徵:合併黃斑新生血管(脈絡膜新生血管)和漿液性視網膜剝離的風險較高。
OCT所見:凹陷內的RPE與光感受器層之間可見液體滯留或高反射物質。
也採用按形狀分類(圓錐型、碗型、混合型)和按部位分類(中心窩型、中心窩外型)。
Capellan等人根據病因將FCE分為3型:第1型(近視性)、第2型(先天性)和第3型(後天性/發炎性)。第3型中CNV(脈絡膜新生血管)合併率高達40%7)。
40歲以下族群的盛行率為0.18%(1697隻眼中3隻眼)1)。中心性漿液性脈絡膜視網膜病變(CSC)患者中FCE的盛行率為2.8%~7.8%,高於一般族群1)。隨著OCT檢查的普及,檢測案例數正在增加。
近年來,FCE有被排除在厚脈絡膜疾病譜之外的趨勢。它被認為是發炎導致Bruch膜缺損和局限性脈絡膜變薄的結果,是一種獨立的病理狀態8)。
多數無症狀,在OCT檢查時偶然發現。有症狀病例表現如下。
在32例FCE系列中,60%至77%的患者主訴某種視覺障礙。
無症狀且不伴有黃斑部新生血管或漿液性視網膜剝離時,基本以觀察為主。但由於存在合併黃斑部新生血管的風險,建議定期進行OCT和OCTA檢查監測(詳見「標準治療方法」章節)。
FCE的致病機轉尚未完全釐清,目前提出多種假說。
與FCE相關的主要疾病和風險因素如下所示。
| 類別 | 疾病/因素 | 備註 |
|---|---|---|
| 遺傳性眼病 | Best病 | 6%合併FCE3) |
| 遺傳性眼疾 | ABCA4相關視網膜病變 | 進行性加深的報告7) |
| 全身性疾病 | Alagille症候群 | JAG1基因突變6) |
| 脈絡膜疾病 | 中心性漿液性脈絡網膜病變/息肉狀脈絡膜血管病變 | 盛行率2.8%~7.8%1) |
| 生活習慣 | 吸菸 | 氧化壓力→Bruch膜缺損4) |
其他風險因子包括近視、女性及亞洲人種。雙眼性在18例中有7例(38.89%)1)。
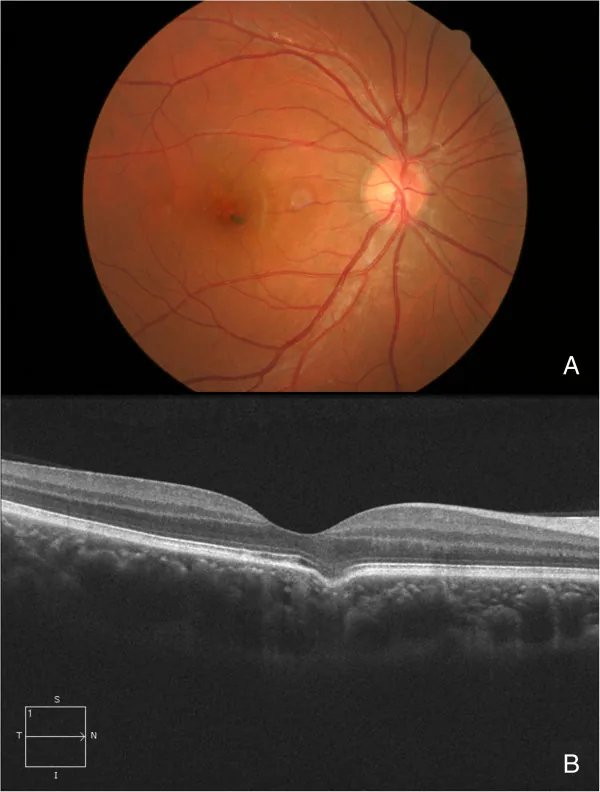
OCT對於診斷FCE不可或缺。透過結合以下檢查進行診斷與評估。
OCT
角色:診斷的黃金標準。
所見:脈絡膜的局部凹陷。可區分適合型與非適合型。同時測量形狀(圓錐型、碗型、混合型)與深度。
OCTA
角色:非侵入性檢測黃斑新生血管。無需顯影劑即可診斷2)。
所見:FCE區域的脈絡膜微血管層出現暗區血流訊號缺失。合併黃斑新生血管時,可見花環狀新生血管網2)。
螢光眼底血管攝影(FA)與吲哚青綠血管攝影(ICGA)
其他輔助檢查包括FAF(評估RPE健康狀態)和B型超音波(用於與後部葡萄腫鑑別)。
與以下疾病的鑑別診斷很重要。
對於無症狀、不伴有黃斑新生血管或漿液性視網膜剝離的病例,定期追蹤是基本方針。建議終身進行OCT和OCTA監測1)。
在一例FCE合併CSC的雙眼病例中,採用局灶雷射(光斑大小50μm,功率70mW,照射時間0.1秒)與SML(閾下微脈衝雷射)聯合治療,5個月後漿液性視網膜剝離消失1)。
合併黃斑部新生血管的病例,抗VEGF治療為第一線選擇。主要治療結果如下所示。
| 報告 | 藥物 | 治療結果 |
|---|---|---|
| Duke 20252) | 貝伐珠單抗 1.25mg/0.05mL | 3次注射後20/40→20/20 |
| Sato 20214) | 阿柏西普 每月1次×3個月 | CNV消失+FCE消失,12個月無復發 |
| 文獻彙總4) | 抗VEGF整體 | 76眼中54眼(71%)顯示良好的解剖學反應 |
Duke RCT等人(2025)報告了一名30歲女性中心凹下黃斑新生血管合併FCE的病例,給予貝伐珠單抗三次注射後,OCTA上花網狀黃斑新生血管消退,BCVA從20/40改善至20/202)。
Sato等人(2021)報告了一例每月注射阿柏西普三次後CNV消失且FCE本身也消失的病例4)。追蹤12個月未見CNV和FCE復發。推測FCE消失是由於抗VEGF治療後纖維血管疤痕橋接了Bruch膜缺損處。
抗VEGF治療有效,據報告76隻眼中54隻眼(71%)獲得了良好的解剖學反應4)。部分病例中FCE本身也可能消失4)。但由於存在復發風險,治療後仍需持續監測。
目前最受支持的是Bruch膜缺損假說。在Bruch膜脆弱或缺損的部位,由於眼內壓(IOP)的作用,RPE-Bruch膜複合體的外層向外突出。內界膜(ILM)不會移位。這與OCT觀察到的FCE形態特徵一致4)。
Benson等人(2022)在ABCA4相關視網膜病變患者中透過8年連續OCT記錄了以下過程7)。
此觀察是適應型與非適應型存在於一個譜系中且可逐步進展的直接證據7)。
OCTA分析顯示,FCE區域的脈絡膜微血管層存在暗流訊號空白區1)。這表明FCE部位的脈絡膜微血管血流減少,局部缺血可能導致發炎、Bruch膜脆弱化和黃斑新生血管形成2)。
推測的路徑為:脈絡膜凹陷→局部脈絡膜變薄→缺血/慢性發炎→Bruch膜脆弱化→黃斑新生血管2)。在type 3 FCE中,CNV合併率據報導可達40%7),因此FCE的分型對臨床風險評估很重要。
Alagille症候群(AGS)是一種由JAG1基因突變(超過97%)引起的多器官疾病。在Notch信號路徑異常導致的脈絡膜視網膜萎縮背景下,已有報導FCE和黃斑裂孔合併發生6)。
傳統上,FCE有時被歸入厚脈絡膜疾病譜,但近年的大規模綜述推動了重新分類。Cheung等人(2024)提出將FCE從厚脈絡膜疾病譜中排除,並將其定位為以炎症性Bruch膜缺損和局部脈絡膜變薄為病因的獨立病理狀態8)。
Benson等人透過連續OCT對ABCA4相關視網膜病變中的FCE進行了8年追蹤,並首次記錄了順應型FCE轉變為非順應型FCE並最終發展為黃斑裂孔的自然病程7)。這一觀察對於理解FCE的進展具有重要意義。
據報導,結合OCTA(光學相干斷層血管造影)和SD-OCT(頻域OCT)可以在不使用顯影劑(螢光素、ICGA)的情況下診斷FCE合併黃斑新生血管2)。這可能減少對侵入性顯影檢查的依賴。
Sato等人(2021年)首次報告了阿柏西普給藥後FCE本身消失的病例4)。推測纖維血管疤痕對Bruch膜缺損的橋接是FCE消失的機制,表明抗VEGF治療也可能影響FCE的形態變化。
Capellan等人的三型分類(1型:近視性,2型:先天性,3型:後天性/炎症性)作為風險評估和治療決策的有用框架受到關注7)。期待未來前瞻性大規模研究的驗證。