
Fibre nervose mielinizzate retiniche
Punti chiave a colpo d’occhio
Sezione intitolata “Punti chiave a colpo d’occhio”1. Cos’è la mielinizzazione delle fibre nervose retiniche?
Sezione intitolata “1. Cos’è la mielinizzazione delle fibre nervose retiniche?”Le fibre nervose retiniche mielinizzate sono un’anomalia congenita in cui la mielina si forma focalmente sulle fibre del nervo ottico all’interno della retina, che normalmente sono amieliniche. Fu descritta per la prima volta da von Jager nel 1855. La prevalenza è di circa lo 0,3-1%.
Mielinizzazione normale e insorgenza di questa malattia
Sezione intitolata “Mielinizzazione normale e insorgenza di questa malattia”Normalmente, le fibre del nervo ottico subiscono la mielinizzazione da parte degli oligodendrociti solo posteriormente alla lamina cribrosa. Le fibre anteriori alla lamina cribrosa, cioè dalla papilla ottica alla retina, rimangono amieliniche.
La mielinizzazione normale inizia intorno al quinto mese di gestazione dal corpo genicolato laterale verso il nervo ottico, raggiungendo e fermandosi alla lamina cribrosa. La lamina cribrosa funge da barriera fisica che impedisce l’invasione degli oligodendrociti nella retina.
Questa condizione si verifica quando gli oligodendrociti oltrepassano la lamina cribrosa e invadono la retina, mielinizzando localmente le fibre nervose. Sono state proposte teorie come un’anomalia strutturale della lamina cribrosa o uno spostamento temporale dello sviluppo, ma i dettagli rimangono sconosciuti.
Classificazione
Sezione intitolata “Classificazione”Morfologicamente si distinguono tre tipi.
| Classificazione | Frequenza | Reperti del fundus | Sintomi |
|---|---|---|---|
| Localizzato (tipo continuo alla papilla) | Più comune | Opacità bianca che si estende a ventaglio dalla papilla | Di solito asintomatico |
| Isolata | Rara | Opacità bianca lontana dalla papilla | Di solito asintomatica |
| Tipo esteso | Raro | Opacità bianca estesa | Deficit visivo e difetto del campo visivo |
Nella maggior parte dei casi è localizzata e asintomatica, quindi non richiede trattamento. Nelle forme estese con ambliopia si può tentare la terapia occlusiva, ma con scarsi risultati. È importante un follow-up oftalmologico regolare per verificare la presenza di complicanze (miopia elevata, ambliopia, anomalie vascolari retiniche).
2. Principali sintomi e reperti clinici
Sezione intitolata “2. Principali sintomi e reperti clinici”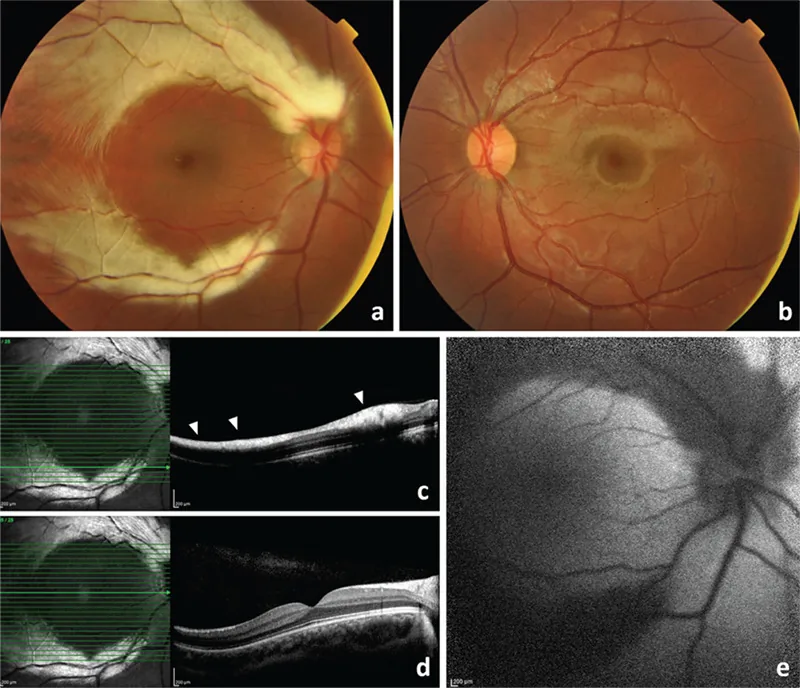
Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”La maggior parte dei casi è asintomatica a causa della localizzazione e della piccola estensione. Spesso viene scoperta incidentalmente durante un esame del fondo oculare. Nelle forme estese, può causare deficit visivi e difetti del campo visivo.
Reperti del fondo oculare
Sezione intitolata “Reperti del fondo oculare”Il reperto caratteristico è un’opacità bianca a margine frastagliato (feathered edge) lungo il decorso delle fibre nervose retiniche. Il bordo è irregolare, simile a una piuma, e coincide con il decorso dei fasci di fibre nervose.
- Tipo continuo alla papilla (più comune): opacità bianca che si estende a ventaglio dalla papilla ottica. Segue le fibre nervose che decorrono radialmente intorno alla papilla.
- Tipo isolato: opacità isolata lontana dalla papilla. I confini con l’area circostante sono frastagliati.
- Tipo esteso: opacità bianca diffusa che influisce sulla vista e sul campo visivo.
Reperti di imaging
Sezione intitolata “Reperti di imaging”- Fotografia del fondo oculare a infrarossi e red-free: la guaina mielinica appare bianca a causa dell’elevato contenuto lipidico
- Autofluorescenza del fondo oculare (FAF): mostra ipoflorescenza per blocco della normale autofluorescenza
- Angiografia con fluoresceina (FA): blocca la fluorescenza di fondo e non mostra perdita di fluorescenza nella lesione (nessuna perdita, a differenza delle placche molli)
- OCT: Lo spessore dello strato di fibre nervose retiniche (RNFL) mostra valori anormalmente elevati in corrispondenza dell’area mielinizzata
Reperti associati
Sezione intitolata “Reperti associati”Nelle forme estese si possono osservare i seguenti reperti associati.
- Miopia elevata: Può essere accompagnata da un allungamento dell’asse visivo
- Ambliopia: causata da un meccanismo simile all’ambliopia da deprivazione di forma, poiché la mielina blocca la luce e limita l’input visivo durante il periodo di sviluppo
- Anomalie vascolari retiniche: possono essere associate ad anomalie del decorso e irregolarità delle arterie e vene
Sindrome di Straatsma
Sezione intitolata “Sindrome di Straatsma”La sindrome caratterizzata dalla triade di fibre nervose mielinizzate, miopia elevata e ambliopia è chiamata sindrome di Straatsma (o sindrome da fibre nervose mielinizzate estese). È un concetto riconosciuto nella forma estesa e ha un impatto significativo sulla funzione visiva. È una condizione rara.
Nei bambini con fibre nervose mielinizzate estese, la diagnosi precoce e il trattamento dell’ambliopia sono fondamentali. Tuttavia, la risposta alla terapia ambliopica è spesso scarsa e la prognosi visiva finale è frequentemente sfavorevole. La miopia elevata viene corretta con mezzi refrattivi, ma in caso di progressione della miopia assiale è necessario monitorare attentamente il rischio di complicanze miopiche.
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”Classificazione come anomalia congenita
Sezione intitolata “Classificazione come anomalia congenita”Le fibre nervose retiniche mielinizzate sono un’anomalia congenita dello sviluppo e non insorgono per cause acquisite. Non sono noti fattori di rischio specifici. Per quanto riguarda l’ereditarietà, sono state riportate rare segnalazioni familiari, ma la modalità di trasmissione non è stabilita.
Raramente è stata riportata un’associazione con sindromi ereditarie (sindrome GAPO, osteodistrofia ereditaria di Albright, neurofibromatosi tipo 1, ecc.), ma la maggior parte dei casi sono sporadici senza sindrome. Le fibre nervose mieliniche acquisite sono estremamente rare e sono state riportate associazioni con traumi contusivi, drusen del disco ottico e neurite ottica.
Meccanismo di insorgenza
Sezione intitolata “Meccanismo di insorgenza”Si verifica quando la mielinizzazione del nervo ottico, che inizia dal corpo genicolato laterale intorno al quinto mese di gestazione, non si ferma alla lamina cribrosa ma si estende nella retina. Si ipotizza che ciò accada quando la funzione di barriera fisica della lamina cribrosa è compromessa per qualche motivo, o quando l’inizio della mielinizzazione è precoce.
L’effetto della mielinizzazione sulla funzione visiva è l’ostruzione della luce dovuta all’opacità bianca della guaina mielinica. La guaina mielinica impedisce il passaggio della luce, formando scotomi relativi. Nelle forme estese, causa riduzione dell’acuità visiva e difetti del campo visivo. Il meccanismo dell’ambliopia è considerato simile all’ambliopia da deprivazione di forma, in cui il blocco della luce da parte della mielina limita l’input visivo durante il periodo di sviluppo.
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”Diagnosi clinica
Sezione intitolata “Diagnosi clinica”La diagnosi si basa sui caratteristici reperti del fondo oculare. Tipica è un’opacità bianca a forma di spazzola lungo il decorso delle fibre nervose, con margini piumosi, che rappresenta un importante punto di differenziazione. Raramente sono necessari ulteriori esami per la diagnosi, ma nelle forme estese si eseguono esami di imaging e del campo visivo per escludere diagnosi differenziali.
Diagnosi differenziale
Sezione intitolata “Diagnosi differenziale”| Reperti | Fibre nervose mieliniche retiniche | Essudati molli |
|---|---|---|
| Riflesso | Forte (a spazzola, lucido) | Debole (a batuffolo di cotone) |
| Edema | Assente (piatto) | Presente (sollevato) |
| Rapporto con i vasi retinici | I vasi grandi sono coperti | Non coperti |
| Reperti FA | Solo blocco della fluorescenza di fondo, nessuna perdita | Modifiche ischemiche, con perdita |
| Localizzazione | Corrisponde al decorso delle fibre nervose | Intorno al decorso vascolare |
Altre malattie che richiedono diagnosi differenziale includono, nelle lesioni del fondo bianco pediatrico, il retinoblastoma (tumorale, rilevato, con calcificazioni) e l’astrocitoma (noduli retinici bianchi associati alla sclerosi tuberosa).
- Esame del fondo oculare (oftalmoscopia diretta e indiretta): conferma della caratteristica opacità bianca
- Angiografia con fluoresceina: verifica della presenza di perdita di fluoresceina (diagnosi differenziale con essudati cotonosi)
- Autofluorescenza: conferma del pattern a bassa fluorescenza
- Fotografia a infrarossi e red-free: valutazione del contrasto dell’opacità bianca
- OCT: conferma di valori anormalmente elevati dello spessore dello RNFL (corrispondenti all’area mielinizzata)
- Campimetria: indicata per la forma estesa. Valutazione dello scotoma corrispondente
È necessaria la diagnosi differenziale con essudati cotonosi (non lungo il decorso delle fibre nervose, con leakage alla fluorangiografia), retinoblastoma (nei bambini, massa tumorale, calcificazioni), astrocitoma (noduli retinici bianchi associati a sclerosi tuberosa). Le fibre nervose mielinizzate sono fortemente riflettenti e piatte, e non presentano leakage alla fluorangiografia, punto chiave per la diagnosi differenziale.
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”Principio: nessun trattamento necessario
Sezione intitolata “Principio: nessun trattamento necessario”La maggior parte dei casi è localizzata e asintomatica, pertanto non richiede trattamento. È sufficiente il solo follow-up, con visite oculistiche periodiche per verificare la presenza di complicanze. È importante spiegare al paziente e ai genitori che si tratta di un’anomalia congenita non progressiva, per non generare ansia inutile.
Criteri per il follow-up
Sezione intitolata “Criteri per il follow-up”Regolari esami del fondo oculare documentano i cambiamenti della lesione. Di solito non si osserva un aumento delle dimensioni o dell’estensione, ma se rispetto a precedenti registrazioni la lesione si riduce o scompare, si deve considerare la possibilità di danno al nervo ottico e procedere con accertamenti. Nei bambini, per valutare il rischio di ambliopia, si devono eseguire periodicamente misurazioni dell’acuità visiva ed esami refrattivi.
Gestione delle complicanze
Sezione intitolata “Gestione delle complicanze”- Ambliopia: Talvolta si può tentare un trattamento per l’ambliopia, come la terapia di occlusione (patch sull’occhio sano). Tuttavia, si ritiene che abbia scarsa efficacia, pertanto è necessaria cautela nel decidere di iniziare il trattamento.
- Miopia elevata: Correggere adeguatamente il vizio di refrazione (con occhiali o lenti a contatto). In caso di anisometropia marcata, le lenti a contatto possono essere più vantaggiose.
- Anomalie vascolari retiniche: Gestione in base al tipo di anomalia vascolare associata. In caso di neovascolarizzazione o emorragia vitreale, può essere eseguita la fotocoagulazione laser.
- Strabismo: Lo strabismo associato viene gestito seguendo il protocollo standard.
6. Fisiopatologia e meccanismi dettagliati
Sezione intitolata “6. Fisiopatologia e meccanismi dettagliati”Processo normale di mielinizzazione del nervo ottico
Sezione intitolata “Processo normale di mielinizzazione del nervo ottico”La normale mielinizzazione del nervo ottico inizia dal corpo genicolato laterale intorno al quinto mese di gestazione. La mielinizzazione procede in ordine dal corpo genicolato laterale, alle radiazioni ottiche, al chiasma ottico, al nervo ottico e alla lamina cribrosa, dove si arresta. Poiché la lamina cribrosa funge da barriera fisica che impedisce agli oligodendrociti di invadere la retina, le fibre nervose retiniche rimangono normalmente amieliniche.
Meccanismo di insorgenza di questa malattia
Sezione intitolata “Meccanismo di insorgenza di questa malattia”Questa malattia si verifica quando gli oligodendrociti attraversano la lamina cribrosa ed entrano nella retina, mielinizzando localmente le fibre nervose retiniche. La causa di questa invasione localizzata è sconosciuta e sono state proposte le seguenti teorie.
- Teoria dell’anomalia strutturale della lamina cribrosa: la lamina cribrosa presenta difetti parziali o anomalie strutturali che consentono l’invasione degli oligodendrociti.
- Teoria dello sfasamento temporale: l’inizio della mielinizzazione avviene prima del normale e gli oligodendrociti invadono la retina prima che si formi la lamina cribrosa.
Effetti sulla funzione visiva
Sezione intitolata “Effetti sulla funzione visiva”La mielina è bianca e opaca e impedisce la trasmissione della luce. Le fibre nervose mielinizzate focali formano piccoli scotomi relativi, ma spesso sono asintomatiche grazie alla plasticità cerebrale. Nelle forme estese, causano riduzione dell’acuità visiva e difetti del campo visivo. Si ritiene che l’ambliopia si verifichi con un meccanismo simile all’ambliopia da deprivazione di forma, in cui la mielinizzazione durante il periodo di sviluppo impedisce la trasmissione della luce, limitando l’input visivo. La scarsa efficacia del trattamento dell’ambliopia suggerisce che il grado di deprivazione di forma sia elevato.
Avvertenze per l’OCT
Sezione intitolata “Avvertenze per l’OCT”Nella valutazione OCT, lo spessore dello RNFL nelle aree mielinizzate è anormalmente aumentato, il che può causare una sovrastima (errore di segmentazione) dello spessore dello RNFL nella diagnosi di glaucoma. Negli occhi con fibre nervose mielinizzate, il vero assottigliamento dello RNFL dovuto al glaucoma potrebbe essere nascosto, richiedendo particolare attenzione nell’interpretazione dei risultati OCT. È necessario un giudizio complessivo che integri altri esami come il campo visivo e la tonometria.
Prognosi e decorso
Sezione intitolata “Prognosi e decorso”Questa malattia è un’anomalia congenita non progressiva e di solito l’estensione della mielinizzazione non aumenta nel tempo. Nei casi localizzati e isolati, l’impatto sulla funzione visiva è scarso e la prognosi a lungo termine è buona. Nelle forme estese, persistono riduzione dell’acuità visiva, difetti del campo visivo e ambliopia, e il trattamento dell’ambliopia ha scarsa efficacia, lasciando conseguenze sulla funzione visiva. In caso di concomitante miopia elevata, è necessario un follow-up a lungo termine.
7. Ricerche recenti e prospettive future
Sezione intitolata “7. Ricerche recenti e prospettive future”Sono in corso studi sulla valutazione quantitativa delle fibre nervose retiniche mielinizzate mediante OCT. Sono stati riportati pattern di valori anormalmente elevati dello spessore della RNFL (uno studio su coorte pediatrica ha mostrato che lo spessore medio della RNFL nelle aree mielinizzate è significativamente maggiore, circa 152 μm rispetto a 114 μm dell’occhio sano), e se ne sta valutando l’utilità come ausilio diagnostico. Inoltre, nella diagnosi di glaucoma, la valutazione OCT potrebbe sovrastimare lo spessore della RNFL, pertanto è necessaria cautela nell’interpretazione degli occhi con fibre nervose mielinizzate.
Sono stati riportati casi di regressione delle fibre nervose retiniche mielinizzate dopo sclerosi multipla o neurite ottica. Il fatto che le fibre nervose mielinizzate congenite possano scomparire a causa di infiammazione o malattie demielinizzanti è un’importante scoperta per comprendere meglio il decorso naturale di questa condizione.
Per quanto riguarda l’epidemiologia e il meccanismo della sindrome di Straatsma, gli studi quantitativi sono scarsi e si rende necessaria un’ulteriore raccolta di dati multicentrici. Negli studi di follow-up a lungo termine, la risposta al trattamento dell’ambliopia è scarsa, ma sono stati riportati casi di miglioramento parziale della vista con la combinazione di correzione dell’anisometropia e terapia occlusiva attiva, e il significato dell’intervento precoce è ancora dibattuto. Anche il background genetico rimane in gran parte sconosciuto al momento.
Si tratta di un’anomalia congenita, solitamente non progressiva. Le dimensioni e l’estensione non aumentano sostanzialmente. Tuttavia, sono stati riportati casi di scomparsa (regressione) delle fibre nervose mielinizzate dopo sclerosi multipla o neurite ottica. È in corso anche una rivalutazione sulla reale stabilità delle fibre nervose mielinizzate congenite.
Riferimenti bibliografici
Sezione intitolata “Riferimenti bibliografici”-
Tarabishy AB, Alexandrou TJ, Traboulsi EI. Syndrome of myelinated retinal nerve fibers, myopia, and amblyopia: a review. Surv Ophthalmol. 2007 Nov-Dec;52(6):588-96. PMID: 18029268
-
Kee C, Hwang JM. Visual prognosis of amblyopia associated with myelinated retinal nerve fibers. Am J Ophthalmol. 2005 Feb;139(2):259-65. PMID: 15733986
-
Shen Y, Zhao J, Sun L, Zeng L, Chen Z, Tian M, Zhou X. The long-term observation in Chinese children with monocular myelinated retinal nerve fibers, myopia and amblyopia. Transl Pediatr. 2021 Apr;10(4):860-869. PMID: 34012835
-
Kera J, Fasiuddin AF. Ocular Findings Associated With Myelinated Retinal Nerve Fibers. Cureus. 2021 Apr 19;13(4):e14552. PMID: 34017666 / PMCID: PMC8130640
-
Sevik MO, Aykut A, Karaman NF, Şahin Ö. Straatsma Syndrome: Should Visual Prognostic Factors Be Taken into Account? A Case Report. Turk J Ophthalmol. 2021 Dec 28;51(6):398-402. PMID: 34963270 / PMCID: PMC8715659
