
ألياف عصبية نخاعية في الشبكية
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هي الألياف العصبية الشبكية الميالينية؟
Section titled “1. ما هي الألياف العصبية الشبكية الميالينية؟”الألياف العصبية الميالينية الشبكية هي شذوذ خلقي يتشكل فيه غمد الميالين بشكل موضعي على الألياف العصبية البصرية داخل الشبكية، والتي عادة ما تكون غير ميالينية. تم الإبلاغ عنها لأول مرة بواسطة فون جيجر في عام 1855. يبلغ معدل الانتشار حوالي 0.3-1%.
الميالين الطبيعي ونشوء المرض
Section titled “الميالين الطبيعي ونشوء المرض”في الحالة الطبيعية، تخضع الألياف العصبية البصرية لتكوين الميالين بواسطة الخلايا الدبقية قليلة التغصن فقط خلف الصفيحة المصفوية للعصب البصري. أمام الصفيحة المصفوية، أي من القرص البصري إلى داخل الشبكية، تبقى الألياف العصبية غير ميالينية.
يبدأ الميالين الطبيعي حوالي الشهر الخامس من الحمل من الجسم الركبي الوحشي باتجاه العصب البصري، ويصل إلى الصفيحة المصفوية للقرص ويتوقف. تعمل الصفيحة المصفوية كحاجز مادي يمنع دخول الخلايا الدبقية قليلة التغصن إلى الشبكية.
ينشأ هذا المرض عندما تعبر الخلايا الدبقية قليلة التغصن الصفيحة المصفوية وتدخل الشبكية، مما يؤدي إلى تكون الميالين موضعيًا للألياف العصبية. تم اقتراح نظريات مثل الشذوذ الهيكلي للصفيحة المصفوية أو عدم تطابق التوقيت كأسباب للغزو، لكن التفاصيل غير معروفة.
التصنيف
Section titled “التصنيف”تصنف شكليًا إلى ثلاثة أنواع.
| التصنيف | التكرار | منظر قاع العين | الأعراض |
|---|---|---|---|
| موضعي (نوع مستمر مع القرص) | الأكثر شيوعًا | عتامة بيضاء تمتد بشكل مروحي من القرص | عادةً بدون أعراض |
| منعزل | نادر | عتامة بيضاء بعيدة عن القرص | عادة بدون أعراض |
| واسع النطاق | نادر | عتامة بيضاء واسعة | ضعف البصر وعيوب المجال البصري |
في معظم الحالات، تكون موضعية ولا تسبب أعراضًا، لذا لا حاجة للعلاج. في النوع الواسع المصحوب بالغمش، يمكن تجربة العلاج بالإغلاق، لكن فعاليته محدودة. من المهم متابعة العيون بانتظام للكشف عن المضاعفات (قصر النظر الشديد، الغمش، تشوهات الأوعية الدموية الشبكية).
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”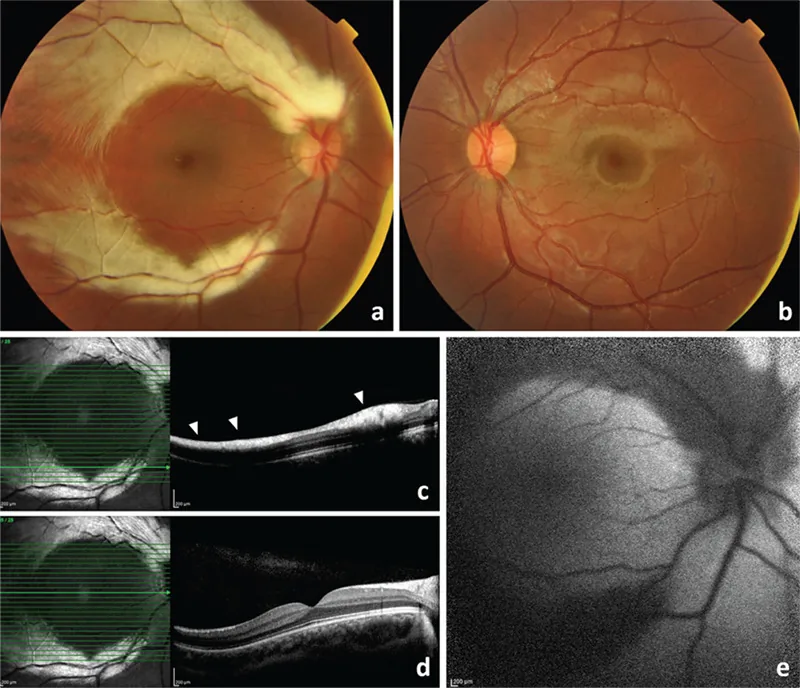
الأعراض الذاتية
Section titled “الأعراض الذاتية”معظم الحالات تكون موضعية وصغيرة المنطقة لذا تكون بدون أعراض. غالبًا ما يتم اكتشافها بالصدفة أثناء فحص قاع العين. في النوع الواسع، قد تسبب ضعف البصر وعيوبًا في المجال البصري.
نتائج فحص قاع العين
Section titled “نتائج فحص قاع العين”النتيجة المميزة هي عتامة بيضاء ذات حواف ريشية (feathered edge) على طول مسار الألياف العصبية الشبكية. الحواف غير منتظمة تشبه الريش وتتوافق مع مسار حزم الألياف العصبية.
- النوع المستمر من القرص (الأكثر شيوعًا): عتامة بيضاء تنتشر بشكل مروحي من القرص البصري. تتبع الألياف العصبية التي تمتد شعاعيًا حول القرص.
- النوع المنعزل: يوجد بشكل منفصل بعيدًا عن القرص. الحدود مع المنطقة المحيطة ريشية.
- النوع الواسع: عتامة بيضاء واسعة النطاق تؤثر على الرؤية والمجال البصري.
نتائج التصوير المختلفة
Section titled “نتائج التصوير المختلفة”- تصوير قاع العين بالأشعة تحت الحمراء وتصوير قاع العين بالضوء الأحمر الخالي من الأحمر: يتم التعرف على الميالين باللون الأبيض لاحتوائه على كمية كبيرة من الدهون
- تصوير قاع العين بالتألق الذاتي (FAF): يظهر تألقًا منخفضًا بسبب حجب التألق الذاتي الطبيعي
- تصوير الأوعية الدموية بالفلوريسئين (FA): يحجب التألق الخلفي ولا يُلاحظ تسرب الفلوريسئين إلى الآفة (على عكس البقع البيضاء اللينة، لا يوجد تسرب فلوريسئين)
- التصوير المقطعي التوافقي البصري (OCT): يُظهر سمك طبقة الألياف العصبية الشبكية (RNFL) قيمة عالية غير طبيعية تتوافق مع منطقة إزالة الميالين
النتائج المصاحبة
Section titled “النتائج المصاحبة”في النوع الواسع الانتشار، قد توجد العلامات السريرية المصاحبة التالية.
- قصر النظر الشديد: قد يكون مصحوبًا بطول المحور البصري
- الحول الكسلي: يحدث بسبب حجب الضوء بواسطة غمد الميالين مما يحد من المدخلات البصرية خلال فترة النمو، مماثلاً لآلية الحول الكسلي الشكلي
- تشوهات الأوعية الدموية الشبكية: قد تكون مصحوبة بمسارات غير طبيعية للشرايين والأوردة أو عدم انتظامها
متلازمة ستراتسما
Section titled “متلازمة ستراتسما”تسمى المتلازمة التي تظهر بثلاثية الألياف العصبية الميالينية + قصر النظر الشديد + الحول الكسلي بمتلازمة ستراتسما (أو متلازمة الألياف العصبية الميالينية الواسعة الانتشار). وهي مفهوم يُلاحظ في النوع الواسع الانتشار، ولها تأثير كبير على الوظيفة البصرية. وهي حالة نادرة.
عند الأطفال المصابين بألياف عصبية نخاعية واسعة النطاق، يعد الاكتشاف المبكر للحول وعلاجه أمرًا مهمًا. ومع ذلك، فإن تأثير علاج الحول ضعيف، وغالبًا ما يكون تشخيص الرؤية النهائي سيئًا. يتم التعامل مع قصر النظر الشديد بتصحيح الانكسار، ولكن إذا كان مصحوبًا بتقدم قصر النظر المحوري، فيجب مراقبة خطر حدوث مضاعفات قصر النظر.
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”التصنيف كشذوذ خلقي
Section titled “التصنيف كشذوذ خلقي”الألياف العصبية النخاعية الشبكية هي شذوذ خلقي في النمو، ولا تنتج عن أسباب مكتسبة. لا توجد عوامل خطر محددة معروفة. فيما يتعلق بالوراثة، توجد تقارير متفرقة عن حالات عائلية ولكنها نادرة، ولم يتم تحديد نمط الوراثة.
نادرًا ما تم الإبلاغ عن ارتباطها بمتلازمات وراثية (مثل متلازمة GAPO، والحثل العظمي الوراثي لألبريت، والورم الليفي العصبي من النوع 1)، ولكن الغالبية العظمى هي حالات متفرقة غير مصحوبة بمتلازمة. الألياف العصبية النخاعية المكتسبة نادرة للغاية، وقد تم الإبلاغ عن ارتباطها بالصدمات الحادة، وصميم العصب البصري، والتهاب العصب البصري التالي.
آلية النشوء
Section titled “آلية النشوء”يحدث عندما لا يتوقف تكون النخاعين في العصب البصري، الذي يبدأ من الجسم الركبي الوحشي حوالي الشهر الخامس من الحمل، عند الصفيحة المصفوية بل يمتد إلى الشبكية. يُعتقد أن هذا يحدث عندما تتعطل وظيفة الحاجز المادي للصفيحة المصفوية لأي سبب، أو عندما يبدأ تكون النخاعين مبكرًا.
تأثير تكون النخاعين على الوظيفة البصرية هو إعاقة مرور الضوء بسبب عتامة النخاعين البيضاء. يمنع النخاعين مرور الضوء مكونًا عتمة نسبية. في النوع الواسع الانتشار، يسبب انخفاض حدة البصر وعيوب المجال البصري. تشبه آلية الحول حالة الحول الانسدادي الشكلي الناتج عن حجب الضوء بواسطة النخاعين مما يحد من المدخلات البصرية خلال فترة النمو.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”التشخيص السريري
Section titled “التشخيص السريري”يتم التشخيص بناءً على النتائج المميزة لقاع العين. العتامة البيضاء الشبيهة بالفرشاة على طول مسار الألياف العصبية هي نموذجية، وتعتبر الحواف الريشية نقطة مهمة في التشخيص التفريقي. نادرًا ما تكون هناك حاجة لفحوصات إضافية للتشخيص، ولكن في النوع الواسع الانتشار، يتم إجراء فحوصات تصويرية وفحوصات المجال البصري لاستبعاد الأمراض التفريقية.
التشخيص التفريقي
Section titled “التشخيص التفريقي”| النتائج | الألياف العصبية النخاعية الشبكية | البقع البيضاء الناعمة |
|---|---|---|
| الانعكاس | قوي (شعري، لامع) | ضعيف (قطني) |
| وذمة | لا (مسطح) | نعم (مرتفع) |
| العلاقة بالأوعية الدموية الشبكية | تغطية الأوعية الكبيرة | لا تغطية |
| نتائج تصوير الأوعية بالفلوريسين | انسداد تألق الخلفية فقط، لا تسرب | تغيرات إقفارية مع تسرب |
| الموقع | يتوافق مع مسار الألياف العصبية | حول مسار الأوعية الدموية |
من الأمراض الأخرى التي تتطلب التشخيص التفريقي في حالات آفات قاع العين البيضاء عند الأطفال: ورم أرومة الشبكية (كتلي، بارز، مع تكلس)، الورم النجمي (عقيدات شبكية بيضاء مرتبطة بالتصلب الحدبي).
الفحوصات
Section titled “الفحوصات”- فحص قاع العين (باستخدام منظار العين المباشر أو غير المباشر): تأكيد العتامة البيضاء المميزة
- تصوير الأوعية بالفلوريسئين: التحقق من وجود تسرب فلوري (للتمييز عن اللطاخات اللينة)
- التصوير بالتألق الذاتي: تأكيد نمط التألق المنخفض
- التصوير بالأشعة تحت الحمراء والتصوير الخالي من الأحمر: تقييم تباين العتامة البيضاء
- OCT: تأكيد القيمة العالية غير الطبيعية لسمك RNFL (تتوافق مع المنطقة الميالينية)
- فحص المجال البصري: مناسب للنوع الواسع الانتشار. تقييم العتمة المقابلة
من الضروري التفريق بين اللطاخات البيضاء الناعمة (لا تتبع مسار الألياف العصبية مع تسرب فلوريسئيني)، الورم الأرومي الشبكي (الأطفال، ورمي، مع تكلس)، الورم النجمي (عقيدة شبكية بيضاء مرتبطة بالتصلب الحدبي). تتميز الألياف العصبية الميالينية بانعكاس قوي ومسطح، وعدم وجود تسرب فلوريسئيني في تصوير الأوعية بالفلوريسئين، وهو نقطة رئيسية في التفريق.
5. العلاج القياسي
Section titled “5. العلاج القياسي”المبدأ: لا حاجة للعلاج
Section titled “المبدأ: لا حاجة للعلاج”معظم الحالات تكون موضعية ولا تظهر عليها أعراض، لذا لا تحتاج إلى علاج. المتابعة فقط كافية، ويجب إجراء فحوصات عينية دورية للتحقق من وجود مضاعفات. من المهم أيضًا شرح أن هذا تشوه خلقي غير تقدمي للمريض ووالديه لتجنب القلق غير الضروري.
إرشادات المتابعة
Section titled “إرشادات المتابعة”يتم تسجيل التغيرات في الآفة من خلال فحوصات قاع العين الدورية. عادة لا يلاحظ زيادة في الحجم أو المدى، ولكن إذا قلت الآفة أو اختفت مقارنة بالتسجيلات السابقة، يجب النظر في احتمالية تلف العصب البصري وإجراء فحوصات متقدمة. عند الأطفال، يجب إجراء قياس حدة البصر وفحص الانكسار بانتظام لتقييم خطر الحول.
معالجة المضاعفات
Section titled “معالجة المضاعفات”- الحول: قد يتم تجربة علاج الحول مثل التغطية (تغطية العين السليمة). لكن يُعتقد أن فعاليته محدودة، لذا يجب توخي الحذر عند اتخاذ قرار بدء العلاج.
- قصر النظر الشديد: يتم تصحيح الانكسار المناسب (نظارات أو عدسات لاصقة). في حالة تفاوت الانكسار الشديد، قد تكون العدسات اللاصقة أفضل.
- تشوهات الأوعية الدموية الشبكية: التعامل وفقًا لنوع تشوه الأوعية الدموية المصاحب. قد يتم استخدام التخثير الضوئي بالليزر في حالة وجود أوعية دموية جديدة أو نزيف زجاجي
- الحول: إدارة الحول المصاحب وفقًا للبروتوكول المعتاد
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”عملية تكون الميالين الطبيعي للعصب البصري
Section titled “عملية تكون الميالين الطبيعي للعصب البصري”يبدأ تكون الميالين الطبيعي للعصب البصري من الجسم الركبي الوحشي حوالي الشهر الخامس من الحمل. يتقدم تكون الميالين بالتسلسل: الجسم الركبي الوحشي، الإشعاع البصري، التصالب البصري، العصب البصري، ثم الصفيحة المصفوية، ويتوقف عند وصوله إلى الصفيحة المصفوية. تعمل الصفيحة المصفوية كحاجز فيزيائي يمنع دخول الخلايا الدبقية قليلة التغصن إلى الشبكية، لذلك تبقى الألياف العصبية في الشبكية غير ميالينية بشكل طبيعي.
آلية حدوث هذا المرض
Section titled “آلية حدوث هذا المرض”يحدث هذا المرض عندما تعبر الخلايا الدبقية قليلة التغصن الصفيحة المصفوية الحليمة وتدخل الشبكية، مما يؤدي إلى تكون الميالين الموضعي للألياف العصبية الشبكية. سبب هذا العبور الموضعي غير معروف، وقد تم اقتراح النظريات التالية.
- نظرية خلل بنية الصفيحة المصفوية: وجود عيوب جزئية أو تشوهات بنيوية في الصفيحة المصفوية تسمح بدخول الخلايا الدبقية قليلة التغصن
- نظرية عدم تطابق التوقيت: بدء تكون الميالين في وقت أبكر من الطبيعي، مما يسمح للخلايا الدبقية قليلة التغصن بدخول الشبكية قبل اكتمال تشكل الصفيحة المصفوية
التأثير على الوظيفة البصرية
Section titled “التأثير على الوظيفة البصرية”المايلين معتم أبيض اللون ويعيق مرور الضوء. تشكل الألياف العصبية الميالينية الموضعية عتمات نسبية صغيرة، لكن مرونة الدماغ تجعل الأعراض الذاتية نادرة. في النوع الواسع، تسبب انخفاض الرؤية وعيوب المجال البصري. يُعتقد أن الحول يحدث بآلية مشابهة للحول الحرماني الشكلي، حيث يمنع التمييل مرور الضوء خلال فترة النمو مما يحد من المدخلات البصرية. ضعف فعالية علاج الحول يشير إلى شدة هذا الحرمان الشكلي.
ملاحظات في التصوير المقطعي البصري
Section titled “ملاحظات في التصوير المقطعي البصري”في تقييم التصوير المقطعي البصري، يزداد سمك طبقة الألياف العصبية الشبكية بشكل غير طبيعي في مناطق التمييل، مما قد يسبب المبالغة في تقدير سمكها (خطأ في التقسيم) في تشخيص الجلوكوما. في العيون ذات الألياف العصبية الميالينية، قد يُخفى الترقق الحقيقي لطبقة الألياف العصبية الشبكية الناتج عن الجلوكوما، مما يتطلب حذرًا خاصًا في تفسير نتائج التصوير المقطعي البصري. يجب الجمع بين نتائج الفحوصات الأخرى مثل فحص المجال البصري وقياس ضغط العين للتقييم الشامل.
الإنذار والمسار
Section titled “الإنذار والمسار”هذا المرض هو شذوذ خلقي غير تقدمي، وعادة لا يتسع نطاق التمييل بمرور الوقت. في الحالات الموضعية المنعزلة، يكون التأثير على الوظيفة البصرية ضئيلًا والإنذار طويل الأمد جيد. في النوع الواسع، يستمر انخفاض الرؤية وعيوب المجال البصري والحول، وتكون فعالية علاج الحول ضعيفة، مما يؤدي إلى بقاء تأثير على الوظيفة البصرية. في حالة وجود قصر نظر شديد مصاحب، تكون المتابعة طويلة الأمد ضرورية.
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”تتقدم الأبحاث في التقييم الكمي للألياف العصبية الشبكية الميالينية باستخدام التصوير المقطعي التوافقي البصري (OCT). تم الإبلاغ عن نمط قيم مرتفعة بشكل غير طبيعي لسمك طبقة الألياف العصبية الشبكية (RNFL) (حيث تشير دراسة جماعية للأطفال إلى أن متوسط سمك RNFL في موقع الميالين يبلغ حوالي 152 ميكرومترًا مقارنة بـ 114 ميكرومترًا في العين السليمة، وهو سمك أكبر بشكل ملحوظ)، ويتم دراسة فائدته كأداة تشخيصية مساعدة. كما أن هناك احتمالًا للمبالغة في تقدير سمك RNFL في تقييم OCT لتشخيص الجلوكوما، مما يستدعي الحذر عند تفسير النتائج في العيون التي تحتوي على ألياف عصبية ميالينية.
هناك تقارير حالات عن تراجع الألياف العصبية الميالينية بعد التصلب المتعدد أو التهاب العصب البصري. إن اختفاء الألياف العصبية الميالينية الخلقية بسبب الالتهاب أو أمراض إزالة الميالين هو اكتشاف مهم لتعميق فهم المسار الطبيعي لهذا المرض.
توجد دراسات كمية قليلة حول وبائيات وآلية متلازمة ستراتسما، وهناك حاجة إلى تجميع المزيد من البيانات متعددة المراكز. في دراسات المتابعة طويلة المدى، لوحظ ضعف الاستجابة لعلاج الحول، بينما تم الإبلاغ عن حالات تحسن جزئي في الرؤية من خلال الجمع بين تصحيح تفاوت الانكسار والعلاج بالإطباق النشط، ولا يزال النقاش مستمرًا حول أهمية التدخل المبكر. كما أن الخلفية الوراثية لا تزال غير واضحة في الوقت الحالي.
هو عيب خلقي، وعادة ما يكون غير تقدمي. لا يتوسع في الحجم أو النطاق بشكل أساسي. ومع ذلك، هناك تقارير حالات اختفت فيها الألياف العصبية الميالينية (تراجعت) بعد التصلب المتعدد أو التهاب العصب البصري. كما تجري إعادة تقييم حول ما إذا كانت الألياف العصبية الميالينية الخلقية مستقرة حقًا.
المراجع
Section titled “المراجع”-
Tarabishy AB, Alexandrou TJ, Traboulsi EI. Syndrome of myelinated retinal nerve fibers, myopia, and amblyopia: a review. Surv Ophthalmol. 2007 Nov-Dec;52(6):588-96. PMID: 18029268
-
Kee C, Hwang JM. Visual prognosis of amblyopia associated with myelinated retinal nerve fibers. Am J Ophthalmol. 2005 Feb;139(2):259-65. PMID: 15733986
-
Shen Y, Zhao J, Sun L, Zeng L, Chen Z, Tian M, Zhou X. The long-term observation in Chinese children with monocular myelinated retinal nerve fibers, myopia and amblyopia. Transl Pediatr. 2021 Apr;10(4):860-869. PMID: 34012835
-
Kera J, Fasiuddin AF. Ocular Findings Associated With Myelinated Retinal Nerve Fibers. Cureus. 2021 Apr 19;13(4):e14552. PMID: 34017666 / PMCID: PMC8130640
-
Sevik MO, Aykut A, Karaman NF, Şahin Ö. Straatsma Syndrome: Should Visual Prognostic Factors Be Taken into Account? A Case Report. Turk J Ophthalmol. 2021 Dec 28;51(6):398-402. PMID: 34963270 / PMCID: PMC8715659
