تعریف
علت: پسرفت ناقص بافت گلیال اطراف شریان زجاجیه جنینی
نام دیگر: پرده اپیپاپیلاری (epipapillary veil)
اولین گزارش: ۱۸۷۷، اتو برگمایستر (اتریش)

پاپیلای برگمایستر (Bergmeister papilla) یک یافته مادرزادی است که در آن بافت گلیال اطراف شریان زجاجیه (hyaloid artery) جنینی پس از تولد پسرفت نکرده و باقی میماند. اولین بار در سال 1877 توسط چشمپزشک اتریشی، اتو برگمایستر، گزارش شد. به آن غشای اپیپاپیلاری (epipapillary veil) نیز گفته میشود.
یکی از انواع باقیمانده عروق جنینی (persistent fetal vasculature; PFV) است که به عنوان باقیمانده خلفی شریان زجاجیه طبقهبندی میشود[1,2]. طیف PFV شامل نقطه میتندورف (باقیمانده روی سطح خلفی عدسی)، باقیمانده شریان زجاجیه، باقیمانده غشای مردمکی و باقیمانده هیپرپلازی زجاجیه اولیه نیز میشود[1,2].
شریان زجاجیه معمولاً قبل از تولد پسرفت کرده و ناپدید میشود. اگر پسرفت ناقص باشد، یک غلاف بافت گلیال روی دیسک بینایی باقی میماند و پاپیلای برگمایستر را تشکیل میدهد. اغلب بدون علامت است و معمولاً به طور تصادفی در معاینه فوندوس کشف میشود.
تعریف
علت: پسرفت ناقص بافت گلیال اطراف شریان زجاجیه جنینی
نام دیگر: پرده اپیپاپیلاری (epipapillary veil)
اولین گزارش: ۱۸۷۷، اتو برگمایستر (اتریش)
طبقهبندی
مفهوم بالاتر: باقیمانده سیستم عروقی جنینی (PFV)
طبقهبندی: باقیمانده خلفی شریان زجاجیه
انواع مرتبط: نقطه میتندورف، باقیمانده شریان زجاجیه، مجرای کلوکه
پیشآگهی
سیر طبیعی: اغلب بدون علامت و پایدار
درمان: در صورت عدم وجود عوارض، نیازی نیست
استثنای نادر: عارضه ناشی از ترومبوز حلقه عروقی پیشپاپیلاری
این یک یافته مادرزادی نسبتاً شایع در PFV است. نقطه میتندورف مرتبط در ۱ تا ۲٪ افراد طبیعی دیده میشود. باقیماندههای جزئی بافت گلیال اغلب بدون علامت و بهطور تصادفی کشف میشوند.
معمولاً بدون علامت است و به طور تصادفی در معاینات بینایی یا فوندوسکوپی کشف میشود. تأثیر بر بینایی به درگیری ثانویه شبکیه یا ماکولا بستگی دارد.
به عنوان یک عارضه نادر، در صورت تشکیل کیست زجاجیه، ممکن است مگسپران و کاهش موقت بینایی ایجاد شود.
به صورت بافت گلیال غشایی که از قسمت قدامی، مرکزی یا بینی دیسک بینایی بیرون زده است، مشاهده میشود. ممکن است یکطرفه یا دوطرفه باشد. میتواند بر اندازه ظاهری حفره دیسک بینایی تأثیر بگذارد.
گاهی توسط عروق شبکیه عروقی میشود که در این صورت به عنوان حلقه عروقی پیشپاپیلاری مشاهده میشود.
معمولاً بینایی را تحت تأثیر قرار نمیدهد. به ندرت، انسداد شریان یا ورید شبکیه به دلیل ترومبوز در حلقه عروقی پیشپاپیلاری و همچنین مگسپرانی یا کاهش موقت بینایی ناشی از کیست زجاجیه گزارش شده است. هر دو عارضه نادر هستند و اکثر موارد بدون اختلال بینایی هستند.
علت برگمایستر پاپی، عدم پسرفت کامل شریان زجاجیه جنینی است.
شریان زجاجیه در پایان هفته چهارم جنینی از شریان کاروتید داخلی از طریق شریانهای چشمی پشتی و شکمی منشعب میشود و از طریق شکاف جنینی وارد زجاجیه اولیه میشود. به سطح خلفی عدسی میرسد و صفحه عروقی اختصاصی زجاجیه را تشکیل میدهد و تغذیه چشم در حال رشد را تأمین میکند. از هفته ششم جنینی که زجاجیه ثانویه از سمت شبکیه شروع به تشکیل میکند، زجاجیه اولیه به سمت مرکز حفره زجاجیه رانده میشود.
شریان زجاجیه در حدود ماه ششم جنینی عملکرد خود را از دست میدهد و در حدود هفته ۳۰ بارداری به کانال کلوکه تبدیل میشود و قبل از تولد پسرفت کرده و ناپدید میشود که روند طبیعی است. بافت گلیال روی دیسک بینایی که بدون طی این فرآیند پسرفت باقی مانده است، برگمایستر پاپی نامیده میشود.
نقص در ژنهای القاکننده آپوپتوز سلولی احتمالاً در بروز PFV به طور کلی نقش دارد. این عارضه در نوزادان نارس شایعتر است اما در نوزادان ترم نیز دیده میشود.
طیف PFV در زیر نشان داده شده است.
| نوع بیماری | محل | ویژگی |
|---|---|---|
| نقطه میتندورف | پشت عدسی | ۱-۲٪ افراد طبیعی |
| پاپیلای برگمایستر | روی دیسک بینایی | باقیمانده بافت گلیال |
| باقیمانده شریان زجاجیه | داخل حفره زجاجیه | به ندرت علت خونریزی |
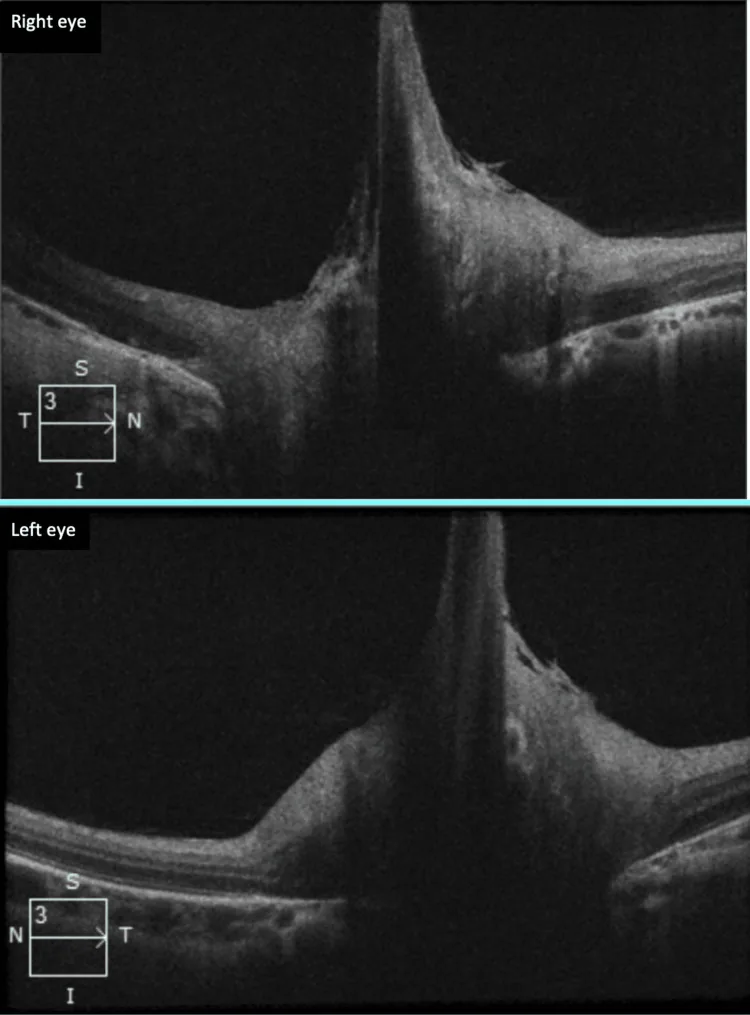
تشخیص پاپیلای برگمایستر بر اساس معاینه فوندوس است و در صورت لزوم با OCT و آنژیوگرافی فلورسئین (FA) ترکیب میشود.
روشهای اصلی معاینه در زیر آورده شده است.
| روش معاینه | نقش | توضیحات |
|---|---|---|
| معاینه فوندوس | بررسی چشمی | غربالگری اولیه |
| OCT | تصویربرداری دقیق ساختار | مفید برای تشخیص قطعی |
| FA | ارزیابی عروقی | تشخیص حلقههای عروقی |
مهمترین تشخیص افتراقی، نئوواسکولاریزاسیون دیسک بینایی (NVD) پسرفته است.
تشخیص افتراقی PFV شدید (که قبلاً PHPV نامیده میشد) زمانی مطرح میشود که لوکوریا وجود داشته باشد. در این موارد، تشخیص افتراقی از رتینوبلاستوما ضروری است و FA، الکترورتینوگرافی، سونوگرافی، CT و MRI در تشخیص مفید هستند.
برگمایستر پاپی یک بافت گلیال مادرزادی است که با بیماری عروقی یا التهاب همراه نیست. نئوواسکولاریزاسیون پاپی به صورت اکتسابی و همراه با ایسکمی یا التهاب ایجاد میشود. بررسی وجود عروق و الگوی نشت فلورسین در FA برای افتراق مفید است.
برای پاپیلای برگمایستر بدون عارضه، نیازی به درمان نیست. تنها با پیگیری منظم میتوان آن را مدیریت کرد و در اکثر موارد پیشآگهی خوب است.
در صورت بروز عوارض ناشی از ترومبوز حلقه عروقی پیشپاپیلاری (مانند BRAO، BRVO، خونریزی زجاجیه)، درمان بر اساس وضعیت مربوطه انجام میشود. اگر کیست زجاجیه باعث مگسپرانی یا کاهش بینایی شده باشد، بر اساس شدت علائم اقدام میشود.
در صورت عدم وجود عارضه، نیازی به درمان نیست. در اکثر موارد پیشآگهی خوب است و در بیشتر موارد پیگیری منظم کافی است. تنها در صورت بروز عوارض نادر مانند ترومبوز حلقه عروقی پیشپاپیلاری، درمان بر اساس وضعیت انجام میشود.
مکانیسم بروز پاپیلای برگمایستر ناشی از تکامل ناقص فرآیند طبیعی تحلیل شریان زجاجیه در دوره جنینی است.
دوره تشکیل (هفتههای ۴ تا ۶ جنینی)
انشعاب شریان زجاجیه: شریان زجاجیه از شریان کاروتید داخلی از طریق شریانهای چشمی پشتی و شکمی تشکیل میشود.
ورود به زجاجیه اولیه: شریان از طریق شکاف جنینی وارد زجاجیه اولیه شده و به سطح خلفی عدسی میرسد و شبکه عروقی ذاتی زجاجیه را تشکیل میدهد.
تشکیل بافت گلیال: بافت گلیال شریان روی دیسک بینایی را احاطه میکند.
دوره پسرفت (هفته ۱۳ جنینی تا اواخر)
تشکیل زجاجیه ثانویه: از هفته ۶ جنینی، زجاجیه ثانویه از سمت شبکیه شروع به تشکیل میشود. زجاجیه اولیه به مجرای کلوکه محدود میشود.
شروع پسرفت: شریان زجاجیه از هفته ۱۳ تا ۱۵ جنینی شروع به پسرفت میکند و در حدود ماه ۶ جنینی عملکرد خود را از دست میدهد.
تبدیل به مجرای کلوکه: در حدود هفته ۳۰ بارداری، مجرای باقیمانده به عنوان مجرای کلوکه تشکیل میشود.
الگوی باقیمانده در زمان تولد
طبیعی: شریان زجاجیه به طور کامل ناپدید میشود و فقط مجرای کلوکه باقی میماند.
پاپیلای برگمایستر: غلاف گلیال روی دیسک بینایی بدون پسرفت باقی میماند.
نقطه میتندورف: اثر چسبندگی انتهای شریان روی سطح خلفی عدسی باقی میماند (در ۱-۲٪ افراد طبیعی).
از هفته نهم جنینی به بعد، رشتههای ظریف ظاهر شده و ساختار شبکهای بدون سلول (زجاجیه ثانویه) تشکیل میشود. با افزایش زجاجیه ثانویه، زجاجیه اولیه و شریان زجاجیه داخل آن به عنوان مجرای کلوکه در محور مرکزی حفره زجاجیه محدود میشوند. شریان زجاجیه در هفتههای ۵-۶ جنینی بیشترین رشد را دارد و از هفته ۱۳-۱۵ شروع به پسرفت میکند و در مراحل بعدی ناپدید میشود که روند طبیعی است.
در صورت پسرفت ناقص، غلاف گلیال روی دیسک بینایی باقی مانده و پاپیلای برگمایستر را تشکیل میدهد. تصور میشود که نقص در ژنهای القاکننده آپوپتوز سلولی در این پسرفت ناقص نقش دارد.