คำจำกัดความ
สาเหตุ: การหดหายไม่สมบูรณ์ของเนื้อเยื่อเกลียที่ล้อมรอบหลอดเลือดแดงไฮยาลอยด์ของตัวอ่อน
ชื่ออื่น: เยื่อเหนือปุ่มประสาทตา (epipapillary veil)
รายงานครั้งแรก: ค.ศ. 1877, ออตโต เบิร์กไมสเตอร์ (ออสเตรีย)

Bergmeister papilla (Bergmeister papilla) เป็นความผิดปกติแต่กำเนิดที่เนื้อเยื่อเกลียรอบหลอดเลือดไฮยาลอยด์ (hyaloid artery) ของตัวอ่อนไม่หดตัวหลังคลอด รายงานครั้งแรกโดยจักษุแพทย์ชาวออสเตรีย Otto Bergmeister ในปี 1877 เรียกอีกอย่างว่าเยื่อเหนือจานประสาทตา (epipapillary veil)
หนึ่งในความผิดปกติของหลอดเลือดของทารกในครรภ์ที่คงอยู่ (persistent fetal vasculature; PFV) จัดเป็นส่วนที่เหลือด้านหลังของหลอดเลือดแดงไฮยาลอยด์ [1,2] สเปกตรัมของ PFV รวมถึงจุดมิทเทนดอร์ฟ (ส่วนเหลือที่ผิวด้านหลังของเลนส์) ส่วนเหลือของหลอดเลือดแดงไฮยาลอยด์ ส่วนเหลือของเยื่อหุ้มรูม่านตา และส่วนเหลือของภาวะ hyperplasia ของวุ้นตาปฐมภูมิ [1,2]
โดยปกติหลอดเลือดแดงไฮยาลอยด์จะหดหายและหายไปก่อนคลอด หากการหดหายไม่สมบูรณ์ ปลอกเนื้อเยื่อเกลียจะยังคงอยู่บนหัวประสาทตา เกิดเป็นปุ่มประสาทตาของเบิร์กไมสเตอร์ มักไม่มีอาการ และมักพบโดยบังเอิญจากการตรวจอวัยวะภายในตา
คำจำกัดความ
สาเหตุ: การหดหายไม่สมบูรณ์ของเนื้อเยื่อเกลียที่ล้อมรอบหลอดเลือดแดงไฮยาลอยด์ของตัวอ่อน
ชื่ออื่น: เยื่อเหนือปุ่มประสาทตา (epipapillary veil)
รายงานครั้งแรก: ค.ศ. 1877, ออตโต เบิร์กไมสเตอร์ (ออสเตรีย)
การจำแนกประเภท
แนวคิดหลัก: สิ่งเหลือค้างของระบบหลอดเลือดของทารกในครรภ์ (PFV)
การจำแนกประเภท: สิ่งเหลือค้างด้านหลังของหลอดเลือดแดงไฮยาลอยด์
ชนิดที่เกี่ยวข้อง: จุดมิตเทนดอร์ฟ สิ่งเหลือค้างของหลอดเลือดแดงไฮยาลอยด์ ท่อคลอเกต์
การพยากรณ์โรค
การดำเนินโรคตามธรรมชาติ: ส่วนใหญ่ไม่มีอาการและคงที่
การรักษา: ไม่จำเป็นหากไม่มีภาวะแทรกซ้อน
ข้อยกเว้นที่พบได้ยาก: ภาวะแทรกซ้อนจากลิ่มเลือดในห่วงหลอดเลือดก่อนจานประสาทตา
เป็นความผิดปกติแต่กำเนิดที่พบได้ค่อนข้างบ่อยใน PFV จุด Mittendorf ที่เกี่ยวข้องพบได้ใน 1-2% ของคนปกติ เศษเนื้อเยื่อเกลียเล็กน้อยมักถูกพบโดยบังเอิญโดยไม่มีอาการ
โดยปกติไม่มีอาการและพบโดยบังเอิญเมื่อตรวจวัดสายตาหรือตรวจอวัยวะภายในตา ผลกระทบต่อการมองเห็นขึ้นอยู่กับการมีส่วนร่วมทุติยภูมิของจอประสาทตาหรือจุดรับภาพ
ภาวะแทรกซ้อนที่พบได้ยาก หากเกิดถุงน้ำในวุ้นตา อาจทำให้เกิดจุดลอยและการมองเห็นลดลงชั่วคราว
สังเกตเห็นเป็นเนื้อเยื่อเกลียที่มีลักษณะเป็นเยื่อยื่นออกมาจากส่วนหน้า ส่วนกลาง หรือส่วนจมูกของจานประสาทตา อาจเป็นข้างเดียวหรือสองข้าง อาจส่งผลต่อขนาดที่ปรากฏของรอยบุ๋มจานประสาทตา
อาจมีหลอดเลือดจอประสาทตามาเลี้ยง ในกรณีนี้จะสังเกตเห็นเป็นห่วงหลอดเลือดก่อนจานประสาทตา
โดยปกติแล้วไม่ส่งผลต่อการมองเห็น มีรายงานที่พบได้ยากของ BRAO/BRVO จากการเกิดลิ่มเลือดในห่วงหลอดเลือดก่อนหัวประสาทตา และอาการลอยในวุ้นตาและการมองเห็นลดลงชั่วคราวจากถุงน้ำในวุ้นตา ทั้งหมดเป็นภาวะแทรกซ้อนที่พบได้ยาก และส่วนใหญ่ไม่ทำให้เกิดความบกพร่องทางการมองเห็น
สาเหตุของ Bergmeister papilla คือการถดถอยที่ไม่สมบูรณ์ของหลอดเลือดแดงไฮยาลอยด์ในช่วงตัวอ่อน
หลอดเลือดแดงไฮยาลอยด์แตกแขนงจากหลอดเลือดแดงคาโรติดภายในผ่านหลอดเลือดแดงจักษุด้านหลังและด้านหน้าช่วงปลายสัปดาห์ที่ 4 ของตัวอ่อน เข้าสู่วุ้นตาปฐมภูมิผ่านรอยแยกของตัวอ่อน ไปถึงผิวด้านหลังของเลนส์เพื่อสร้างแผ่นหลอดเลือดวุ้นตาเฉพาะตัว ทำหน้าที่ให้สารอาหารแก่ดวงตาที่กำลังพัฒนา เมื่อวุ้นตาทุติยภูมิเริ่มสร้างจากด้านจอประสาทตาในสัปดาห์ที่ 6 ของตัวอ่อน วุ้นตาปฐมภูมิจะถูกดันไปยังส่วนกลางของช่องวุ้นตา
หลอดเลือดแดงไฮยาลอยด์สูญเสียหน้าที่ประมาณเดือนที่ 6 ของการตั้งครรภ์ เปลี่ยนเป็นคลอง Cloquet ประมาณสัปดาห์ที่ 30 ของการตั้งครรภ์ และถดถอยและหายไปก่อนคลอดในกระบวนการปกติ Bergmeister papilla คือเนื้อเยื่อเกลียที่เหลืออยู่บนหัวประสาทตาซึ่งไม่ผ่านกระบวนการถดถอยนี้
การขาดยีนที่เหนี่ยวนำให้เกิดอะพอพโทซิสของเซลล์เชื่อว่ามีส่วนเกี่ยวข้องกับการเกิดโรคของ PFV โดยรวม พบได้บ่อยในทารกคลอดก่อนกำหนด แต่ก็พบในทารกครบกำหนดเช่นกัน
สเปกตรัมของ PFV แสดงไว้ด้านล่าง
| ชนิด | ตำแหน่ง | ลักษณะ |
|---|---|---|
| จุดมิตเทนดอร์ฟ | ผิวด้านหลังของเลนส์ตา | 1-2% ของคนปกติ |
| หัวนมประสาทตาเบิร์กไมสเตอร์ | บนจานประสาทตา | เนื้อเยื่อเกลียที่เหลืออยู่ |
| หลอดเลือดแดงไฮยาลอยด์คงอยู่ | ภายในช่องวุ้นตา | ไม่ค่อยทำให้เลือดออก |
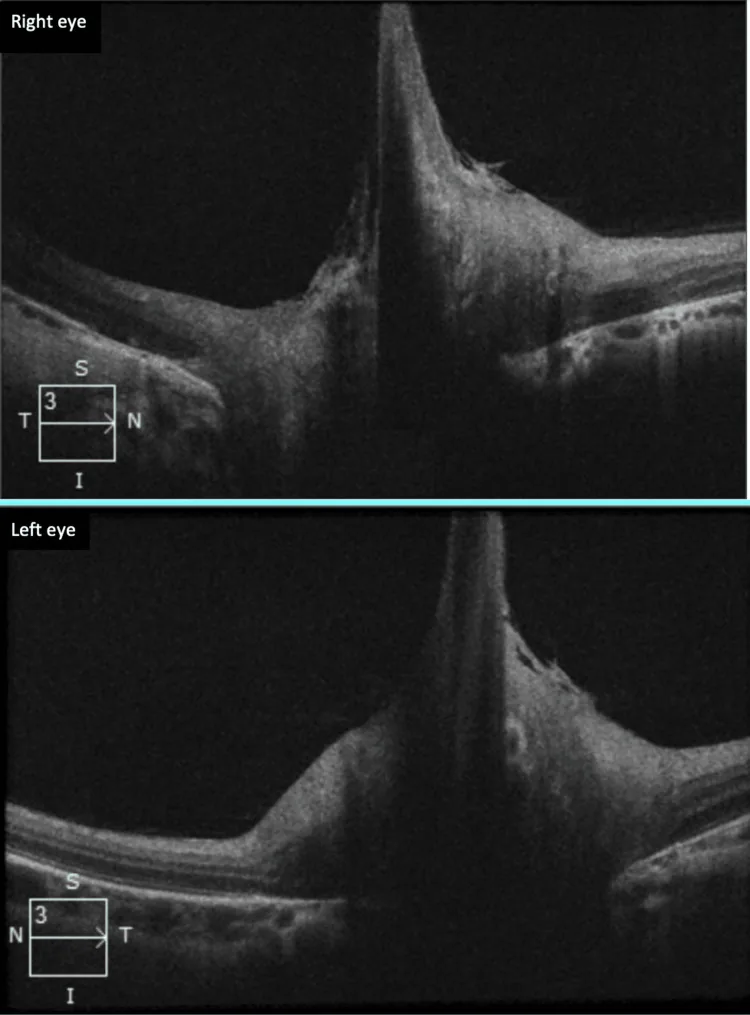
การวินิจฉัยปุ่มประสาทตาแบร์กไมสเตอร์ขึ้นอยู่กับการตรวจอวัยวะภายในตาเป็นหลัก และอาจใช้ร่วมกับ OCT หรือการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA) ตามความจำเป็น
วิธีการตรวจหลักแสดงไว้ด้านล่างนี้
| วิธีการตรวจ | บทบาท | หมายเหตุ |
|---|---|---|
| การตรวจอวัยวะภายในลูกตา | การตรวจด้วยตาเปล่า | การคัดกรองเบื้องต้น |
| OCT | การถ่ายภาพโครงสร้างรายละเอียด | มีประโยชน์สำหรับการวินิจฉัยที่แน่นอน |
| FA | การประเมินการสร้างเส้นเลือด | การตรวจหาห่วงหลอดเลือด |
การวินิจฉัยแยกโรคที่สำคัญที่สุดคือ หลอดเลือดใหม่ที่หัวประสาทตา (NVD) ที่ถดถอยแล้ว
การแยกโรค PFV ชนิดรุนแรง (เดิมเรียกว่า PHPV) เป็นปัญหาสำคัญเมื่อมีม่านตาขาว ในกรณีนี้จำเป็นต้องแยกจาก retinoblastoma โดย FA, คลื่นไฟฟ้าจอประสาทตา, อัลตราซาวนด์, CT, MRI มีประโยชน์ในการวินิจฉัย
Bergmeister papilla เป็นเนื้อเยื่อเกลียแต่กำเนิด ไม่พบโรคร่วมทางหลอดเลือดหรือการอักเสบ เส้นเลือดงอกที่หัวประสาทตาเกิดขึ้นภายหลังเนื่องจากขาดเลือดหรือการอักเสบ การตรวจ FA เพื่อยืนยันการมีหลอดเลือดและรูปแบบการรั่วของสารเรืองแสงมีประโยชน์ในการแยกโรค
Bergmeister papilla ที่ไม่มีภาวะแทรกซ้อนไม่จำเป็นต้องรักษา สามารถติดตามสังเกตอาการเป็นระยะเท่านั้น และส่วนใหญ่พยากรณ์โรคดี
หากเกิดภาวะแทรกซ้อนจากการเกิดลิ่มเลือดในห่วงหลอดเลือดก่อนจานประสาทตา (เช่น BRAO, BRVO, เลือดออกในวุ้นตา) ให้รักษาตามพยาธิสภาพนั้นๆ หากถุงน้ำในวุ้นตาทำให้เกิดอาการลอยไปมาในตา หรือสายตาลดลง ให้พิจารณาการดูแลตามระดับความรุนแรงของอาการ
หากไม่มีภาวะแทรกซ้อนก็ไม่จำเป็นต้องรักษา ส่วนใหญ่พยากรณ์โรคดี และการติดตามสังเกตเป็นระยะก็เพียงพอในเกือบทุกกรณี เฉพาะเมื่อเกิดภาวะแทรกซ้อนที่พบได้น้อย เช่น การเกิดลิ่มเลือดในห่วงหลอดเลือดก่อนจานประสาทตา จึงจะทำการรักษาตามพยาธิสภาพนั้น
กลไกการเกิด Bergmeister papilla เกิดจากการที่หลอดเลือดแดง hyaloid หดตัวไม่สมบูรณ์ในช่วงตัวอ่อน
ระยะการสร้าง (สัปดาห์ที่ 4–6 ของตัวอ่อน)
การแตกแขนงของหลอดเลือดแดง hyaloid: หลอดเลือดแดง hyaloid เกิดจากหลอดเลือดแดง carotid ภายในผ่านหลอดเลือดแดง ophthalmic ด้านหลังและด้านหน้า
การเข้าสู่ vitreous ปฐมภูมิ: หลอดเลือดแดงเข้าสู่ vitreous ปฐมภูมิผ่านรอยแยกของตัวอ่อน ไปถึงผิวด้านหลังของเลนส์ และสร้างแผ่นหลอดเลือด vitreous ที่แท้จริง
การสร้างเนื้อเยื่อ glia: เนื้อเยื่อ glia ล้อมรอบหลอดเลือดแดงบนจานประสาทตา
ระยะถดถอย (สัปดาห์ที่ 13 ของการตั้งครรภ์ถึงระยะปลาย)
การสร้างวุ้นตาทุติยภูมิ: วุ้นตาทุติยภูมิเริ่มสร้างจากด้านจอประสาทตาในสัปดาห์ที่ 6 ของการตั้งครรภ์ วุ้นตาปฐมภูมิจำกัดอยู่ที่ท่อคลอเกต์
การเริ่มต้นของการถดถอย: หลอดเลือดแดงไฮยาลอยด์เริ่มถดถอยในสัปดาห์ที่ 13-15 ของการตั้งครรภ์และสูญเสียการทำงานประมาณเดือนที่ 6 ของการตั้งครรภ์
การเปลี่ยนเป็นท่อคลอเกต์: ท่อที่เหลืออยู่ก่อตัวเป็นท่อคลอเกต์ประมาณสัปดาห์ที่ 30 ของการตั้งครรภ์
รูปแบบที่เหลืออยู่เมื่อแรกเกิด
ปกติ: หลอดเลือดแดงไฮยาลอยด์หายไปหมด เหลือเพียงท่อคลอเกต์
ปุ่มประสาทตาแบร์กไมสเตอร์: ปลอกเกลียบนแผ่นประสาทตาที่ยังไม่หดหายและคงอยู่
จุดมิตเทนดอร์ฟ: รอยยึดเกาะของปลายหลอดเลือดแดงที่ผิวด้านหลังของเลนส์ตาที่ยังคงอยู่ (1-2% ของคนปกติ)
หลังจากสัปดาห์ที่ 9 ของการตั้งครรภ์ จะมีเส้นใยเล็กๆ ปรากฏขึ้นและสร้างโครงสร้างร่างแหที่ไม่มีเซลล์ (วุ้นตาทุติยภูมิ) เมื่อวุ้นตาทุติยภูมิเพิ่มขึ้น วุ้นตาปฐมภูมิและหลอดเลือดแดงแก้วตาภายในจะถูกจำกัดอยู่ที่แกนกลางของช่องวุ้นตาในรูปของคลองโคลเกต์ หลอดเลือดแดงแก้วตาจะพัฒนาเต็มที่ที่สุดในสัปดาห์ที่ 5-6 ของการตั้งครรภ์ เริ่มหดหายในสัปดาห์ที่ 13-15 และหายไปในระยะหลัง ซึ่งเป็นกระบวนการปกติ
หากการหดหายไม่สมบูรณ์ ปลอกเกลียบบนแผ่นประสาทตาจะคงอยู่และก่อตัวเป็นปุ่มประสาทตาแบร์กไมสเตอร์ การขาดยีนที่เหนี่ยวนำให้เกิดการตายของเซลล์แบบโปรแกรมเชื่อว่ามีส่วนเกี่ยวข้องกับความล้มเหลวในการหดหายนี้