परिभाषा
कारण : भ्रूणीय हायलॉइड धमनी के चारों ओर ग्लियाल ऊतक का अपूर्ण सिकुड़न
अन्य नाम : एपिपैपिलरी वील
प्रथम रिपोर्ट : 1877, ओटो बर्गमिस्टर (ऑस्ट्रिया)

बर्गमिस्टर पैपिला (Bergmeister papilla) एक जन्मजात निष्कर्ष है जिसमें भ्रूणीय हाइलॉइड धमनी (hyaloid artery) के चारों ओर ग्लियाल ऊतक जन्म के बाद भी पीछे नहीं हटता। इसका वर्णन पहली बार 1877 में ऑस्ट्रियाई नेत्र रोग विशेषज्ञ ओटो बर्गमिस्टर ने किया था। इसे एपिपैपिलरी वील (epipapillary veil) भी कहा जाता है।
बर्गमिस्टर पैपिला लगातार भ्रूण संवहनी तंत्र (PFV) का एक रूप है, जिसे हायलॉइड धमनी के पश्च भाग के अवशेष के रूप में वर्गीकृत किया जाता है [1,2]। PFV के स्पेक्ट्रम में मिटेंडॉर्फ डॉट (लेंस के पीछे की सतह पर अवशेष), हायलॉइड धमनी अवशेष, प्यूपिलरी झिल्ली अवशेष, और प्राथमिक विट्रियस हाइपरप्लासिया अवशेष भी शामिल हैं [1,2]।
हायलॉइड धमनी सामान्यतः जन्म से पहले सिकुड़कर गायब हो जाती है। अपूर्ण सिकुड़न के मामले में, ऑप्टिक डिस्क पर ग्लियाल ऊतक का एक आवरण बच जाता है, जो बर्गमिस्टर पैपिला बनाता है। यह अधिकतर लक्षणहीन होता है और अक्सर आकस्मिक फंडस जांच में पाया जाता है।
परिभाषा
कारण : भ्रूणीय हायलॉइड धमनी के चारों ओर ग्लियाल ऊतक का अपूर्ण सिकुड़न
अन्य नाम : एपिपैपिलरी वील
प्रथम रिपोर्ट : 1877, ओटो बर्गमिस्टर (ऑस्ट्रिया)
वर्गीकरण
उच्च अवधारणा : भ्रूण संवहनी तंत्र अवशेष (PFV)
वर्गीकरण : कांची धमनी का पश्च अवशेष
संबंधित प्रकार : मिटेंडॉर्फ बिंदु, कांची धमनी अवशेष, क्लोके नलिका
पूर्वानुमान
प्राकृतिक इतिहास : अधिकांशतः लक्षणहीन और स्थिर
उपचार : जटिलताएँ न होने पर आवश्यक नहीं
दुर्लभ अपवाद : पैपिला पूर्व संवहनी लूप थ्रोम्बस के कारण जटिलता
PFV में यह अपेक्षाकृत सामान्य जन्मजात निष्कर्ष है। संबंधित मिटेंडॉर्फ डॉट सामान्य व्यक्तियों के 1-2% में पाया जाता है। मामूली ग्लियाल ऊतक अवशेष अक्सर लक्षणहीन रहते हुए संयोगवश पाए जाते हैं।
आमतौर पर कोई लक्षण नहीं होते, और यह दृष्टि परीक्षण या फंडस जांच के दौरान संयोग से पाया जाता है। दृष्टि पर प्रभाव रेटिना या मैक्युला के द्वितीयक शामिल होने पर निर्भर करता है।
दुर्लभ जटिलता के रूप में, यदि कांच का सिस्ट बनता है, तो फ्लोटर्स और अस्थायी दृष्टि हानि हो सकती है।
ऑप्टिक डिस्क के सामने, केंद्र या नाक की ओर से उभरी हुई झिल्लीदार ग्लियाल ऊतक के रूप में देखा जाता है। एकतरफा या द्विपक्षीय हो सकता है। ऑप्टिक डिस्क कप के आकार को प्रभावित कर सकता है।
कभी-कभी रेटिना वाहिकाओं द्वारा संवहनीकृत होता है, जिसे प्रीपैपिलरी वैस्कुलर लूप के रूप में देखा जाता है।
बर्गमिस्टर पैपिला का कारण भ्रूण काल में हायलॉइड धमनी का अपूर्ण प्रतिगमन है।
हायलॉइड धमनी गर्भ के चौथे सप्ताह के अंत में आंतरिक कैरोटिड धमनी से पृष्ठीय और अधरीय नेत्र धमनियों के माध्यम से शाखा करती है, भ्रूणीय विदर से होकर प्राथमिक कांच में प्रवेश करती है, लेंस की पिछली सतह तक पहुँचकर कांच की अंतर्निहित संवहनी प्लेट बनाती है, और विकासशील नेत्र को पोषण प्रदान करती है। गर्भ के छठे सप्ताह से जब द्वितीयक कांच रेटिना की ओर से बनना शुरू होता है, प्राथमिक कांच कांच गुहा के केंद्र की ओर धकेल दिया जाता है।
हायलॉइड धमनी गर्भ के लगभग छठे महीने में अपना कार्य खो देती है, गर्भ के 30वें सप्ताह के आसपास क्लॉकेट नलिका में बदल जाती है, और जन्म से पहले सामान्य रूप से प्रतिगमित हो जाती है। ऑप्टिक डिस्क पर ग्लियाल ऊतक जो इस प्रतिगमन प्रक्रिया से नहीं गुज़रता, बर्गमिस्टर पैपिला कहलाता है।
कोशिका एपोप्टोसिस को प्रेरित करने वाले जीन की कमी को PFV के समग्र विकास में शामिल माना जाता है। यह समय से पहले जन्मे शिशुओं में अधिक होता है, लेकिन पूर्ण अवधि के शिशुओं में भी देखा जाता है।
PFV का स्पेक्ट्रम नीचे दिखाया गया है।
| रोग प्रकार | स्थान | विशेषताएँ |
|---|---|---|
| मिट्टेंडॉर्फ़ बिंदु | लेंस की पिछली सतह | सामान्य व्यक्तियों का 1-2% |
| बर्गमिस्टर पैपिला | ऑप्टिक डिस्क पर | ग्लियल ऊतक का अवशेष |
| हायलॉइड धमनी का अवशेष | कांच के द्रव में | दुर्लभ रूप से रक्तस्राव का कारण |
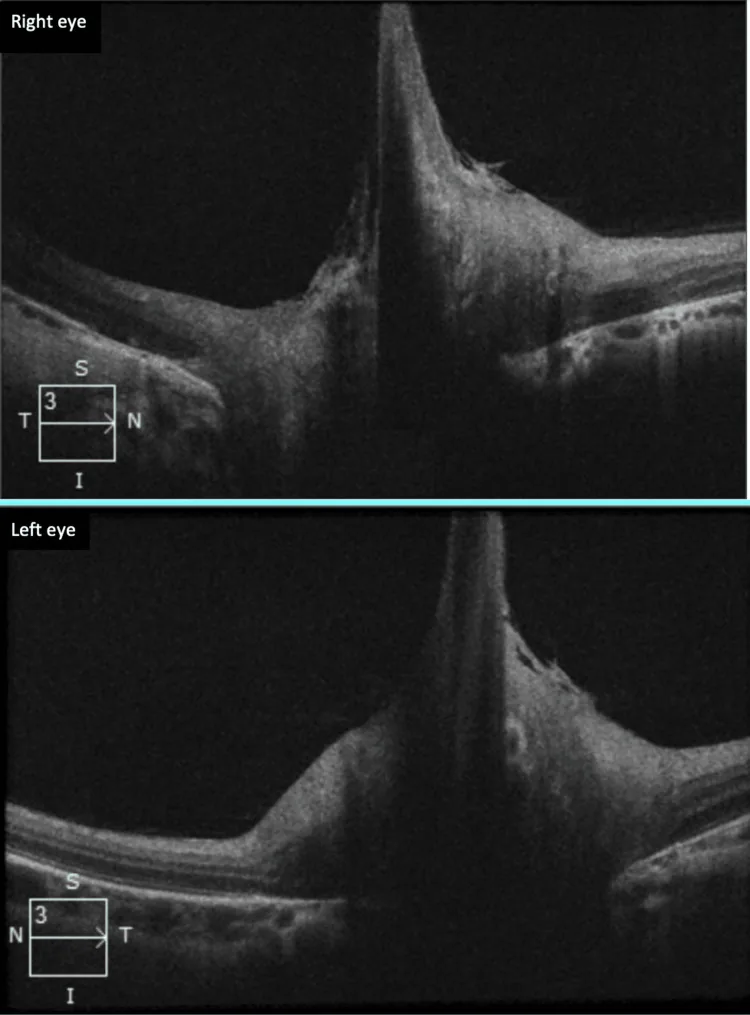
बर्गमिस्टर पैपिला का निदान फंडस परीक्षा पर आधारित है, और आवश्यकतानुसार OCT और फ्लोरेसिन एंजियोग्राफी (FA) को जोड़ा जाता है।
मुख्य जांच विधियाँ नीचे दी गई हैं।
| जांच विधि | भूमिका | टिप्पणी |
|---|---|---|
| फंडस जांच | दृश्य निरीक्षण | प्रारंभिक जांच |
| OCT | विस्तृत संरचना चित्रण | निश्चित निदान के लिए उपयोगी |
| FA | संवहनीकरण का मूल्यांकन | संवहनी लूप का पता लगाना |
सबसे महत्वपूर्ण विभेदक निदान पीछे हटी हुई ऑप्टिक डिस्क नववाहिका (NVD) है।
PFV के गंभीर रूप (जिसे पहले PHPV कहा जाता था) से विभेदन तब महत्वपूर्ण होता है जब सफेद पुतली (leukocoria) दिखाई देती है। इस स्थिति में रेटिनोब्लास्टोमा से अंतर करना आवश्यक होता है, और FA, इलेक्ट्रोरेटिनोग्राफी, अल्ट्रासाउंड, CT, MRI निदान में सहायक होते हैं।
बर्गमिस्टर पैपिला एक जन्मजात ग्लियाल ऊतक है, जिसमें संवहनी रोग या सूजन के लक्षण नहीं होते। पैपिलरी नववाहिकाएं इस्किमिया या सूजन के साथ अधिग्रहित रूप से उत्पन्न होती हैं। FA में संवहनीकरण की उपस्थिति और फ्लोरेसिन रिसाव पैटर्न की पुष्टि करना विभेदक निदान में उपयोगी है।
बिना जटिलता वाले बर्गमिस्टर पैपिला के लिए उपचार की आवश्यकता नहीं होती है। केवल नियमित अनुवर्ती कार्रवाई पर्याप्त है, और अधिकांश मामलों में रोग का निदान अच्छा होता है।
यदि प्रीपैपिलरी संवहनी लूप में थ्रोम्बस गठन के कारण जटिलताएं (BRAO, BRVO, कांच का रक्तस्राव आदि) होती हैं, तो प्रत्येक स्थिति के अनुसार उपचार किया जाता है। यदि कांच का सिस्ट मायोडेसोप्सिया या दृष्टि हानि का कारण है, तो लक्षणों की गंभीरता के अनुसार प्रबंधन पर विचार किया जाता है।
यदि कोई जटिलता नहीं है, तो उपचार की आवश्यकता नहीं है। अधिकांश मामलों में रोग का निदान अच्छा होता है और नियमित अनुवर्ती कार्रवाई आमतौर पर पर्याप्त होती है। केवल दुर्लभ जटिलताओं जैसे प्रीपैपिलरी संवहनी लूप थ्रोम्बस के मामले में, स्थिति के अनुसार उपचार किया जाता है।
बर्गमिस्टर पैपिला का रोगजनन तंत्र भ्रूण अवधि में हायलॉइड धमनी के सामान्य प्रतिगमन प्रक्रिया के अपूर्ण निष्पादन में निहित है।
गठन अवधि (भ्रूण सप्ताह 4-6)
हायलॉइड धमनी की शाखाएँ : आंतरिक कैरोटिड धमनी → पृष्ठीय और उदर नेत्र धमनियों के माध्यम से हायलॉइड धमनी बनती है।
प्राथमिक कांच में प्रवेश : धमनी भ्रूणीय विदर से होकर प्राथमिक कांच में प्रवेश करती है, लेंस की पिछली सतह तक पहुँचती है और कांच की अंतर्निहित संवहनी प्लेट बनाती है।
ग्लियाल ऊतक का निर्माण : ऑप्टिक डिस्क पर धमनी को ग्लियाल ऊतक घेर लेता है।
प्रतिगमन अवधि (गर्भावस्था के 13वें सप्ताह से अंत तक)
द्वितीयक कांच का निर्माण : गर्भावस्था के 6वें सप्ताह से रेटिना की ओर से द्वितीयक कांच का निर्माण शुरू होता है। प्राथमिक कांच क्लोकेट नलिका तक सीमित हो जाता है।
प्रतिगमन की शुरुआत : हायलॉइड धमनी गर्भावस्था के 13वें से 15वें सप्ताह के बीच प्रतिगमन शुरू करती है और गर्भावस्था के 6वें महीने तक अपना कार्य खो देती है।
क्लोकेट नलिका में परिवर्तन : गर्भावस्था के लगभग 30वें सप्ताह में शेष नलिका क्लोकेट नलिका के रूप में बनती है।
जन्म के समय शेष पैटर्न
सामान्य : हायलॉइड धमनी पूरी तरह से गायब हो जाती है, केवल क्लोकेट नलिका शेष रहती है।
बर्गमिस्टर पैपिला : ऑप्टिक डिस्क पर ग्लियल आवरण का पीछे न हटना और बना रहना।
मिट्टेंडॉर्फ बिंदु : लेंस की पिछली सतह पर धमनी के अग्र सिरे के जुड़ाव का निशान बना रहना (सामान्य व्यक्तियों का 1-2%)।
गर्भावस्था के 9वें सप्ताह के बाद, सूक्ष्म तंतु प्रकट होते हैं और एक कोशिका-रहित जालीदार संरचना (द्वितीयक कांच) बनाते हैं। जैसे-जैसे द्वितीयक कांच बढ़ता है, प्राथमिक कांच और उसके अंदर की कांच की धमनी क्लोकेट नलिका के रूप में कांच गुहा के मध्य अक्ष तक सीमित हो जाती है। कांच की धमनी गर्भावस्था के 5-6वें सप्ताह में सबसे अधिक विकसित होती है, 13-15वें सप्ताह से पीछे हटना शुरू करती है, और बाद में सामान्य रूप से गायब हो जाती है।
अपूर्ण प्रतिगमन के मामले में, ऑप्टिक डिस्क पर ग्लियल आवरण वैसे ही बना रहता है और बर्गमिस्टर पैपिला बनाता है। कोशिका एपोप्टोसिस को प्रेरित करने वाले जीन की कमी इस अपूर्ण प्रतिगमन में शामिल मानी जाती है।