
Osteoma Coroideo
1. ¿Qué es el osteoma coroideo?
Sección titulada «1. ¿Qué es el osteoma coroideo?»El osteoma coroideo es un tumor benigno en el que se forma tejido óseo heterotópico dentro de la coroides. Se localiza con frecuencia en el polo posterior del fondo de ojo y aparece como una lesión plana de color blanco amarillento. Se desconoce la causa; existen teorías de coristoma óseo (tejido óseo heterotópico) y de participación inflamatoria.
Durante el curso, pueden ocurrir pigmentación, atrofia del epitelio pigmentario de la retina (EPR) y descalcificación, por lo que los hallazgos del fondo de ojo cambian según la etapa de la enfermedad. Tiende a agrandarse lentamente pero finalmente se detiene.
Epidemiología
Sección titulada «Epidemiología»- Es un tumor benigno relativamente raro, que representa una pequeña parte de todos los tumores intraoculares.
- Es más común en mujeres jóvenes, y se sospecha la participación hormonal, pero se desconoce la causa.
- Puede ocurrir bilateralmente.
- Ocurre con frecuencia en el polo posterior, especialmente alrededor del disco óptico.
Etapas de progresión de la lesión
Sección titulada «Etapas de progresión de la lesión»Aunque no existe un sistema de clasificación claro, se distinguen las siguientes etapas de progresión de la lesión.
| Etapa | Características |
|---|---|
| Inicial | Lesión plana, amarillenta o anaranjada, en parche en el polo posterior. Casi sin elevación. |
| Progresiva | Se añaden descalcificación, degeneración y atrofia del EPR y la retina externa, cambiando el aspecto del fondo de ojo. |
| Complicada con CNV | Se produce neovascularización coroidea (CNV), causando hemorragia retiniana y pérdida de visión. |
Es un tumor benigno en el que se forma tejido óseo ectópico en la coroides. Ocurre con frecuencia en el polo posterior y es ligeramente más común en mujeres jóvenes. No hay informes de malignización o metástasis, pero si se extiende a la mácula, puede causar pérdida de visión. No existe un tratamiento fundamental, y la observación es la base.
2. Síntomas principales y hallazgos clínicos
Sección titulada «2. Síntomas principales y hallazgos clínicos»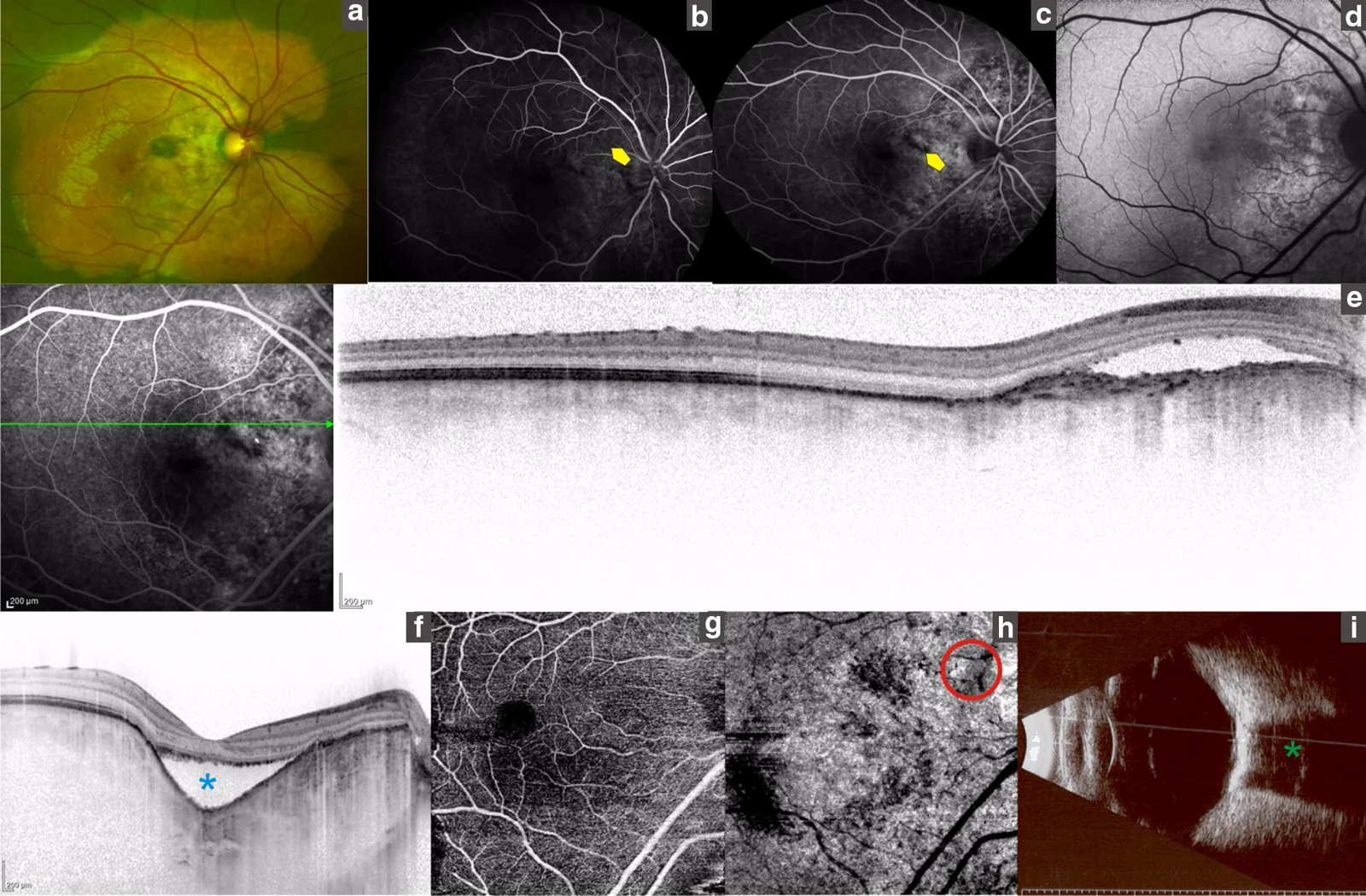
Síntomas subjetivos
Sección titulada «Síntomas subjetivos»- Defecto del campo visual: Ocurre correspondiendo a la ubicación del tumor. A menudo es difícil de notar en las etapas iniciales.
- Pérdida de visión: Cuando la lesión afecta la mácula, se produce una pérdida significativa de la visión.
- Hemorragia retiniana y hemorragia vítrea: Ocurren cuando se desarrolla CNV. Causan una pérdida repentina de la visión.
- Si el tumor no afecta la mácula, los síntomas subjetivos pueden ser escasos.
Hallazgos de fondo de ojo
Sección titulada «Hallazgos de fondo de ojo»Se observan los siguientes hallazgos en el polo posterior, especialmente alrededor del disco óptico.
- Lesión en parche de color blanco-amarillento a naranja-amarillento, con casi ninguna elevación. Puede acompañarse de irregularidades.
- Se observa como una lesión elevada, plana, de color blanco-amarillento y bien definida. A menudo se acompaña de vasos finos en la superficie del tumor.
- A medida que progresa, se produce degeneración y atrofia en el EPR adyacente y la retina externa, y los hallazgos de fondo de ojo también cambian.
Hallazgos de imagen
Sección titulada «Hallazgos de imagen»Angiografía con fluoresceína (FA):
- Desde la fase temprana, se observa hiperfluorescencia parcheada o granular que coincide con el tumor.
- En la fase tardía, se vuelve hiperfluorescencia difusa.
- Cuando hay CNV, se observa fuga de fluoresceína.
- Se observa una reflectividad alta en forma de placa correspondiente al tumor y sombra acústica posterior (pérdida o atenuación de la reflexión).
TC (diagnóstico definitivo):
- El área del tumor muestra alta atenuación (alto valor de TC) similar al hueso.
OCT:
- Útil para evaluar la altura del tumor, CNV y líquido subretiniano.
3. Causas y factores de riesgo
Sección titulada «3. Causas y factores de riesgo»Se desconoce la patogenia del osteoma coroideo. Actualmente se han propuesto las siguientes hipótesis.
- Teoría del coristoma: Asume una anomalía congénita en la que se forma tejido óseo ectópico en la coroides.
- Teoría inflamatoria: Sugiere que la osificación ocurre desencadenada por inflamación.
- Hipótesis hormonal: Dado que es relativamente común en mujeres jóvenes, se sospecha una asociación con la secreción hormonal, pero el mecanismo específico no se ha dilucidado.
No se han reportado malignización ni metástasis, y el tumor en sí sigue un curso benigno.
4. Diagnóstico y métodos de exploración
Sección titulada «4. Diagnóstico y métodos de exploración»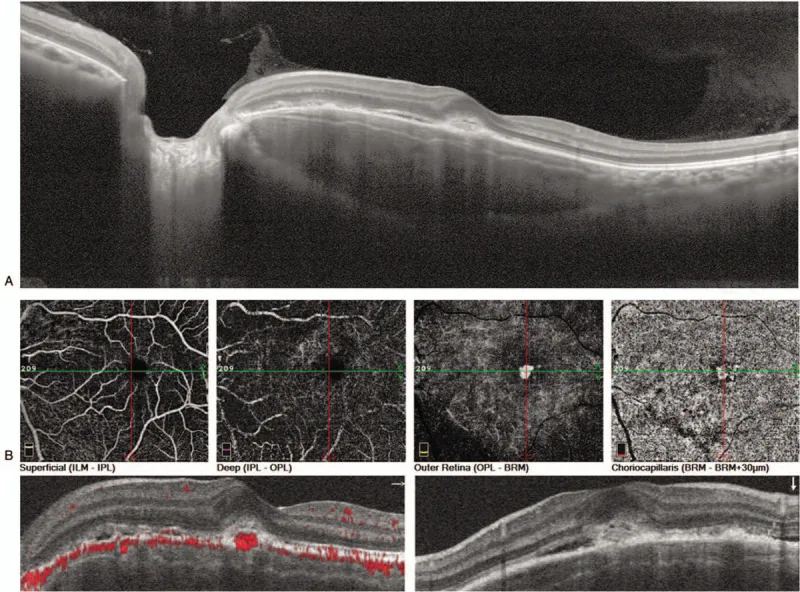
Puntos clave del diagnóstico
Sección titulada «Puntos clave del diagnóstico»Se observa una lesión plana de color blanco-amarillento en el polo posterior (especialmente alrededor del disco óptico) en el examen de fondo de ojo, y el diagnóstico definitivo se realiza mediante TC y ecografía.
- Examen de fondo de ojo: Lesión plana de color blanco-amarillento a amarillo-anaranjado en el polo posterior. Evaluar el agrandamiento de la lesión, cambios en el EPR y presencia de CNV.
- TC (diagnóstico definitivo): Valores de alta atenuación (alto valor de TC) equivalentes al hueso en el sitio del tumor son la clave para el diagnóstico definitivo.
- Ecografía: Imagen hiperreflectiva en forma de placa con sombra acústica posterior característica, que apoya el diagnóstico.
- Angiografía fluoresceínica (FA): Muestra hiperfluorescencia parcheada/granular en la fase temprana e hiperfluorescencia difusa en la fase tardía. Cuando hay CNV, se añade fuga de fluoresceína.
- OCT: Permite una evaluación detallada de los cambios en el EPR y la retina neurosensorial, líquido subretiniano y presencia de CNV.
Diagnóstico diferencial
Sección titulada «Diagnóstico diferencial»Es importante diferenciar de enfermedades que cursan con calcificación.
| Enfermedad | Puntos clave de diferenciación |
|---|---|
| Retinoblastoma | Frecuente en niños. Masa blanca con calcificación. Evaluada por TC y ecografía. |
| Hamartoma astrocítico (asociado a esclerosis tuberosa) | Lesión blanca alrededor del disco óptico y polo posterior. Calcificación presente. |
| Melanoma maligno coroideo | Elevación en forma de cúpula, pigmentado. Patrón de doble circulación en AF. Baja reflectividad interna en ecografía. |
| Tumor metastásico coroideo | Antecedentes de neoplasia maligna sistémica. Lesiones planas y múltiples. Hiperfluorescencia temprana en AF. |
| Hemangioma coroideo | Color naranja-rojizo. Patrón característico en AF e ICGA. Alta reflectividad en ecografía. |
La clave diagnóstica definitiva es una zona de alta atenuación en la TC, similar al hueso. El diagnóstico se realiza junto con la sombra acústica en la ecografía. Si el examen de fondo de ojo revela una lesión plana de color blanco amarillento en el polo posterior, sospeche esta enfermedad y realice un examen detallado con TC y ecografía.
5. Tratamiento estándar
Sección titulada «5. Tratamiento estándar»Pauta básica: Observación
Sección titulada «Pauta básica: Observación»Dado que no se ha establecido un tratamiento curativo, el enfoque básico es la observación. Es importante evaluar periódicamente el agrandamiento del tumor y la presencia de nuevos vasos sanguíneos. Mientras no afecte a la mácula, el impacto en la función visual suele ser leve.
Tratamiento en caso de aparición de CNV
Sección titulada «Tratamiento en caso de aparición de CNV»Si se confirma la presencia de neovascularización coroidea (CNV), se consideran los siguientes tratamientos sintomáticos para preservar la visión.
- Fotocoagulación (fotocoagulación con láser): Se realiza para la CNV. Las lesiones extramaculares son más adecuadas.
- Terapia fotodinámica (PDT): Terapia fotodinámica con verteporfina. Aunque no está cubierta por el seguro, se ha informado cierta eficacia.
- Inyección intravítrea anti-VEGF: Ranibizumab, aflibercept, bevacizumab, etc. No cubiertos por el seguro, pero se espera que induzcan la regresión de la CNV.
La indicación y elección del tratamiento se determinan individualmente según la ubicación de la CNV, la agudeza visual y los antecedentes del paciente.
No existe un tratamiento curativo y el enfoque básico es la observación. Si se desarrolla neovascularización coroidea y causa pérdida de visión, se puede realizar un tratamiento sintomático con PDT o inyección intravítrea anti-VEGF. Dado que no están cubiertos por el seguro, el plan de tratamiento debe decidirse después de una discusión exhaustiva con el médico tratante.
6. Fisiopatología y mecanismo detallado de aparición
Sección titulada «6. Fisiopatología y mecanismo detallado de aparición»Mecanismo de formación ósea ectópica
Sección titulada «Mecanismo de formación ósea ectópica»La esencia del osteoma coroideo es la formación ósea ectópica dentro de la coroides. Se desconoce el mecanismo por el cual aparece tejido óseo en el tejido coroideo normal, pero se conocen los siguientes puntos.
- La lesión se expande gradualmente pero tiende a detenerse eventualmente.
- Dado que es relativamente común en mujeres jóvenes, se sospecha la participación hormonal, pero el mecanismo molecular se desconoce.
- La teoría del coristoma supone tejido óseo ectópico debido a anomalías embrionarias.
- La teoría inflamatoria supone osificación inducida después de la inflamación, pero a menudo no se confirma un historial claro de inflamación.
Descalcificación
Sección titulada «Descalcificación»Puede ocurrir descalcificación del tumor durante el curso. Cuando ocurre la descalcificación, el borde del osteoma coroideo se vuelve indistinto y su color cambia. Hay informes de que la CNV es más probable que se desarrolle después de la descalcificación. La frecuencia de la descalcificación y su impacto cuantitativo en el pronóstico visual aún se están estudiando mediante la acumulación de casos.
Mecanismo de la discapacidad visual
Sección titulada «Mecanismo de la discapacidad visual»- El EPR y los fotorreceptores ubicados directamente sobre el tumor sufren degeneración y atrofia con el tiempo.
- Cuando se desarrolla CNV, la fuga de los vasos causa líquido subretiniano y hemorragia retiniana, lo que lleva a una pérdida aguda de la visión.
- Si la mácula está involucrada, los fotorreceptores foveales se dañan, lo que resulta en una pérdida severa de la visión. Una vez que ocurre la pérdida de visión, la recuperación es difícil.
Pronóstico
Sección titulada «Pronóstico»- A menos que la mácula esté involucrada, no hay un deterioro visual significativo.
- Si la lesión se extiende a la mácula, se produce una pérdida severa de la visión y no se espera recuperación.
- En casos bilaterales, incluso si la progresión en un ojo precede, se debe prestar atención al curso del otro ojo.
- No hay informes de transformación maligna o metástasis.
7. Investigación más reciente y perspectivas futuras
Sección titulada «7. Investigación más reciente y perspectivas futuras»Aplicación del tratamiento anti-VEGF a la CNV
Sección titulada «Aplicación del tratamiento anti-VEGF a la CNV»Aunque no está cubierto por el seguro, la inyección intravítrea anti-VEGF con ranibizumab o aflibercept se ha aplicado en casos con CNV. Informes de casos y series pequeñas han reportado regresión de la CNV y mejora visual, pero actualmente no existen ensayos controlados aleatorizados sobre el protocolo de administración (intervalo, número de inyecciones, combinación con otros tratamientos). Se espera la acumulación de evidencia en el futuro.
Evaluación detallada con OCT y OCT-A
Sección titulada «Evaluación detallada con OCT y OCT-A»Los avances en la angiografía por OCT (OCT-A) están permitiendo una evaluación detallada no invasiva de la estructura vascular de la CNV. La evaluación cuantitativa de la CNV mediante OCT-A en el osteoma coroideo y su aplicación en el seguimiento son desafíos futuros.
Esclarecimiento del mecanismo de descalcificación
Sección titulada «Esclarecimiento del mecanismo de descalcificación»El mecanismo molecular de por qué ocurre la descalcificación y si la CNV es más propensa a desarrollarse después de la descalcificación sigue sin conocerse. Se están llevando a cabo investigaciones sobre la asociación con factores relacionados con el metabolismo óseo (como RANKL y OPG).
8. Referencias
Sección titulada «8. Referencias»- Shields CL, Sun H, Demirci H, et al. Factors predictive of tumor growth, tumor decalcification, choroidal neovascularization, and visual outcome in 74 eyes with choroidal osteoma. Arch Ophthalmol. 2005;123(12):1658-1666.
- Shields JA, Shields CL. Intraocular Tumors: An Atlas and Textbook. 3rd ed. Philadelphia: Wolters Kluwer; 2015.
- Tsui I, Gillies MC, Barlow R, et al. Photodynamic therapy for choroidal neovascularization complicating choroidal osteoma. Retina. 2006;26(7):804-810.
- Nadarajah S, Blumenkranz MS. Intravitreal bevacizumab for choroidal neovascularization secondary to choroidal osteoma. Retina. 2009;29(6):888-890.
