
Osteoma coroideo
1. Cos’è l’osteoma coroidale?
Sezione intitolata “1. Cos’è l’osteoma coroidale?”L’osteoma coroidale (choroidal osteoma) è un tumore benigno in cui si forma tessuto osseo eterotopico all’interno della coroide. Si verifica preferenzialmente al polo posteriore del fondo oculare e si presenta come una lesione piatta giallo-biancastra. La causa è sconosciuta; esistono teorie di separazione ossea (tessuto osseo eterotopico) o di coinvolgimento infiammatorio.
Nel corso del tempo possono verificarsi pigmentazione, atrofia dell’epitelio pigmentato retinico (RPE) e decalcificazione, quindi l’aspetto del fondo oculare cambia a seconda dello stadio. La lesione tende ad aumentare lentamente ma alla fine si arresta.
Epidemiologia
Sezione intitolata “Epidemiologia”- È un tumore benigno relativamente raro, che costituisce una piccolissima parte di tutti i tumori intraoculari.
- È più frequente nelle giovani donne e si sospetta un coinvolgimento della secrezione ormonale, ma la causa è sconosciuta.
- Può manifestarsi bilateralmente.
- Si sviluppa preferenzialmente al polo posteriore (specialmente intorno alla papilla ottica).
Stadi di progressione della lesione
Sezione intitolata “Stadi di progressione della lesione”Non esiste una classificazione chiara, ma si distinguono i seguenti stadi di progressione della lesione.
| Stadio | Caratteristiche |
|---|---|
| Iniziale | Lesione maculata o piatta di colore giallo-biancastro o giallo-arancio al polo posteriore. Quasi nessun rilievo. |
| Avanzato | Decalcificazione, degenerazione e atrofia dell’EPR e degli strati esterni della retina, che modificano l’aspetto del fondo oculare. |
| Con CNV | Comparsa di neovascolarizzazione coroidale (CNV), che porta a emorragia retinica e riduzione dell’acuità visiva. |
È un tumore benigno caratterizzato dalla formazione di tessuto osseo ectopico nella coroide. Si verifica preferenzialmente al polo posteriore ed è leggermente più frequente nelle giovani donne. Non sono stati riportati casi di malignizzazione o metastasi, ma l’estensione alla macula può causare una riduzione dell’acuità visiva. Non esiste una terapia curativa, la sorveglianza è la regola.
2. Principali sintomi e segni clinici
Sezione intitolata “2. Principali sintomi e segni clinici”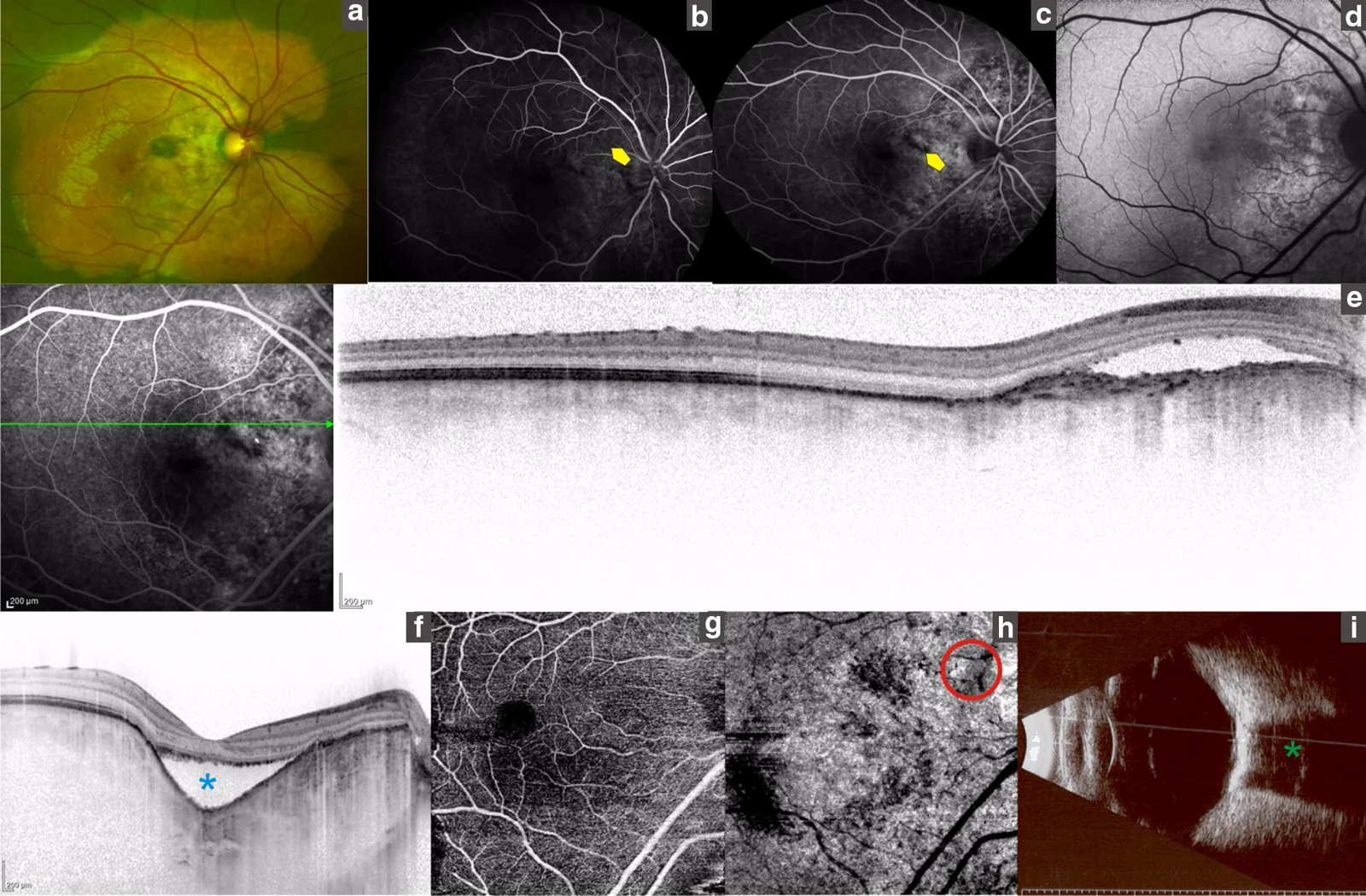
Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”- Difetto del campo visivo : si verifica in corrispondenza del tumore. Spesso poco percepibile all’inizio.
- Riduzione dell’acuità visiva : una riduzione significativa si verifica quando la lesione raggiunge la macula.
- Emorragia retinica e emorragia vitreale : si verificano in caso di sviluppo di CNV. Sono causa di improvvisa riduzione della vista.
- Se il tumore non si estende alla macula, i sintomi soggettivi possono essere assenti.
Segni del fondo oculare
Sezione intitolata “Segni del fondo oculare”Al polo posteriore, specialmente intorno alla papilla ottica, si osservano i seguenti segni:
- Lesione maculata di colore bianco-giallastro o giallo-arancio, quasi senza rilievo. Può essere irregolare.
- Osservata come una lesione rilevata piatta, ben delimitata, di colore bianco-giallastro. La superficie del tumore è spesso accompagnata da vasi sottili.
- Con la progressione, si verificano degenerazione e atrofia dell’RPE adiacente e degli strati esterni della retina, modificando l’aspetto del fondo.
Reperti di imaging
Sezione intitolata “Reperti di imaging”Angiografia con fluoresceina (FA) :
- Precocemente si osserva una iperfluorescenza a chiazze e granulare corrispondente al tumore.
- Nella fase tardiva diventa una iperfluorescenza diffusa.
- In caso di complicanza da CNV si nota una perdita di fluoresceina.
- Si osserva un’ecogenicità elevata a forma di placca nella sede del tumore e un’ombra acustica posteriore (scomparsa o attenuazione dell’eco).
TC (elemento decisivo per la diagnosi definitiva) :
- La sede tumorale mostra un valore di assorbimento elevato (alto valore TC), paragonabile all’osso.
OCT :
- Utile per valutare l’altezza del tumore, la CNV e il liquido sottoretinico.
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”Il meccanismo di insorgenza dell’osteoma coroideale è sconosciuto. Attualmente sono proposte le seguenti ipotesi.
- Teoria del coristoma osseo : presuppone un’anomalia congenita in cui tessuto osseo ectopico si forma nella coroide.
- Teoria del coinvolgimento infiammatorio : l’ossificazione si verifica in seguito a un’infiammazione.
- Ipotesi ormonale : essendo più frequente nelle giovani donne, si sospetta un’associazione con la secrezione ormonale, ma il meccanismo specifico non è chiarito.
Non sono stati riportati casi di malignità o metastasi, e il tumore stesso ha un decorso benigno.
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”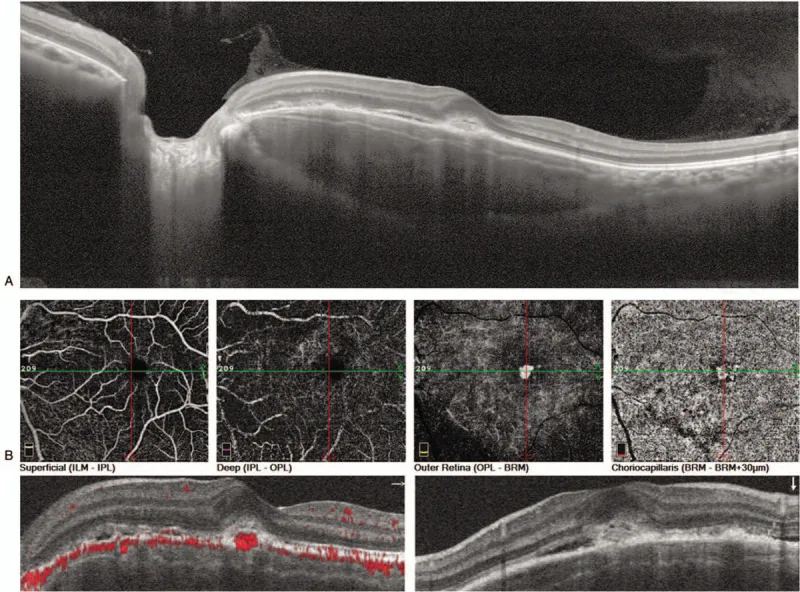
Punti chiave della diagnosi
Sezione intitolata “Punti chiave della diagnosi”All’esame del fondo oculare si osserva una lesione piatta giallo-biancastra al polo posteriore (specialmente intorno alla papilla ottica), e la diagnosi viene confermata mediante TC ed ecografia.
- Esame del fondo oculare: lesione piatta di colore giallo-biancastro o giallo-arancio al polo posteriore. Valutare l’estensione della lesione, le alterazioni dell’EPR e la presenza di CNV.
- TC (diagnosi di conferma): un valore di assorbimento elevato (alta densità) simile all’osso nella sede del tumore è l’elemento decisivo per la diagnosi.
- Ecografia: un’immagine iperecogena a placca con cono d’ombra posteriore è caratteristica e supporta la diagnosi.
- Angiografia con fluoresceina (FA): iperfluorescenza precoce a chiazze/granulare e iperfluorescenza diffusa tardiva. In caso di CNV si aggiunge una perdita di fluoresceina.
- OCT: consente di valutare in dettaglio le alterazioni dell’EPR e della retina neurosensoriale, il liquido sottoretinico e la presenza di CNV.
Diagnosi differenziale
Sezione intitolata “Diagnosi differenziale”È importante differenziare l’osteoma coroideale dalle malattie associate a calcificazione.
| Malattia | Punti chiave per la diagnosi differenziale |
|---|---|
| Retinoblastoma | Frequente nei bambini. Tumore bianco con calcificazioni. Valutazione con TC ed ecografia. |
| Amartoma astrocitico (associato a sclerosi tuberosa) | Lesione bianca peripapillare o al polo posteriore. Calcificazioni presenti. |
| Melanoma coroidale maligno | Rialzo a cupola, pigmentato. Doppio pattern circolatorio alla fluorangiografia. Bassa ecogenicità interna all’ecografia. |
| Metastasi coroidale | Anamnesi di tumore maligno sistemico. Lesioni piatte e multiple. Iperfluorescenza precoce alla fluorangiografia. |
| Emangioma coroidale | Colore arancione-rosso. Pattern caratteristico alla fluorangiografia e all’ICGA. Alta ecogenicità all’ecografia. |
L’elemento decisivo per la diagnosi definitiva è la dimostrazione alla TC di un’alta densità equivalente all’osso. La diagnosi viene posta insieme all’ombra acustica all’ecografia. Se all’esame del fondo oculare si osserva una lesione piatta giallo-biancastra al polo posteriore, sospettare questa malattia ed eseguire un approfondimento con TC ed ecografia.
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”Principio di base: osservazione
Sezione intitolata “Principio di base: osservazione”Non essendo stabilito un trattamento curativo, la base è l’osservazione. È importante valutare regolarmente l’estensione del tumore e la presenza di neovascolarizzazione. Finché la macula non è coinvolta, l’impatto sulla funzione visiva è spesso lieve.
Trattamento in caso di sviluppo di CNV
Sezione intitolata “Trattamento in caso di sviluppo di CNV”In caso di conferma di neovascolarizzazione coroidale (CNV), vengono presi in considerazione i seguenti trattamenti sintomatici per preservare la vista.
- Fotocoagulazione (laser) : eseguita per la CNV. Le lesioni extrafoveali sono più adatte.
- Terapia fotodinamica (PDT) : con verteporfina. Sebbene non coperta da assicurazione, è stata riportata una certa efficacia.
- Iniezioni intravitreali di anti-VEGF : ranibizumab, aflibercept, bevacizumab, ecc. Non coperte da assicurazione, ma ci si aspetta una regressione della CNV.
L’indicazione e la scelta del trattamento sono determinate individualmente in base alla posizione della CNV, all’acuità visiva e al contesto del paziente.
Non esiste un trattamento curativo; di base si effettua l’osservazione. In caso di sviluppo di CNV con riduzione della vista, si può ricorrere a un trattamento sintomatico con PDT o iniezioni intravitreali di anti-VEGF. Poiché nessuno di questi è coperto da assicurazione, la decisione deve essere presa dopo un’approfondita discussione con il medico curante.
6. Fisiopatologia e meccanismo dettagliato
Sezione intitolata “6. Fisiopatologia e meccanismo dettagliato”Meccanismo della formazione ossea eterotopica
Sezione intitolata “Meccanismo della formazione ossea eterotopica”L’osteoma coroidale è una formazione ossea eterotopica all’interno della coroide. Il meccanismo con cui il tessuto osseo si forma nel tessuto coroidale normale non è chiaro, ma sono noti i seguenti punti.
- La lesione si espande gradualmente ma tende a fermarsi.
- Essendo più frequente nelle giovani donne, si sospetta un coinvolgimento ormonale, ma il meccanismo molecolare è sconosciuto.
- La teoria del coristoma osseo presuppone un’anomala migrazione embrionale di tessuto osseo.
- La teoria infiammatoria presuppone un’induzione di ossificazione dopo infiammazione, ma spesso non si conferma una chiara storia infiammatoria.
Decalcificazione
Sezione intitolata “Decalcificazione”Nel corso dell’evoluzione può verificarsi decalcificazione del tumore. Quando si verifica, i confini dell’osteoma al fondo oculare diventano sfumati e il colore cambia. È stato riportato che dopo la decalcificazione la CNV è più frequente. La frequenza della decalcificazione e il suo impatto quantitativo sulla prognosi visiva sono ancora oggetto di raccolta di casi.
Meccanismo del deficit visivo
Sezione intitolata “Meccanismo del deficit visivo”- L’EPR e i fotorecettori situati direttamente sopra il tumore degenerano e si atrofizzano nel tempo.
- Quando si sviluppa la CNV, le perdite vascolari causano liquido sottoretinico ed emorragia retinica, portando a un improvviso calo visivo.
- Se la macula è coinvolta, i fotorecettori della fovea vengono danneggiati, causando un grave calo visivo. Una volta verificatosi, il recupero è difficile.
Prognosi
Sezione intitolata “Prognosi”- Finché la macula non è coinvolta, non vi è un danno significativo alla funzione visiva.
- Se la lesione si estende alla macula, si verifica un grave calo visivo e il recupero è improbabile.
- Nei casi bilaterali, anche se un occhio progredisce prima, è necessario monitorare il decorso dell’altro occhio.
- Non sono state riportate trasformazioni maligne o metastasi.
7. Ricerche recenti e prospettive future
Sezione intitolata “7. Ricerche recenti e prospettive future”Applicazione della terapia anti-VEGF alla CNV
Sezione intitolata “Applicazione della terapia anti-VEGF alla CNV”Sebbene non coperto dall’assicurazione sanitaria, l’iniezione intravitreale di anti-VEGF con ranibizumab o aflibercept viene applicata ai casi complicati da CNV. Rapporti di casi e piccole serie hanno riportato regressione della CNV e miglioramento dell’acuità visiva, ma attualmente non esistono studi randomizzati controllati riguardanti il protocollo di somministrazione (intervallo, numero, combinazione con altri trattamenti). Ci si aspetta un accumulo di evidenze in futuro.
Valutazione dettagliata mediante OCT e OCT-A
Sezione intitolata “Valutazione dettagliata mediante OCT e OCT-A”I progressi nell’angiografia OCT (OCT-A) stanno consentendo una valutazione non invasiva dettagliata della struttura vascolare della CNV. La valutazione quantitativa della CNV mediante OCT-A nell’osteoma coroideale e la sua applicazione nel follow-up sono sfide future.
Chiarimento del meccanismo di decalcificazione
Sezione intitolata “Chiarimento del meccanismo di decalcificazione”Il meccanismo molecolare del perché si verifichi la decalcificazione e se dopo la decalcificazione la CNV sia più probabile che si sviluppi è sconosciuto. Sono in corso ricerche per studiare la relazione con fattori correlati al metabolismo osseo (come RANKL e OPG).
8. Riferimenti
Sezione intitolata “8. Riferimenti”- Shields CL, Sun H, Demirci H, et al. Factors predictive of tumor growth, tumor decalcification, choroidal neovascularization, and visual outcome in 74 eyes with choroidal osteoma. Arch Ophthalmol. 2005;123(12):1658-1666.
- Shields JA, Shields CL. Intraocular Tumors: An Atlas and Textbook. 3rd ed. Philadelphia: Wolters Kluwer; 2015.
- Tsui I, Gillies MC, Barlow R, et al. Photodynamic therapy for choroidal neovascularization complicating choroidal osteoma. Retina. 2006;26(7):804-810.
- Nadarajah S, Blumenkranz MS. Intravitreal bevacizumab for choroidal neovascularization secondary to choroidal osteoma. Retina. 2009;29(6):888-890.
