繼發性(大多數)
外傷:間接影響(如血腫形成)比直接外傷更常見。
手術:發生於神經外科手術後。
後交通動脈瘤:後天性動眼神經麻痺的主要原因之一。
海綿靜脈竇血栓症(CST):兒童中也有報告2)。
腦膜膨出:動眼神經池的腦膜膨出壓迫。可能與特發性顱內高壓(IIH)相關1)。
腫瘤:如鞍旁腫瘤。
發病時間:急性麻痺後數週至數月出現。

動眼神經聯帶運動(oculomotor synkinesis)也稱為第三腦神經(動眼神經)的異常再生(aberrant regeneration)或誤向再生(misdirection)。動眼神經放電導致原本支配的肌肉以外的肌肉發生矛盾性同時收縮。「聯帶運動(synkinesis)」指伴隨隨意運動出現的不隨意肌肉收縮。
動眼神經支配下斜肌、內直肌、上直肌、下直肌、瞳孔括約肌和上眼瞼提肌。其核位於中腦被蓋部,向腹側走行,經過大腦後動脈和小腦上動脈之間,進入海綿竇外側壁。副交感神經纖維走行於神經最表層的背內側,在眶上裂分為上支和下支。
急性動眼神經損傷後異常再生的發生率約為15% 1)。先天性動眼神經麻痺中61-93%出現異位再生。
1928年的貓坐骨神經實驗和1935年Bielschowsky的描述確立了「再生神經纖維長入錯誤鞘內」的現象。
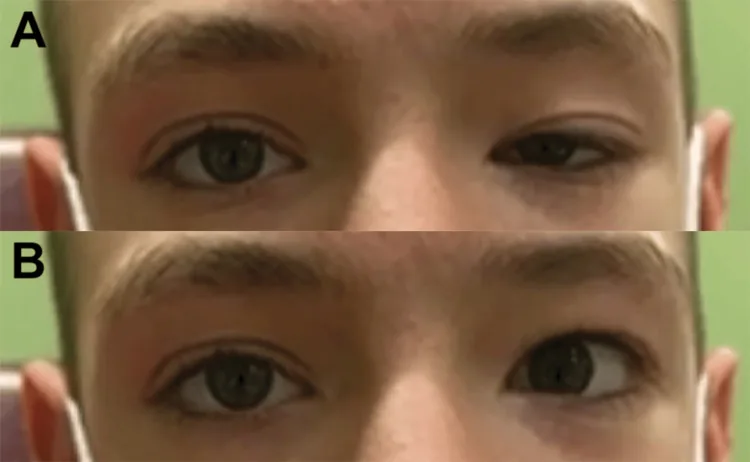
這是一種在向下注視和內收時,患眼上眼瞼反常性抬高的徵象。由於動眼神經異常再生,原本支配內直肌和下直肌的神經纖維轉而支配上眼瞼提肌所致1)2)。這是動眼神經聯帶運動最具特徵性的表現之一。
動眼神經聯帶運動根據是否存在先行動眼神經麻痺,分為「繼發性」和「原發性」兩類。
繼發性(大多數)
外傷:間接影響(如血腫形成)比直接外傷更常見。
手術:發生於神經外科手術後。
後交通動脈瘤:後天性動眼神經麻痺的主要原因之一。
海綿靜脈竇血栓症(CST):兒童中也有報告2)。
腦膜膨出:動眼神經池的腦膜膨出壓迫。可能與特發性顱內高壓(IIH)相關1)。
腫瘤:如鞍旁腫瘤。
發病時間:急性麻痺後數週至數月出現。
原發性(罕見)
海綿竇內緩慢進展性病變:在沒有明顯動眼神經麻痺前兆的情況下出現聯帶運動。
腦膜瘤:海綿竇內緩慢壓迫。
海綿竇內動脈瘤:海綿竇內的動脈瘤。
神經鞘瘤:海綿竇內的神經鞘瘤。
機轉:突觸外傳遞(髓鞘損傷導致神經纖維間的電交叉對話)被認為是原因之一。
其他罕見原因包括眼肌麻痺性偏頭痛、Tolosa-Hunt症候群和Miller-Fisher症候群。
成人動眼神經麻痺的原因頻率:動脈瘤和缺血各約20%,腫瘤15%,外傷10%。兒童中先天性佔43-47%,外傷性13-23%,腫瘤10%,動脈瘤7%。
繼發性聯動運動在急性動眼神經麻痺後數週至數月發生,由異常再生引起。原發性聯動運動無明顯前驅麻痺,常由海綿竇內緩慢進展的病變(腦膜瘤、動脈瘤、神經鞘瘤)引起。
基於病史和身體檢查的臨床診斷是基礎。確認「可重複的協同運動模式」是關鍵。
重要病史:外傷性腦損傷、神經外科手術等動眼神經損傷史。急性發作的複視和眼瞼下垂部分自然消退的病程。
眼科和神經科檢查:感覺運動檢查、眼瞼下垂和瞳孔不等大的評估、明暗處瞳孔反應、眼底檢查(視乳頭水腫或視神經萎縮)。
主要鑑別疾病如下所示。
| 疾病 | 聯帶運動 | 鑑別要點 |
|---|---|---|
| 重症肌無力 | 無 | 日內變動、易疲勞性。冰試驗、抗AChR抗體 |
| 神經梅毒 | 無 | 瞳孔反應異常。血清梅毒檢查 |
| 艾迪瞳孔 | 無 | 僅瞳孔異常。睫狀肌麻痺 |
| 甲狀腺眼病變/眼眶肌炎 | 無 | CT/MRI顯示眼外肌增厚 |
冰袋測試(將冰袋置於上眼瞼2分鐘→改善≥2 mm為陽性,敏感度80–92%)有助於鑑別重症肌無力。
治療原發疾病為首要任務。對聯帶運動本身的介入以症狀治療為主。
斜視手術計劃需考慮異常再生(共同運動)。推薦對非麻痺眼(對側眼)進行手術,選擇大範圍外直肌後徙加小範圍內直肌縮短的組合。使用可調節縫線是有用的2)。
可以,但需要制定考慮異常再生的手術計劃。應避免患側內直肌縮短術,推薦對非麻痺眼進行手術(外直肌後徙+內直肌縮短術)2)。手術通常分兩期計劃,並常使用可調節縫線。
第一度:神經失用
第二度:軸突斷裂
特徵:軸索斷裂,但神經內膜管保持完整。
再生:侷限於原來的神經內膜管內,因此不會發生異常再生。
異常再生:不發生。
第三度:神經斷裂
特徵:神經和神經內膜斷裂。
再生:軸索侵入不同的神經內膜管,支配原本不同的肌肉。
異常再生:發生。這是導致聯帶運動的原因。
神經斷裂後,再生軸突進入與原來不同的神經內膜管,支配不同的肌肉。結果,單根神經纖維的放電導致多塊肌肉同時收縮。
在原發性動眼神經聯帶運動中,「突觸外傳遞(ephaptic transmission)」也被討論為一種機制。海綿竇內緩慢進展的病變引起的脫髓鞘可能導致個別神經纖維之間的電串擾。
在特發性顱內壓增高(IIH)中,基於Monro-Kellie假說(顱內容量恆定:腦組織、腦脊液、血液),腦脊液作為代償機制被重新分佈。這導致視神經鞘膨出、空蝶鞍、橫竇狹窄和腦膜膨出形成。動眼神經池的腦膜膨出壓迫動眼神經,導致麻痺進而發展為聯帶運動1)。高達10%的IIH患者存在腦膜膨出。
人類中已鑑定出趨化因子受體ACKR3(CXCR7)的純合錯義突變,導致孤立性動眼神經聯合運動,表現為眼瞼下垂和外展時同側眼瞼上提。ACKR3與CXCL12(也是CXCR4的配體)結合。Duane眼球後退症候群中的眼球後退也被認為是動眼神經聯合運動的一種形式。
Walker等人(2026)報告了一名29歲男性,因動眼神經池腦膜膨出導致動眼神經麻痺和聯動運動1)。回顧性發現IIH的影像學表現(空蝶鞍、橫竇狹窄、視神經鞘膨隆和迂曲、BMI>40)。CISS序列顯示腦膜膨出和動眼神經萎縮。5個月內症狀輕度改善後進入平台期,殘留持續的運動限制和複視。雖然多達10%的IIH患者有腦膜膨出,但這是首例動眼神經池腦膜膨出引起聯動運動的報告。
Lalwani等人(2021)報告了一名4歲男童2)。病程從鼻尖膿皰→篩竇炎→左眼眶蜂窩織炎→海綿竇和上眼靜脈血栓形成。使用萬古黴素+頭孢他啶(靜脈抗生素)和依諾肝素(抗凝治療)後眼球運動改善,但治療6個月後出現假性von Graefe徵、反向Duane徵和假性Argyll Robertson瞳孔。繼發於兒童中心凹視網膜厚度的動眼神經聯動運動非常罕見。
已在人類中鑑定出ACKR3(CXCR7)突變(Whitman等人,2019),並報告了三種小鼠模型。未來的基因功能分析有望闡明先天性畸形的機制。