การเคลื่อนไหวร่วมของเส้นประสาทกล้ามเนื้อตาเกิดขึ้นเนื่องจากการสร้างใหม่ผิดปกติหลังจากเส้นประสาทกล้ามเนื้อตาถูกทำลาย (แอกซอนงอกไปยังกล้ามเนื้อผิดที่)
เกิดขึ้นประมาณ 15% ของกรณีอัมพาตเส้นประสาทกล้ามเนื้อตาที่ได้มา ปรากฏหลังจากอัมพาตหลายสัปดาห์ถึงหลายเดือน
สัญญาณลักษณะคือ “pseudo-von Graefe sign” ซึ่งเปลือกตาบนยกขึ้นเมื่อมองลงหรือเมื่อตาเคลื่อนเข้าด้านใน
โดยปกติแล้วไม่เกิดการสร้างใหม่ผิดปกติจากอัมพาตเส้นประสาทกล้ามเนื้อตาชนิดขาดเลือด (จากเบาหวานหรือความดันโลหิตสูง)
การวินิจฉัยขึ้นอยู่กับประวัติและการยืนยันรูปแบบการเคลื่อนไหวร่วมที่สามารถทำซ้ำได้
การรักษาโรคที่เป็นสาเหตุเป็นสิ่งสำคัญที่สุด และการผ่าตัดตาเหล่ ต้องออกแบบโดยคำนึงถึงการสร้างใหม่ที่ผิดปกติ
ในกรณีที่มีมาแต่กำเนิด พบการสร้างใหม่ที่ผิดตำแหน่งใน 61-93% ของกรณี และมีการรายงานความสัมพันธ์กับการกลายพันธุ์ของยีน (ACKR3) ด้วย
ภาวะการเคลื่อนไหวร่วมของเส้นประสาทสมองคู่ที่ 3 (oculomotor synkinesis) เรียกอีกอย่างว่าการสร้างใหม่ที่ผิดปกติ (aberrant regeneration) หรือการนำทางผิด (misdirection) ของเส้นประสาทสมองคู่ที่ 3 (เส้นประสาทตา ) เป็นภาวะที่กล้ามเนื้ออื่นที่ไม่ใช่กล้ามเนื้อเป้าหมายหดตัวพร้อมกันอย่างขัดแย้งเนื่องจากการกระตุ้นของเส้นประสาทตา “การเคลื่อนไหวร่วม” (synkinesis) หมายถึงการหดตัวของกล้ามเนื้อโดยไม่สมัครใจที่เกิดขึ้นพร้อมกับการเคลื่อนไหวโดยสมัครใจ
เส้นประสาทตา ทำหน้าที่เลี้ยงกล้ามเนื้อเฉียงล่าง กล้ามเนื้อตรงกลาง กล้ามเนื้อตรงบน กล้ามเนื้อตรงล่าง กล้ามเนื้อหูรูดม่านตา และกล้ามเนื้อลืมตาบน นิวเคลียสของมันอยู่ในเทกเมนตัมของสมองส่วนกลาง วิ่งไปทางด้านท้องระหว่างหลอดเลือดแดงสมองส่วนหลังและหลอดเลือดแดงสมองน้อยบน แล้วเข้าสู่ผนังด้านข้างของโพรงเลือดดำคาเวอร์นัส เส้นใยประสาทพาราซิมพาเทติกวิ่งอยู่บนผิวด้านหลังด้านในของเส้นประสาท และแยกเป็นแขนงบนและแขนงล่างที่รอยแยกเบ้าตา บน
อุบัติการณ์ของการสร้างใหม่ที่ผิดปกติหลังการบาดเจ็บเฉียบพลันของเส้นประสาทตา รายงานประมาณ 15% 1) ในอัมพาตของเส้นประสาทตา ที่มีมาแต่กำเนิด พบการสร้างใหม่ที่ผิดตำแหน่งใน 61-93% ของกรณี
การทดลองเส้นประสาทไซอาติกของแมวในปี 1928 และคำอธิบายของ Bielschowsky ในปี 1935 ได้ยืนยันปรากฏการณ์ “เส้นใยประสาทที่งอกใหม่เติบโตเข้าไปในปลอกผิดทาง”
Q
การเคลื่อนไหวร่วมเกิดขึ้นหลังจากอัมพาตเส้นประสาทกล้ามเนื้อตาจากเบาหวานหรือความดันโลหิตสูงหรือไม่?
A
โดยปกติแล้วไม่เกิดขึ้น เนื่องจากอัมพาตเส้นประสาทกล้ามเนื้อตาชนิดขาดเลือดเป็นนิวราพราเซีย (การปิดกั้นการนำสัญญาณโดยที่แกนประสาทยังคงต่อเนื่อง) และไม่มีนิวโรทเมซิส (การขาดของเส้นประสาท) ซึ่งเป็นข้อกำหนดเบื้องต้นสำหรับการงอกใหม่ที่ผิดปกติ ดูรายละเอียดในหัวข้อ “พยาธิสรีรวิทยา”
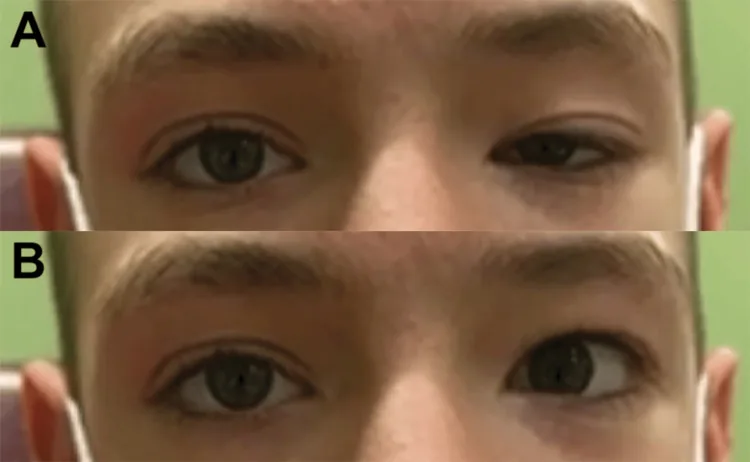
oculomotor synkinesis marcus gunn jaw winking Report of a Rare Case and Literature Review of Combined Marcus Gunn Jaw Winking Synkinesis and Monocular Elevation Deficiency. Cureus. 2025 Jul 16; 17(7):e88119. Figure 1. PM
CI D: PMC12267604. License: CC BY.
การประเมินก่อนผ่าตัดของ MGJWS ภาพ A ถ่ายขณะพัก ภาพ B ถ่ายขณะขยับขากรรไกร MGJWS: Marcus-Gunn jaw winking synkinesis
ภาพซ้อน (สองตา)หนังตาตก หนังตาตก ในตาข้างที่ได้รับผลกระทบรูม่านตาไม่เท่ากัน รูม่านตา
อาการของเส้นประสาทสมองคู่ที่ 3 เป็นอัมพาต : หนังตาตก ในตาข้างที่ได้รับผลกระทบ กล้ามเนื้อที่เลี้ยงโดยเส้นประสาทสมองคู่ที่ 3 เป็นอัมพาตบางส่วนหรือทั้งหมด รูม่านตา อาจมีส่วนเกี่ยวข้องหรือไม่ก็ได้Pseudo Von-Graefe Sign : การยกของหนังตาบนเมื่อมองลงหรือเมื่อตาเหล่เข้า เกิดจากเส้นใยประสาทที่เลี้ยงกล้ามเนื้อเรกตัสมีเดียลและเรกตัสอินฟีเรียร์ไปเลี้ยงกล้ามเนื้อลิเวเตอร์พาลพีเบรซุพีเรียริสอย่างผิดปกติ1) 2) .การเหล่เข้าผิดปกติ : เกิดการเหล่เข้าเมื่อพยายามมองขึ้นหรือมองลง.การหุบลูกตาและการจำกัดการเคลื่อนไหว : การจำกัดการยกและการกดลูกตาร่วมกับการหุบลูกตาเมื่อพยายามเคลื่อนไหวในแนวตั้ง.Inverse Duane Sign : การหุบลูกตาและการแคบของรอยแยกเปลือกตาเมื่อตาเหล่ออก 2) .Pseudo-Argyll Robertson Pupil : การหดตัวของรูม่านตา เมื่อมองใกล้เด่นกว่าการตอบสนองต่อแสง และมีการหดตัวของรูม่านตา ที่เกิดจากการเคลื่อนไหวของตา2) .
Q
Pseudo Von-Graefe Sign คืออะไร?
A
เป็นสัญญาณที่เปลือกตาบนของตาข้างที่ได้รับผลกระทบยกขึ้นอย่างผิดปกติเมื่อมองลงและตาเหล่เข้า เกิดจากการสร้างเส้นประสาทใหม่ที่ผิดปกติของเส้นประสาทสมองคู่ที่ 3 (oculomotor) โดยเส้นใยที่ไปยังกล้ามเนื้อ rectus medialis และ rectus inferior ไปเลี้ยงกล้ามเนื้อ levator palpebrae superioris แทน1) 2) เป็นหนึ่งในลักษณะที่พบได้บ่อยที่สุดของ oculomotor synkinesis
Oculomotor synkinesis แบ่งเป็น “ทุติยภูมิ” และ “ปฐมภูมิ” โดยขึ้นอยู่กับการมีหรือไม่มีอัมพาตของเส้นประสาทสมองคู่ที่ 3 มาก่อน
ทุติยภูมิ (ส่วนใหญ่)
การบาดเจ็บ : มักเกิดจากผลกระทบทางอ้อม เช่น การเกิดก้อนเลือด มากกว่าการบาดเจ็บโดยตรง
การผ่าตัด : เกิดขึ้นหลังการผ่าตัดทางระบบประสาทสมอง
โป่งพองของหลอดเลือดแดงคอมมูนิแคนส์หลัง : สาเหตุหลักประการหนึ่งของอัมพาตเส้นประสาทกล้ามเนื้อตาที่เกิดขึ้นภายหลัง
ลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส (CST) : มีรายงานในเด็กเช่นกัน2)
เมนิงโกซีล : การกดทับจากเมนิงโกซีลในถังน้ำเส้นประสาทกล้ามเนื้อตา มีความเกี่ยวข้องกับภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ (IIH )1)
เนื้องอก : เช่น เนื้องอกพาราเซลลาร์
ระยะเวลาที่เกิด : ปรากฏขึ้นหลายสัปดาห์ถึงหลายเดือนหลังจากอัมพาตเฉียบพลัน
ปฐมภูมิ (พบได้น้อย)
รอยโรคที่ค่อยๆ ดำเนินไปในโพรงเลือดดำคาเวอร์นัส (cavernous sinus) : การเคลื่อนไหวร่วมเกิดขึ้นโดยไม่มีอัมพาตของเส้นประสาทกล้ามเนื้อตาที่ชัดเจนมาก่อน
เยื่อหุ้มสมองอักเสบ (meningioma) : การกดทับอย่างช้าๆ ภายในโพรงเลือดดำคาเวอร์นัส
โป่งพองภายในโพรงเลือดดำคาเวอร์นัส : โป่งพองภายในโพรงเลือดดำคาเวอร์นัส
ชวานโนมา (schwannoma) : ชวานโนมาภายในโพรงเลือดดำคาเวอร์นัส
กลไก : การส่งสัญญาณแบบอีแฟปติก (ephaptic transmission) (การรบกวนทางไฟฟ้าระหว่างเส้นใยประสาทเนื่องจากความเสียหายของปลอกไมอีลิน) ถือเป็นปัจจัยหนึ่ง
สาเหตุที่พบได้น้อยอื่นๆ ได้แก่ ไมเกรน ชนิดอัมพาตกล้ามเนื้อตา (ophthalmoplegic migraine), กลุ่มอาการโทโลซา-ฮันต์ (Tolosa-Hunt Syndrome) และกลุ่มอาการมิลเลอร์-ฟิชเชอร์ (Miller-Fisher Syndrome)
ความถี่ของสาเหตุอัมพาตเส้นประสาทกล้ามเนื้อตา (ผู้ใหญ่): โป่งพองและขาดเลือดประมาณ 20% ต่ออย่าง เนื้องอก 15% การบาดเจ็บ 10% ในเด็ก: กำเนิด 43-47% บาดเจ็บ 13-23% เนื้องอก 10% โป่งพอง 7%
ในกรณีที่เกิดจากโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลังหรือลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส การรักษาสาเหตุตั้งแต่เนิ่นๆ จะช่วยป้องกันหรือลดการเคลื่อนไหวร่วม หากเกิดอัมพาตเส้นประสาทกล้ามเนื้อตาอย่างกะทันหัน (หนังตาตก , เห็นภาพซ้อน ) ให้ไปพบแพทย์ทันที
Q
การเคลื่อนไหวร่วมของเส้นประสาทกล้ามเนื้อตาชนิดปฐมภูมิและทุติยภูมิแตกต่างกันอย่างไร?
A
ชนิดทุติยภูมิเกิดขึ้นหลายสัปดาห์ถึงหลายเดือนหลังจากอัมพาตเส้นประสาทกล้ามเนื้อตาเฉียบพลัน โดยมีการสร้างใหม่ผิดปกติ ชนิดปฐมภูมิเกิดขึ้นโดยไม่มีอัมพาตชัดเจนมาก่อน มักเกิดจากรอยโรคที่ค่อยๆ ลุกลามในโพรงเลือดดำคาเวอร์นัส (เยื่อหุ้มสมอง, โป่งพอง, ชวานโนมา)
การวินิจฉัยทางคลินิกขึ้นอยู่กับประวัติและการตรวจร่างกาย การยืนยัน “รูปแบบการเคลื่อนไหวร่วมที่สามารถทำซ้ำได้” เป็นกุญแจสำคัญ
ประวัติสำคัญ: การบาดเจ็บของเส้นประสาทสมองคู่ที่ 3 ก่อนหน้านี้ เช่น การบาดเจ็บที่สมองหรือการผ่าตัดทางระบบประสาท การเริ่มต้นเฉียบพลันของภาพซ้อน และหนังตาตก ที่มีการหายไปบางส่วนเอง
การตรวจทางจักษุวิทยาและระบบประสาท: การตรวจการรับรู้และการเคลื่อนไหว การประเมินหนังตาตก และม่านตา ไม่เท่ากัน ปฏิกิริยาของม่านตา ในที่สว่างและมืด การตรวจอวัยวะภายในลูกตา (เพื่อหาภาวะ papilledema หรือ optic atrophy)
MRI สมอง (แนะนำมากกว่า CT) : ใช้เพื่อค้นหารอยโรคที่เป็นสาเหตุ (เช่น เนื้องอก โป่งพอง)ลำดับสัญญาณ CI SS : สามารถแสดงภาพถุงน้ำเยื่อหุ้มสมองในถังน้ำประสาทสมองคู่ที่ 3 มีประโยชน์ในการประเมินการฝ่อของเส้นประสาทด้วย 1) MRA : ง่ายที่สุดและมีค่าการวินิจฉัยสูงในการคัดกรองหลอดเลือดโป่งพองแบบไม่รุกรานวิธี SPGR : มีประโยชน์มากที่สุดในการวินิจฉัยภาพหลอดเลือดโป่งพอง IC-PC (ความหนาชิ้น 2–3 มม.)CTA และการฉีดสีหลอดเลือดด้วยสายสวน : พิจารณาเมื่อไม่สามารถแยกหลอดเลือดโป่งพองออกได้ด้วย MRA/CTA
โรคที่ต้องแยกโรคหลักแสดงไว้ด้านล่าง
โรค การเคลื่อนไหวร่วมกัน จุดแยกแยะ โรคกล้ามเนื้ออ่อนแรงชนิดร้าย (Myasthenia Gravis) ไม่มี ความผันผวนระหว่างวัน เหนื่อยง่าย การทดสอบน้ำแข็ง แอนติบอดีต่อตัวรับอะเซทิลโคลีน ซิฟิลิสของระบบประสาท ไม่มี ความผิดปกติของปฏิกิริยารูม่านตา การตรวจซิฟิลิสในซีรั่ม รูม่านตา Adieไม่มี เฉพาะความผิดปกติของรูม่านตา อัมพาตของกล้ามเนื้อซิลิอารี โรคตาจากต่อมไทรอยด์ และกล้ามเนื้ออักเสบในเบ้าตา ไม่มี กล้ามเนื้อนอกลูกตา หนาขึ้นใน CT/MRI
การทดสอบน้ำแข็ง (ประคบเย็นบนเปลือกตาบน 2 นาที → ดีขึ้น ≥2 มม. ถือว่าบวก ความไว 80-92%) มีประโยชน์ในการวินิจฉัยแยกโรคกล้ามเนื้ออ่อนแรงชนิดร้ายแรง
การรักษาโรคที่เป็นสาเหตุเป็นสิ่งสำคัญที่สุด การแทรกแซงการเคลื่อนไหวร่วมกันนั้นเน้นการรักษาตามอาการ
การปิดตา (การบำบัดแบบปิด) : ในกรณีหนังตาตก ทั้งหมด ภาพซ้อน มักไม่เป็นปัญหาการบำบัดด้วยปริซึม : ใช้เป็นตัวช่วยหลังฟื้นตัวบางส่วนหรือหลังผ่าตัด เนื่องจากไม่สัมพันธ์กัน การเปลี่ยนทิศทางการมองอาจทำให้เกิดภาพซ้อน ได้ง่ายโบทูลินัมทอกซิน (การปิดกั้นเส้นประสาทด้วยสารเคมี) : ฉีดเข้ากล้ามเนื้อคู่ตรงข้าม ใช้เป็นการรักษาชั่วคราวระหว่างรอการฟื้นตัว
อัมพาตเส้นประสาทกล้ามเนื้อตาชนิดขาดเลือด (มักไม่เกิดการเคลื่อนไหวร่วม) : มักดีขึ้นเองภายใน 1-3 เดือน ใช้วิตามินบีรวมและยาปรับปรุงการไหลเวียนโลหิตชนิดรับประทานอักเสบ (Tolosa-Hunt syndrome) : ให้ Prednisone® 50-60 มก./วัน นาน 3 วัน จากนั้นค่อยๆ ลดขนาดยา โดยระวังการกลับเป็นซ้ำบาดเจ็บ : การฟื้นตัวค่อนข้างยาก หากไม่ดีขึ้นหลัง 6 เดือน ให้พิจารณาผ่าตัดตาเหล่ หรือผ่าตัดเลื่อนกล้ามเนื้อลิเวเตอร์ลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส (CST) : จัดการระยะเฉียบพลันด้วยยาปฏิชีวนะทั่วร่างกาย + ยาต้านการแข็งตัวของเลือด (enoxaparin) การเคลื่อนไหวร่วมอาจคงอยู่หลังจากนั้น2)
การวางแผนผ่าตัดตาเหล่ ต้องคำนึงถึงการงอกใหม่ผิดปกติ (การเคลื่อนไหวร่วม) แนะนำให้ผ่าตัดที่ตาข้างที่ไม่เป็นอัมพาต (ตาข้างตรงข้าม) โดยใช้การผสมผสานระหว่างการเลื่อนกล้ามเนื้อเรกตัสด้านข้างมากและการตัดกล้ามเนื้อเรกตัสด้านในน้อย การใช้ไหมเย็บที่ปรับได้มีประโยชน์2)
ในผู้ป่วยที่มีการเคลื่อนไหวร่วมกัน ควรหลีกเลี่ยงการตัดกล้ามเนื้อเรกตัสมีเดียลด้านที่ได้รับผลกระทบให้สั้นลง2) .
เนื่องจากผลการผ่าตัดตาเหล่ และหนังตาตก มีความซับซ้อน อาจจำเป็นต้องวางแผนการผ่าตัดสองระยะและการปรับแต่งอย่างละเอียด
Q
สามารถผ่าตัดตาเหล่ในผู้ป่วยที่มีการเคลื่อนไหวร่วมกันของเส้นประสาทสมองคู่ที่ 3 ได้หรือไม่?
A
ได้ แต่ต้องวางแผนการผ่าตัดโดยคำนึงถึงการสร้างเส้นประสาทใหม่ที่ผิดปกติ ควรหลีกเลี่ยงการตัดกล้ามเนื้อเรกตัสมีเดียลด้านที่ได้รับผลกระทบให้สั้นลง และแนะนำให้ผ่าตัดที่ตาข้างที่ไม่เป็นอัมพาต (เลื่อนกล้ามเนื้อเรกตัสแลเทอราลิสไปด้านหลัง + ตัดกล้ามเนื้อเรกตัสมีเดียลให้สั้นลง)2) การผ่าตัดมักวางแผนเป็นสองระยะโดยใช้ไหมเย็บที่ปรับได้
ระดับที่ 1: นิวราแพรกเซีย
ลักษณะ : เกิดการปิดกั้นการนำสัญญาณ แต่ความต่อเนื่องของแอกซอนยังคงอยู่
สาเหตุหลัก : โรคหลอดเลือดขนาดเล็กจากเบาหวานและความดันโลหิตสูง (อัมพาตเส้นประสาทกล้ามเนื้อตาขาดเลือด)
การสร้างใหม่ผิดปกติ : ไม่เกิดขึ้น เนื่องจากแอกซอนไม่ขาด
ระดับที่ 2: แอกโซโนทเมซิส
ลักษณะ : แอกซอนขาด แต่ปลอกประสาทชั้นในยังคงอยู่
การสร้างใหม่ : จำกัดอยู่ภายในปลอกประสาทชั้นในเดิม ดังนั้นจึงไม่เกิดการสร้างใหม่ที่ผิดปกติ
การสร้างใหม่ที่ผิดปกติ : ไม่เกิดขึ้น
ระดับที่ 3: นิวโรทมีซิส
ลักษณะ : เส้นประสาทและปลอกประสาทชั้นในขาด
การสร้างใหม่ : แอกซอนเข้าไปในปลอกประสาทชั้นในที่แตกต่างกัน ทำให้ไปเลี้ยงกล้ามเนื้อที่ไม่ใช่กล้ามเนื้อเดิม
การงอกใหม่ผิดปกติ : เกิดขึ้น สิ่งนี้ทำให้เกิดการเคลื่อนไหวร่วมกัน
หลังจากเส้นประสาทขาด แอกซอนที่งอกใหม่จะบุกรุกเข้าไปในปลอกหุ้มเส้นประสาทชั้นในที่แตกต่างจากเดิม และไปเลี้ยงกล้ามเนื้อที่แตกต่างกัน ผลคือ การปล่อยกระแสประสาทของเส้นใยประสาทเส้นเดียวทำให้กล้ามเนื้อหลายมัดหดตัวพร้อมกัน
ในการเคลื่อนไหวร่วมกันของเส้นประสาทกล้ามเนื้อตาแต่กำเนิด “การส่งสัญญาณแบบอีแฟปติก (ephaptic transmission)” ก็ถูกอภิปรายว่าเป็นกลไกหนึ่ง ความเสียหายของปลอกไมอีลินจากรอยโรคที่ค่อยๆ ลุกลามในโพรงเลือดดำคาเวอร์นัส (cavernous sinus) อาจทำให้เกิดการรบกวนทางไฟฟ้าระหว่างเส้นใยประสาทแต่ละเส้น
ในภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (IIH ) น้ำไขสันหลังจะถูกกระจายใหม่เป็นกลไกชดเชยตามสมมติฐาน Monro-Kellie (ปริมาตรในกะโหลกศีรษะคงที่: เนื้อเยื่อสมอง, CSF, เลือด) ผลคือเกิดการโป่งพองของปลอกประสาทตา, empty sella, การตีบของไซนัสขวาง, และการเกิดเมนิงโกซีล มีวิถีทางที่เมนิงโกซีลในถังน้ำของเส้นประสาทกล้ามเนื้อตากดทับเส้นประสาทกล้ามเนื้อตาทำให้เกิดอัมพาต → การเคลื่อนไหวร่วมกัน1) ผู้ป่วย IIH สูงถึง 10% มีเมนิงโกซีล
พบการกลายพันธุ์แบบ missense แบบโฮโมไซกัสในตัวรับเคโมไคน์ ACKR3 (CXCR7) ในมนุษย์ ทำให้เกิดการเคลื่อนไหวร่วมของเส้นประสาทกล้ามเนื้อตาแบบเดี่ยวร่วมกับหนังตาตก และการยกหนังตาข้างเดียวกันเมื่อตาเหล่ออก ACKR3 จับกับ CXCL12 (ซึ่งเป็นลิแกนด์ของ CXCR4 เช่นกัน) การหดลูกตาในกลุ่มอาการ Duane ก็ถือเป็นรูปแบบหนึ่งของการเคลื่อนไหวร่วมของเส้นประสาทกล้ามเนื้อตา
Walker และคณะ (2026) รายงานชายอายุ 29 ปีที่มีอัมพาตของเส้นประสาทกล้ามเนื้อตาและการเคลื่อนไหวร่วมกันเนื่องจากเยื่อหุ้มสมองโป่งในถังน้ำเส้นประสาทกล้ามเนื้อตา 1) พบผลการถ่ายภาพของภาวะความดันในกะโหลกศีรษะสูงไม่ทราบสาเหตุ (เซลลาเทิร์ซิกาว่าง, การตีบของไซนัสขวาง, การโป่งและคดเคี้ยวของปลอกประสาทตา, BMI >40) ย้อนหลัง เยื่อหุ้มสมองโป่งและการฝ่อของเส้นประสาทกล้ามเนื้อตาเห็นได้จากลำดับ CI SS อาการดีขึ้นเล็กน้อยใน 5 เดือนแล้วคงที่ โดยมีข้อจำกัดการเคลื่อนไหวและภาพซ้อน ที่คงอยู่ พบเยื่อหุ้มสมองโป่งในผู้ป่วย IIH มากถึง 10% แต่รายงานนี้เป็นกรณีแรกที่เยื่อหุ้มสมองโป่งในถังน้ำเส้นประสาทกล้ามเนื้อตาทำให้เกิดการเคลื่อนไหวร่วมกัน
Lalwani และคณะ (2021) รายงานเด็กชายอายุ 4 ปี2) ดำเนินโรคจากตุ่มหนองที่ปลายจมูก → เอทมอยด์อักเสบ → เซลลูไลติสเบ้าตา ซ้าย → ลิ่มเลือดอุดตันในโพรงเลือดคาเวอร์นัสและหลอดเลือดดำตาส่วนบน การเคลื่อนไหวของลูกตาดีขึ้นด้วย vancomycin + ceftazidime (ยาปฏิชีวนะทางหลอดเลือดดำ) และ enoxaparin (ยาต้านการแข็งตัวของเลือด) แต่ 6 เดือนหลังการรักษาเกิดสัญญาณฟอนเกรฟเทียม สัญญาณดูเอนกลับ และรูม่านตา อาร์ไกลล์ โรเบิร์ตสันเทียม การเคลื่อนไหวร่วมของเส้นประสาทกล้ามเนื้อตาที่เกิดจากความหนาของโฟเวียจอประสาทตา ในเด็กพบได้น้อยมาก
มีการระบุการกลายพันธุ์ของ ACKR3 (CXCR7) ในมนุษย์ (Whitman et al. 2019) และมีรายงานแบบจำลองหนูสามชนิดด้วย การวิเคราะห์การทำงานของยีนในอนาคตคาดว่าจะช่วยอธิบายกลไกของความผิดปกติแต่กำเนิดได้
Walker B, Modi KA, Freitas LF, Shekhrajka N. Oculomotor synkinesis secondary to meningocele: report of a rare case. Indian J Radiol Imaging. 2026;36:128-131.
Lalwani S, Kekunnaya R, Sheth J. Oculomotor synkinesis: an uncommon sequela of paediatric cavernous sinus thrombosis. BMJ Case Rep. 2021;14:e239819.
Bursztyn LL, Makar I. Congenital trochlear-oculomotor synkinesis. J Neuroophthalmol. 2014;34(1):64-6. PMID: 24413161.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต