继发性(大多数)
外伤:间接影响(如血肿形成)比直接外伤更常见。
手术:发生于神经外科手术后。
后交通动脉瘤:后天性动眼神经麻痹的主要原因之一。
海绵窦血栓形成(CST):儿童中也有报道2)。
脑膜膨出:动眼神经池的脑膜膨出压迫。可能与特发性颅内高压(IIH)相关1)。
肿瘤:如鞍旁肿瘤。
发病时间:急性麻痹后数周至数月出现。

动眼神经联带运动(oculomotor synkinesis)也称为第三脑神经(动眼神经)的异常再生(aberrant regeneration)或误向再生(misdirection)。动眼神经放电导致原本支配的肌肉以外的肌肉发生矛盾性同时收缩。“联带运动(synkinesis)”指伴随随意运动出现的不随意肌肉收缩。
动眼神经支配下斜肌、内直肌、上直肌、下直肌、瞳孔括约肌和上睑提肌。其核位于中脑被盖部,向腹侧走行,经过大脑后动脉和小脑上动脉之间,进入海绵窦外侧壁。副交感神经纤维走行于神经最表层的背内侧,在眶上裂分为上支和下支。
急性动眼神经损伤后异常再生的发生率约为15% 1)。先天性动眼神经麻痹中61-93%出现异位再生。
1928年的猫坐骨神经实验和1935年Bielschowsky的描述确立了“再生神经纤维长入错误鞘内”的现象。
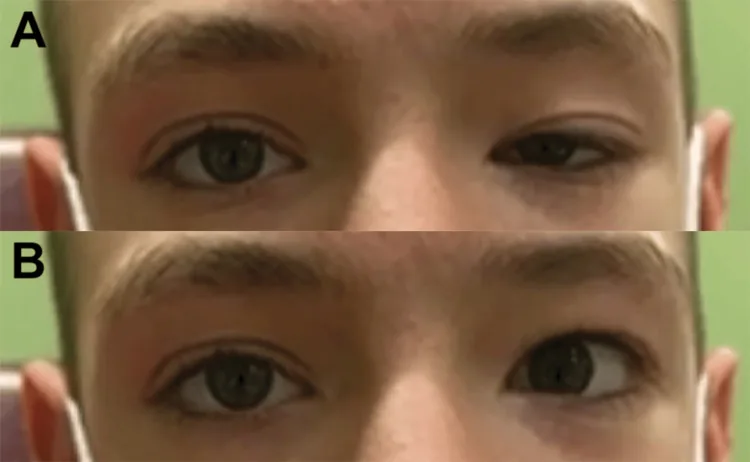
这是一种在向下注视和内收时,患眼上眼睑反常性抬高的体征。由于动眼神经异常再生,原本支配内直肌和下直肌的纤维转而支配上睑提肌所致1)2)。这是动眼神经联带运动最具特征性的表现之一。
动眼神经联带运动根据是否存在先行动眼神经麻痹,分为“继发性”和“原发性”两类。
继发性(大多数)
外伤:间接影响(如血肿形成)比直接外伤更常见。
手术:发生于神经外科手术后。
后交通动脉瘤:后天性动眼神经麻痹的主要原因之一。
海绵窦血栓形成(CST):儿童中也有报道2)。
脑膜膨出:动眼神经池的脑膜膨出压迫。可能与特发性颅内高压(IIH)相关1)。
肿瘤:如鞍旁肿瘤。
发病时间:急性麻痹后数周至数月出现。
原发性(罕见)
海绵窦内缓慢进展性病变:在没有明显动眼神经麻痹先兆的情况下出现联带运动。
脑膜瘤:海绵窦内缓慢压迫。
海绵窦内动脉瘤:海绵窦内的动脉瘤。
神经鞘瘤:海绵窦内的神经鞘瘤。
机制:突触外传递(髓鞘损伤导致神经纤维间的电交叉对话)被认为是原因之一。
其他罕见原因包括眼肌麻痹性偏头痛、Tolosa-Hunt综合征和Miller-Fisher综合征。
成人动眼神经麻痹的病因频率:动脉瘤和缺血各约20%,肿瘤15%,外伤10%。儿童中先天性占43-47%,外伤性13-23%,肿瘤10%,动脉瘤7%。
继发性联动运动在急性动眼神经麻痹后数周至数月发生,由异常再生引起。原发性联动运动无明显前驱麻痹,常由海绵窦内缓慢进展的病变(脑膜瘤、动脉瘤、神经鞘瘤)引起。
基于病史和体格检查的临床诊断是基础。确认“可重复的协同运动模式”是关键。
重要病史:外伤性脑损伤、神经外科手术等动眼神经损伤史。急性发作的复视和上睑下垂部分自然消退的病程。
眼科和神经科检查:感觉运动检查、上睑下垂和瞳孔不等大的评估、明暗处瞳孔反应、眼底检查(视乳头水肿或视神经萎缩)。
主要鉴别疾病如下所示。
| 疾病 | 联带运动 | 鉴别要点 |
|---|---|---|
| 重症肌无力 | 无 | 日内波动、易疲劳性。冰试验、抗AChR抗体 |
| 神经梅毒 | 无 | 瞳孔反应异常。血清梅毒检查 |
| 阿迪瞳孔 | 无 | 仅瞳孔异常。睫状肌麻痹 |
| 甲状腺眼病/眼眶肌炎 | 无 | CT/MRI显示眼外肌增厚 |
冰袋试验(将冰袋置于上眼睑2分钟→改善≥2 mm为阳性,敏感性80–92%)有助于鉴别重症肌无力。
治疗原发疾病是首要任务。对联动运动本身的干预以对症治疗为主。
斜视手术计划需考虑异常再生(联合运动)。推荐对非麻痹眼(对侧眼)进行手术,选择大范围外直肌后徙加小范围内直肌缩短的组合。使用可调节缝线是有用的2)。
可以,但需要制定考虑异常再生的手术计划。应避免患侧内直肌缩短术,推荐对非麻痹眼进行手术(外直肌后徙+内直肌缩短术)2)。手术通常分两期计划,并常使用可调节缝线。
第一度:神经失用
第二度:轴突断裂
特征:轴索断裂,但神经内膜管保持完整。
再生:局限于原来的神经内膜管内,因此不会发生异常再生。
异常再生:不发生。
第三度:神经断裂
特征:神经和神经内膜断裂。
再生:轴索侵入不同的神经内膜管,支配原本不同的肌肉。
异常再生:发生。这是导致联带运动的原因。
神经断裂后,再生轴突进入与原来不同的神经内膜管,支配不同的肌肉。结果,单根神经纤维的放电导致多块肌肉同时收缩。
在原发性动眼神经联带运动中,“突触外传递(ephaptic transmission)”也被讨论为一种机制。海绵窦内缓慢进展的病变引起的脱髓鞘可能导致单个神经纤维之间的电串扰。
在特发性颅内压增高(IIH)中,基于Monro-Kellie假说(颅内容量恒定:脑组织、脑脊液、血液),脑脊液作为代偿机制被重新分布。这导致视神经鞘膨出、空蝶鞍、横窦狭窄和脑膜膨出形成。动眼神经池的脑膜膨出压迫动眼神经,导致麻痹进而发展为联带运动1)。高达10%的IIH患者存在脑膜膨出。
人类中已鉴定出趋化因子受体ACKR3(CXCR7)的纯合错义突变,导致孤立性动眼神经联合运动,表现为上睑下垂和外展时同侧眼睑上提。ACKR3与CXCL12(也是CXCR4的配体)结合。Duane眼球后退综合征中的眼球后退也被认为是动眼神经联合运动的一种形式。
Walker等人(2026)报告了一名29岁男性,因动眼神经池脑膜膨出导致动眼神经麻痹和联动运动1)。回顾性发现IIH的影像学表现(空蝶鞍、横窦狭窄、视神经鞘膨隆和迂曲、BMI>40)。CISS序列显示脑膜膨出和动眼神经萎缩。5个月内症状轻度改善后进入平台期,残留持续的运动限制和复视。虽然多达10%的IIH患者有脑膜膨出,但这是首例动眼神经池脑膜膨出引起联动运动的报告。
Lalwani等人(2021)报告了一名4岁男童2)。病程从鼻尖脓疱→筛窦炎→左眼眶蜂窝织炎→海绵窦和上眼静脉血栓形成。使用万古霉素+头孢他啶(静脉抗生素)和依诺肝素(抗凝治疗)后眼球运动改善,但治疗6个月后出现假性von Graefe征、反向Duane征和假性Argyll Robertson瞳孔。继发于儿童中心凹视网膜厚度的动眼神经联动运动非常罕见。
已在人类中鉴定出ACKR3(CXCR7)突变(Whitman等人,2019),并报告了三种小鼠模型。未来的基因功能分析有望阐明先天性畸形的机制。