กลุ่มอาการดูเอน (DRS ) เป็นโรคตาเหล่ ที่ไม่ลุกลาม ซึ่งมีสาเหตุจากความบกพร่องแต่กำเนิดของเส้นประสาทสมองคู่ที่ 6 (CN6) และการควบคุมที่ผิดปกติของกล้ามเนื้อเรกตัสด้านข้างโดยเส้นประสาทสมองคู่ที่ 3
เป็นโรคความผิดปกติแต่กำเนิดของการควบคุมเส้นประสาทสมอง (CCDD ) ที่พบบ่อยที่สุด โดยเกิดขึ้นประมาณ 1 ใน 1,000 คนในประชากรทั่วไป2)
การหดตาของลูกตาและรอยแยกเปลือกตาแคบลงเมื่อตาเหล่เข้า เป็นลักษณะเฉพาะที่เด่นชัดมาก
ชนิดที่ 1 (จำกัดการกลอกตาออกเป็นหลัก) พบบ่อยที่สุด คิดเป็นประมาณ 85% ของทั้งหมด ส่วนใหญ่ได้รับการวินิจฉัยก่อนอายุ 10 ปี
ผู้ป่วยส่วนใหญ่มีการมองเห็น สองตาปกติ และรักษาการมองเห็น สองตาไว้โดยการชดเชยด้วยการหันศีรษะ (การหมุนใบหน้า) ความบกพร่องทางการมองเห็น จึงพบได้น้อย
การผ่าตัดไม่ใช่การรักษาสาเหตุของความผิดปกติของการเคลื่อนไหวของลูกตา แต่มีเป้าหมายเพื่อแก้ไขการเบี่ยงเบนในท่ามองตรงและปรับปรุงการหันศีรษะ
กลุ่มอาการดูเอน (Duane Syndrome; Duane Retraction Syndrome, DRS ) เป็นกลุ่มอาการตาเหล่ ที่มีมาแต่กำเนิดและไม่ลุกลาม ซึ่ง Alexander Duane ได้อธิบายอย่างละเอียดในปี ค.ศ. 1905 เรียกอีกชื่อหนึ่งว่า Stilling-Türk-Duane syndrome และจัดอยู่ในรหัส H50.81 ตาม ICD-10 เป็นความผิดปกติของการเคลื่อนไหวของลูกตาที่มีมาแต่กำเนิด โดยมีลักษณะเด่นคือการจำกัดการกลอกตาออกอย่างรุนแรง และการหดตาของลูกตาพร้อมกับรอยแยกเปลือกตาแคบลงเมื่อตาเหล่เข้า
เกิดขึ้นประมาณ 1 ใน 1,000 คนในประชากรทั่วไป2) และคิดเป็นสัดส่วนสูงถึง 4% ของผู้ป่วยตาเหล่ ทั้งหมด เป็นโรคที่พบบ่อยที่สุดในกลุ่มโรคความผิดปกติของเส้นประสาทสมองแต่กำเนิด (CCDD )2) พบเป็นข้างเดียว 82% โดยพบบ่อยในตาซ้าย (59%) อัตราส่วนชายต่อหญิงคือ 4:6 พบในเด็กผู้หญิงมากกว่าเล็กน้อย พบเป็นสองข้างใน 15–20% ของผู้ป่วย ส่วนใหญ่ได้รับการวินิจฉัยก่อนอายุ 10 ปี
ประเภท I (ประมาณ 85%)
ลักษณะ : ข้อจำกัดในการกลอกตาออก > ข้อจำกัดในการกลอกตาเข้า อาจมีตาเหล่เข้า เมื่อมองตรง
ท่าศีรษะ : การหันหน้าไปทางด้านที่เป็นโรคมากที่สุด 72% มีการหันหน้า (68% หันไปทางด้านที่เป็นโรค) 1)
ผล MRI : ประมาณ 80% พบว่าเส้นประสาทสมองคู่ที่ 6 หายไป
ระบาดวิทยา : Anvari (125 ราย) พบประเภท I 87.0% 1)
ประเภท II และ III
ประเภท II (5–10%) : ข้อจำกัดในการกลอกตาเข้า > ข้อจำกัดในการกลอกตาออก อาจมีตาเหล่ออก เมื่อมองตรง และหันหน้าไปทางตรงข้ามกับประเภท I MRI พบเส้นประสาทสมองคู่ที่ 6 ในเกือบทุกกรณี
ประเภท III (10–20%) : ข้อจำกัดทั้งการกลอกตาเข้าและออก 93% มีการหันหน้า (73% หันไปทางตรงข้ามกับด้านที่เป็นโรค) 1)
ในการศึกษาขนาดใหญ่ (441 คน) พบการหันศีรษะ 54.6% และในผู้ป่วยข้างเดียวพบการหันศีรษะบ่อยกว่าอย่างมีนัยสำคัญ1) การเบี่ยงเบนแนวนอน 76.0% ตาเหล่เข้า 58.4% ตาเหล่ออก 17.6%1)
Q
กลุ่มอาการดูเอนเป็นโรคที่พบบ่อยแค่ไหน?
A
เกิดขึ้นประมาณ 1 ใน 1,000 คนในประชากรทั่วไป2) และคิดเป็นสูงสุด 4% ของตาเหล่ ทั้งหมด เป็นโรคที่พบบ่อยที่สุดในกลุ่มโรคความผิดปกติแต่กำเนิดของเส้นประสาทสมอง (CCDD ) พบข้างเดียว 82% มักเกิดที่ตาซ้ายและในเด็กผู้หญิงเล็กน้อย ส่วนใหญ่ได้รับการวินิจฉัยก่อนอายุ 10 ปี
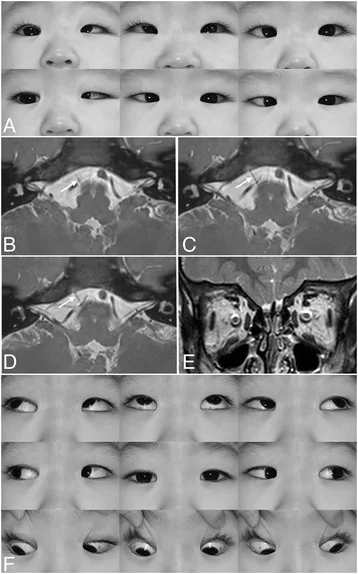
ภาพถ่ายการเคลื่อนไหวของลูกตาในตาซ้ายของกลุ่มอาการดูเอน แสดงการจำกัดการกางออกและการหุบของเปลือกตาเมื่อหุบตาเข้า Kim JH, et al. Postoperative full abduction in a patient of Duane retraction syndrome without an abducens nerve: a case report. BMC Ophthalmol. 2017. Figure 1. PM
CI D: PMC5438545. License: CC BY.
การมองหลายทิศทางในกลุ่มอาการดูเอนตาซ้าย แสดงการจำกัดการกางออกของตาซ้าย การหุบของเปลือกตาเมื่อหุบตาเข้า และการดีดขึ้นเล็กน้อย สอดคล้องกับความผิดปกติของการเคลื่อนไหวลูกตา ที่มีลักษณะเฉพาะซึ่งกล่าวถึงในหัวข้อ “อาการหลักและอาการแสดงทางคลินิก”
การมองเห็น สองตาการมองเห็น สองตาเป็นปกติ และไม่ค่อยทำให้เกิดความบกพร่องทางการมองเห็น การหมุนศีรษะชดเชย : เพื่อรักษาการมองเห็น สองตาในกรณีที่ตาดำไม่สามารถหมุนออกด้านนอกได้ ผู้ป่วยจะหันหน้าไปทางด้านที่เป็นโรค จำเป็นต้องอธิบายให้ผู้ปกครองและครูเข้าใจว่าความผิดปกติของศีรษะนี้เป็นการเคลื่อนไหวที่จำเป็นเพื่อชดเชยความผิดปกติของการเคลื่อนไหวของลูกตาและทำให้มองเห็นสองตาได้ภาวะตาขี้เกียจ : เกิดขึ้นประมาณ 10% แต่ตอบสนองต่อการรักษามาตรฐานได้ดี จากการศึกษาในเกาหลีใต้ 78 ราย พบภาวะตาขี้เกียจ 5.1%1) ความผิดปกติของการหักเหแสง : สายตายาว พบมากที่สุด รายงานว่าสายตายาว 42.3% สายตาสั้น 39.7%1) เนื่องจากมักมีความผิดปกติของการหักเหแสงร่วมด้วย จึงอาจจำเป็นต้องรักษาภาวะตาขี้เกียจ จากสายตาต่างข้าง
ข้อจำกัดในการหมุนตาออกด้านนอก : ข้อจำกัดในการหมุนตาออกด้านนอกแบบสมบูรณ์หรือบางส่วน (ระดับแตกต่างกันตามชนิด)การถอยร่นของลูกตา + รอยแยกเปลือกตาแคบลง : เมื่อหมุนตาเข้าด้านใน ลูกตาจะถอยร่นและรอยแยกเปลือกตาจะแคบลง (หนังตาตก ที่ถูกกระตุ้น) เป็นลักษณะเฉพาะของ DRS ซึ่งสังเกตได้ง่ายเมื่อมองจากด้านข้าง หากไม่เห็นรอยแยกเปลือกตาแคบลงชัดเจนเมื่อหมุนตาเข้าด้านใน ให้สังเกตลูกตาจากด้านข้างขณะหมุนเข้าด้านใน จะเห็นการถอยร่นของลูกตาได้ชัดเจนรอยแยกเปลือกตากว้างขึ้น : เมื่อหมุนตาออกด้านนอก รอยแยกเปลือกตาจะกว้างขึ้นการดีดขึ้น/ดีดลง (ปรากฏการณ์ลีช) : เมื่อหมุนตาเข้าด้านใน ลูกตาจะเบี่ยงเบนขึ้นหรือลง อาการนี้ไม่พบในทารกแรกเกิด แต่เกิดขึ้นภายหลังเนื่องจากการหดรัดตัวของกล้ามเนื้อเรกตัสด้านนอกที่ดำเนินไปเรื่อยๆ เมื่อหมุนตาเข้าด้านใน หากกล้ามเนื้อเรกตัสด้านนอกเลื่อนขึ้น จะเกิดการดีดขึ้น หากเลื่อนลง จะเกิดการดีดลงการบรรจบไม่เพียงพอ : อาจมีภาวะการตอบสนองการบรรจบลดลงร่วมด้วย
ผู้ป่วยร้อยละ 30–50 มีความผิดปกติแต่กำเนิดจากความเสียหายของก้านสมอง ตัวอย่างเช่น น้ำตาไหลเวลากินอาหาร (gustatory lacrimation) และการสูญเสียการได้ยินจากประสาทรับเสียง
กลุ่มอาการที่เกี่ยวข้อง ได้แก่ Duane radial ray syndrome (การกลายพันธุ์ SALL4), Goldenhar syndrome, และ HOXA1 syndrome 2)
Q
การหันศีรษะเพื่อชดเชยจำเป็นต้องรักษาหรือไม่?
A
การหันศีรษะเพื่อชดเชยเป็นการปรับตัวเพื่อรักษาการมองเห็น สองตา หากมีระดับน้อยกว่า 15 องศา โดยทั่วไปจะสังเกตอาการโดยไม่รักษา หากมากกว่า 15 องศาหรือส่งผลต่อชีวิตประจำวันหรือความสวยงาม อาจพิจารณาผ่าตัด การจัดที่นั่งในโรงเรียนให้เด็กหันไปทางที่ต้องการก็มีประโยชน์เช่นกัน
การขาดของเส้นประสาทแอบดูเซนส์ (CN6) : ความเสียหายในช่วงอายุครรภ์ 4–8 สัปดาห์ทำให้เซลล์ประสาทสั่งการของเส้นประสาทแอบดูเซนส์ขาดหรือเจริญไม่เต็มที่ นิวเคลียสและเส้นประสาทแอบดูเซนส์ในก้านสมองด้านที่ได้รับผลกระทบมีขนาดเล็กหรือขาดหายไปการควบคุมผิดปกติโดยเส้นประสาทสมองคู่ที่ 3 (CN3) : สาขา adductor ของ CN3 ควบคุมกล้ามเนื้อ rectus lateralis อย่างผิดปกติ ทำให้เกิดการหดตัวพร้อมกันของกล้ามเนื้อ rectus medialis และ rectus lateralis เมื่อตาหมุนเข้าด้านใน ส่งผลให้ลูกตาถอยร่น รอยแยกเปลือกตาแคบลงเกิดจากการถอยร่นของลูกตาแบบ passiveการเปลี่ยนแปลงของกล้ามเนื้อ rectus lateralis : ทางจุลกายวิภาคพบว่าส่วนหนึ่งของกล้ามเนื้อ rectus lateralis (ส่วนที่ไม่ได้รับการควบคุมจากเส้นประสาทปกติ) เกิดพังผืดหนึ่งใน CCDD : จัดอยู่ในกลุ่มโรคความผิดปกติแต่กำเนิดของการควบคุมเส้นประสาทสมอง2)
ร้อยละ 10 ของชนิดเดี่ยวเป็นกรรมพันธุ์ ร้อยละ 90 เป็นแบบประปราย ชนิด I รายงานว่าเป็น autosomal dominant (8q13) ชนิด II รายงานว่าเป็น autosomal dominant (DURS2: การกลายพันธุ์ CHN1, 2q31-q32.1) การกลายพันธุ์ของยีนหลักที่รายงานมีดังนี้2)
การกลายพันธุ์ CHN1 : การกลายพันธุ์แบบ missense ของ α2-chimaerin (โปรตีน Rac-GAP) ทำลายกรดอะมิโนที่คงโครงสร้างปิดของโปรตีน ทำให้กิจกรรม RacGAP เพิ่มขึ้นมากเกินไป ผู้ป่วยที่มีการกลายพันธุ์ CHN1 มักเป็น DRS สองข้างและอาจมีความผิดปกติในแนวตั้งร่วมด้วยการกลายพันธุ์ MAFB : การกลายพันธุ์แบบ loss-of-function แบบ heterozygous ทำให้เกิด DRS แบบประปราย บางรายมี DRS ร่วมกับหูหนวกและ focal segmental glomerulosclerosis (FSGS)การกลายพันธุ์ SALL4 : Duane radial ray syndrome (DRS ร่วมกับความพิการของแขนส่วนบน), autosomal dominantการกลายพันธุ์ของ HOXA1 : ร่วมกับ DRS ทั้งสองข้าง + การสูญเสียการได้ยินแบบประสาทรับเสียง + อัมพาตเส้นประสาทใบหน้า + ภาวะหายใจช้าลงจากส่วนกลาง + ความผิดปกติของหลอดเลือด + ความบกพร่องทางสติปัญญาการกลายพันธุ์ของ COL25A1 : หนังตาตก แต่กำเนิดหรือ DRS (ฟีโนไทป์แตกต่างกันแม้ในครอบครัวเดียวกัน)
ปฏิบัติตามการประเมินตาเหล่ มาตรฐาน (การมองเห็น การเคลื่อนไหวของลูกตา การมองเห็น สองตา การตรวจวัดสายตา )
การตรวจด้วยกล้องกรีดและการเคลื่อนไหวของลูกตา : การหดกลับของลูกตาและการแคบลงของรอยแยกเปลือกตาเมื่อกลอกตาเข้าด้านในเป็นลักษณะเฉพาะของ DRS การสังเกตจากด้านข้างจะช่วยให้เห็นการหดกลับของลูกตาได้ชัดเจนการทดสอบแรงดึงลูกตา : ผลบวก (เกิดจากส่วนกลางแต่มีภาวะหดรั้งของกล้ามเนื้อนอกลูกตา ) มีประโยชน์ในการแยกความแตกต่างระหว่างข้อจำกัดทางกลและการขาดการควบคุมของเส้นประสาทMRI : สามารถแสดงการขาดหรือการเจริญไม่เต็มที่ของเส้นประสาทแอบดูเซนส์ ใน DRS ชนิดที่ 1 ผู้ป่วย 80% ขาดเส้นประสาทแอบดูเซนส์จากการตรวจ MRI ในขณะที่ชนิดที่ 2 ส่วนใหญ่มีเส้นประสาทแอบดูเซนส์อยู่ ไม่แนะนำให้ใช้ในการวินิจฉัยตามปกติ แต่มีประโยชน์ในการประเมินก่อนผ่าตัดการตรวจทางพันธุกรรม (CHN1) : แนะนำเฉพาะในกรณีที่มีประวัติครอบครัว
โรค จุดที่ใช้แยกโรค อัมพาตของเส้นประสาทแอบดูเซนส์แต่กำเนิด ไม่มีการหดลูกตาเข้า, มุมตาเหล่เข้า ใหญ่ HGP PS อัมพาตการมองในแนวราบร่วมกับกระดูกสันหลังคดแบบก้าวหน้า, ไม่มีการหดลูกตาเข้า2) Moebius syndrome มีความผิดปกติของเส้นประสาทสมองคู่ที่ 6 และ 7 ร่วมกับกล้ามเนื้อใบหน้าอ่อนแรง2) กลุ่มอาการบราวน์ จำกัดการมองขึ้นเป็นหลัก ไม่มีการหดกลับของลูกตา
ผู้ป่วยส่วนใหญ่ไม่จำเป็นต้องรักษา ไม่มีการรักษาที่แก้ไขความผิดปกติของการเคลื่อนไหวลูกตา โดยตรง
การแก้ไขค่าสายตา (แว่นตา) : การแก้ไขสายตายาว เพียงอย่างเดียวอาจทำให้การหันหน้าและตาเหล่เข้า (esotropia) หายไปในบางราย1) ควรให้ความสำคัญกับการรักษาภาวะสายตาผิดปกติและตามัวจากค่าสายตาต่างกัน แว่นปริซึม : ใช้แก้ไขการเบี่ยงเบนเล็กน้อยการรักษาตามัว : หากมีตามัวร่วมด้วย ให้ทำการปิดตาตามมาตรฐาน ในกลุ่มอาการดูเอนส่วนใหญ่ ผู้ป่วยใช้การหันหน้าเพื่อให้มองเห็นด้วยสองตา ดังนั้นความเสี่ยงต่อตามัวจากตาเหล่ จึงไม่สูงการฉีดโบทูลินัมทอกซิน 1) ในการศึกษา 16 รายของ Ameri พบว่าการหันหน้า 18.27°±7.29° ดีขึ้นเป็น 0.094° หลังจาก 1 สัปดาห์ แต่กลับมาเพิ่มเป็น 7° หลังจาก 6 เดือน1)
ข้อบ่งชี้ในการผ่าตัด : ภาวะศีรษะเอียงผิดปกติมากกว่า 15°, การเบี่ยงเบนที่เด่นชัดในท่าจ้องตรง, หนังตาตก ที่เกิดจากการเหนี่ยวนำอย่างรุนแรง (ความกว้างของรอยแยกเปลือกตาลดลงมากกว่า 50%)
Duane syndrome ชนิดตาหลบเข้า
การผ่าตัดเลื่อนกล้ามเนื้อเรกตัสด้านในไปด้านหลัง เป็นวิธีพื้นฐาน มีประสิทธิภาพใน Duane syndrome ชนิด I ที่มีภาวะตาหลบเข้าหรือศีรษะเอียงผิดปกติรุนแรง
หากตาเหล่เข้า ไม่เกิน 15Δ สามารถทำได้โดยการเลื่อนกล้ามเนื้อเรกตัสด้านในข้างเดียวไปด้านหลัง 6 มม. หากมากกว่านั้นให้ทำการเลื่อนกล้ามเนื้อเรกตัสด้านในทั้งสองข้าง
ข้อควรระวัง: การเลื่อนไปด้านหลังเกิน 5 มม. อาจเกิดความเสี่ยงต่อการจำกัดการหันตาเข้าและตาเหล่ออก ภายหลัง
Pressman ศึกษา 19 ราย (ก่อนผ่าตัด 26.28PD → หลังผ่าตัด 2.71PD, อัตราความสำเร็จ 79%)1)
มีรายงานว่าการผ่าตัดแบบ Nishida ร่วมกับการเลื่อนกล้ามเนื้อ rectus internus ไปด้านหลังสามารถลดตาเหล่เข้า 40 PD เหลือ 6 PD และฟื้นฟูการกลอกตาออกได้ถึง 45°1)
กรณีรุนแรงและดื้อต่อการรักษา
สำหรับ upshoot/downshoot ให้ทำการเลื่อนกล้ามเนื้อ rectus externus ไปด้านหลัง หรือผ่าแยกกล้ามเนื้อ rectus externus เป็นรูปตัว Y (Y-Splitting) ไม่ว่าจะวิธีใดก็ไม่สามารถรักษาให้หายขาดได้ ดังนั้นควรพิจารณาข้อบ่งชี้อย่างรอบคอบ
การยึดกล้ามเนื้อ rectus externus กับเยื่อหุ้มกระดูก (หรือเลื่อนไปด้านหลังมาก) ร่วมกับการเลื่อนกล้ามเนื้อ rectus internus ไปด้านหลังก็มีประสิทธิภาพ
Vertical Rectus Transposition (VRT) : ย้ายกล้ามเนื้อ rectus superior และ rectus inferior ไปยังจุดเกาะของ rectus externus ในกลุ่มที่เย็บเสริมแรง AHP ลดลงจาก 22.7° เป็น 3.6° ส่วนกลุ่มที่ไม่เสริมแรงลดลงจาก 18.7° เป็น 7°1)
การผ่าตัดไม่ใช่การรักษาที่根治 (根治) สำหรับ DRS ความบกพร่องของเส้นประสาทยังคงอยู่หลังผ่าตัด
ควรอธิบายก่อนผ่าตัดว่าจุดประสงค์ของการผ่าตัดคือการแก้ไขตาเหล่ ในท่ามองตรง ปรับปรุงท่าศีรษะ และลดหนังตาตก ที่เกิดจากการกลอกตา
การเลื่อนกล้ามเนื้อเรกตัสด้านในมากเกินไปมีความเสี่ยงต่อการจำกัดการเคลื่อนตาเข้าด้านในและตาเหล่ แบบแยกออกจากกันภายหลัง
Q
การฉีดโบทูลินัมทอกซินมีประสิทธิภาพแค่ไหน?
A
โบทูลินัมทอกซินช่วยปรับปรุงการเอียงศีรษะผิดปกติและตาเหล่เข้า ด้านในได้ชั่วคราว แต่ผลจะลดลงหลังจาก 6 เดือน1) อาจพิจารณาใช้เป็นทางเลือกหรือการรักษาเสริมสำหรับการแทรกแซงในวัยทารกตอนต้นหรือในกรณีที่มีความเสี่ยงสูงต่อการผ่าตัด อาจต้องฉีดซ้ำหลายครั้ง
Q
การผ่าตัดสามารถรักษาโรคดูเอนให้หายขาดได้หรือไม่?
A
ความผิดปกติทางระบบประสาทพื้นฐาน เช่น การขาดเส้นประสาทแอบดูเซนส์แต่กำเนิดและการควบคุมผิดปกติโดยเส้นประสาทกล้ามเนื้อตา ไม่สามารถแก้ไขได้ด้วยการผ่าตัด จุดประสงค์ของการผ่าตัดคือการแก้ไขการเบี่ยงเบนในท่าตรง ลดการเอียงศีรษะชดเชย และปรับปรุงหนังตาตก ที่เกิดจากการเคลื่อนตา โดยไม่คาดหวังให้ช่วงการเคลื่อนตากลับมาเป็นปกติ ผู้ป่วยส่วนใหญ่ยังคงสามารถรักษาการมองเห็น สองตาที่ดีได้ด้วยกลไกชดเชยหลังการผ่าตัด
ทฤษฎีหลักในปัจจุบันคือทฤษฎีที่เกิดจากเส้นประสาท
ระยะเวลาเกิด : การขาดเซลล์ประสาทสั่งการของเส้นประสาทแอบดูเซนส์เกิดขึ้นในช่วงอายุครรภ์ 4-8 สัปดาห์ การศึกษาชันสูตรพลิกศพของมหาวิทยาลัยจอห์นส์ฮอปกินส์ (ทศวรรษ 1980) ทำให้ทฤษฎีที่เกิดจากเส้นประสาทเป็นที่ยอมรับกลไกการควบคุมผิดปกติ : เนื่องจากเส้นประสาท abducens (CN6) ขาดไป เส้นประสาท oculomotor (CN3) สาขา adduction จะควบคุมกล้ามเนื้อ rectus lateralis อย่างผิดปกติ เมื่อมีการ adduction จะเกิดการหดตัวพร้อมกันของกล้ามเนื้อ rectus medialis และ lateralis ทำให้ลูกตาถอยร่น (eyeball retraction) รอยแยกเปลือกตาแคบลงเกิดจากการถอยร่นของลูกตาแบบ passiveผล EMG : พบว่าไม่มีกิจกรรมทางไฟฟ้าของกล้ามเนื้อ rectus lateralis ขณะ abduction และมีการกระตุ้นแบบ paradoxical ขณะ adduction (รายงานครั้งแรกในปี 1956)ผล MRI : สามารถตรวจพบการขาดหรือการเจริญไม่สมบูรณ์ของเส้นประสาท abducens ใน DRS type I พบการขาด 80% ส่วน type II ส่วนใหญ่พบว่ามีเส้นประสาทอยู่DRS เป็น continuum ของฟีโนไทป์การควบคุมผิดปกติความใกล้ชิดเชิงพื้นที่ : ความใกล้ชิดเชิงพื้นที่ของ CN3 และ CN6 ภายใน cavernous sinus และ orbital apex ส่งเสริมการนำ axon ผิดทางทฤษฎีกล้ามเนื้อ (ในอดีต) : เคยมีช่วงเวลาที่เชื่อว่าสาเหตุเกิดจากการเกิดพังผืดของกล้ามเนื้อ rectus lateralis หรือการเกาะผิดปกติของกล้ามเนื้อ rectus medialis แต่ไม่สามารถอธิบายรูปแบบการเคลื่อนไหวที่ขัดแย้งได้อย่างเพียงพอ ปัจจุบันทฤษฎีทางระบบประสาทเป็นที่ยอมรับหลัก
ในฐานะความบกพร่องของ axon หลัก การควบคุมกล้ามเนื้อ rectus lateralis โดย CN3 อย่างผิดปกติไม่ใช่ความผิดปกติของพัฒนาการของ CN3 เอง (primary) แต่เป็นปรากฏการณ์ทุติยภูมิที่เกิดจากการขาด CN6 ทำให้กล้ามเนื้อ rectus lateralis ไม่ได้รับการควบคุมและดึงดูด axon ของ CN3 ดังที่แสดงในแบบจำลองสัตว์2) MafB เป็น transcription factor ที่แสดงออกใน rhombomere 5-6 แต่ไม่แสดงออกใน motor neuron ของ oculomotor ที่กำลังพัฒนา ดังนั้นการแตกแขนงผิดปกติของ CN3 ไปยังกล้ามเนื้อ rectus lateralis จึงไม่ใช่การเปลี่ยนแปลงแบบ cell-autonomous ของ CN3 แต่เป็นปรากฏการณ์ทุติยภูมิจากการขาดการควบคุมของ CN62)
ในหนูที่ถูกนำยีน CHN1 เข้าไป (CHN1 knock-in) จะเกิดการหยุดชะงักของการเจริญของแอกซอนของเส้นประสาทแอบดูเซนส์ (abducens nerve) ตามด้วยการสูญเสียของเซลล์ประสาทสั่งการแอบดูเซนส์ การกลายพันธุ์ของ CHN1 เกี่ยวข้องกับวิถีที่ α2-chimaerin ทำหน้าที่เป็นเอฟเฟกเตอร์ปลายน้ำของ EphA4 และเป็นสื่อกลางสัญญาณการผลักของ ephrin-A5 2)
Al-Dabet S, et al. Abnormal head position in strabismus: a comprehensive review. Surv Ophthalmol. 2025;70:771-816.
Whitman MC, Engle EC. Axon abnormalities in congenital cranial dysinnervation disorders. Annu Rev Vis Sci. 2020;6:51-76.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต