術後壞死性鞏膜炎(SINS)是一種罕見的併發症,在眼科手術後手術傷口附近發生壞死性鞏膜炎 。
據報導,發生率低於萬分之一,女性約佔70% 2) 3) 。
相關手術中翼狀贅肉 手術最多(63.4%),其次是白內障 手術和鞏膜扣帶術 3) 。
第IV型過敏反應(延遲型過敏反應)被認為是病理核心。
首選治療為高劑量全身性類固醇 ,發病1個月內開始治療與良好預後相關。
術後壞死性鞏膜炎(surgically induced necrotizing scleritis: SINS)是眼科手術後手術傷口附近鞏膜 組織發生炎症和壞死的罕見併發症。最常見於多次眼科手術後。本病的其他名稱包括手術誘導的鞏膜 壞死和術後鞏膜 溶解。
發生率估計低於萬分之一,也有報告低於十萬分之一 2) 。女性約佔70%,平均年齡68.2歲 3) 。從手術到SINS發病的平均時間為9個月,但據報導可從術後數天到最長51年。
在報告與SINS相關的眼科手術中,翼狀贅肉 手術最多,佔63.4%。其次是白內障 手術(17.5%)和鞏膜扣帶術 (11.3%)3) 。此外,斜視手術 、小樑切除術 、玻璃體切除術 後也有報告。使用絲裂黴素C的手術也會增加風險。
Q
SINS有多罕見?
A
發生率低於萬分之一,也有估計低於十萬分之一 2) 。但由於SINS初期症狀輕微,可能被漏診,實際發生率可能更高。有指出翼狀贅肉 手術後的鞏膜 壞死可能未被正確診斷為SINS 4) 。
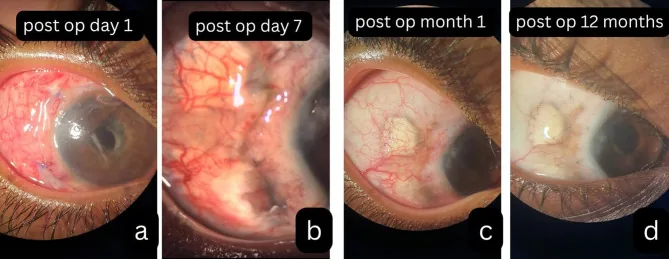
術後壞死性鞏膜炎的病程照片 Kohli GM, Singh L, Masood A, et al. Multifocal necrotising scleritis post-MIVS in oligoarticular JIA : exploring plausible deniability. Journal of Ophthalmic Inflammation and Infection. 2025 Dec 6; 16:1. Figure 2. PM
CI D: PMC12796035. License: CC BY.
展示從術後早期到長期追蹤的前眼部照片,顯示手術傷口附近
鞏膜 壞死與疤痕化的進展。此序列顯示隨著發炎進展,組織
缺損 與血管變化逐漸加重的過程。
充血 充血 。眼痛 流淚與壓痛 :觸診眼球時有壓痛。
手術傷口鄰近的鞏膜 壞死 :手術部位鄰近的鞏膜 組織發炎與壞死是特徵性的。鞏膜 變薄,呈現「瓷白色」外觀 3) 。葡萄膜透見與脫出 :嚴重壞死時,可透過變薄的鞏膜 看見葡萄膜。可能發生穿孔。合併壞死性角膜 炎 :發炎可能波及角膜 ,有時伴有周邊角膜 浸潤 3) 。波及後部鞏膜炎 :罕見情況下發炎向後波及,引起後部鞏膜炎 。已有翼狀贅肉 術後瀰漫性前部鞏膜炎 合併後部鞏膜炎 的病例報告 4) 。眼內發炎 :前房 內可能出現發炎細胞與角膜 後沉積物 1) 。
Nakagawa等人報告了一例鞏膜扣帶術 後合併嗜麥芽窄食單胞菌感染的SINS病例。移除扣帶後,鞏膜 變薄與眼內發炎進展,矯正視力 從20/25降至20/1000,但開始口服類固醇 後恢復至20/32 1) 。
SINS的確切病理生理學仍不清楚。手術導致變性或暴露的鞏膜 組織抗原引起的延遲型過敏反應(第四型過敏反應)被認為是主要機制。病理學研究顯示結膜 活檢中有IgM和IgG沉積、HLA-DR表現增加以及輔助性T細胞的參與。
SINS與全身性自體免疫疾病之間有強烈關聯。SINS發病後的檢查中常發現潛在的全身性疾病。白內障 手術後SINS患者中約半數有全身性疾病史,其中類風濕性關節炎最為常見3) 。
手術相關因素
多次眼科手術史 :手術次數越多,風險越高。
絲裂黴素C和β射線照射 :翼狀胬肉術後SINS的82%與這些治療相關。它們會引起局部缺血。
過度鞏膜 燒灼 :手術時過度止血操作導致鞏膜 脆弱化。
鞏膜 暴露法結膜 瓣的翼狀胬肉手術發生SINS的風險較高3) 。
全身因素
結締組織疾病 :類風濕性關節炎、系統性紅斑狼瘡等可引起深層鞏膜 上靜脈叢的膠原酶相關性血管炎。
自體免疫疾病 :肉芽腫性多血管炎 (GP A)、ANCA相關性血管炎等。
糖尿病 :促進缺血性和發炎性環境2) 。糖尿病合併病例還需注意結核等機會性感染3) 。
女性 :約70%為女性3) 。
Q
為什麼絲裂黴素C會增加SINS的風險?
A
絲裂黴素C(MMC)作為一種抗代謝藥物 ,抑制纖維母細胞增殖並延遲鞏膜 傷口癒合。在翼狀贅肉 手術和小樑切除術 中的輔助使用會引起局部缺血,導致鞏膜 脆弱。據報導,翼狀贅肉 術後SINS的82%與使用絲裂黴素C或β射線照射有關。然而,由於正常鞏膜 幾乎沒有血管,僅缺血無法解釋整個過程,推測還涉及免疫學機制。
臨床診斷
病史與檢查 :SINS是基於眼科手術史和手術切口附近存在壞死性鞏膜炎 的臨床診斷。
排除感染 :通過細菌培養、PCR檢測和鞏膜 活檢排除感染性原因2) 。建議對結膜 刮取物和房水 進行PCR分析。
全身檢查
自體免疫篩查 :評估RF、ANA、ANCA(PR3-ANCA、MPO-ANCA)、CRP 和HLA-B272) 。
感染性疾病篩查 :進行結核菌素試驗、IGRA(干擾素γ釋放試驗)和胸部X光檢查3) 。在結核病流行地區,排除結核病尤為重要。
鑑別疾病 與SINS的區別 感染性鞏膜炎 銅綠假單胞菌最常見。培養陽性。 自體免疫性壞死性鞏膜炎 多為雙眼性。無需手術史
感染性鞏膜炎 中,綠膿桿菌最常見,佔感染性鞏膜炎 病例的85%。此外也可分離出金黃色葡萄球菌、肺炎鏈球菌。真菌性鞏膜炎 最為嚴重,因抗真菌藥物滲透性差而難以控制。
自體免疫性壞死性鞏膜炎 與SINS臨床表現相似,但多為雙眼性,不一定有眼科手術史。若有多發性眼科手術史且手術部位發生鞏膜炎 ,則優先考慮SINS診斷。
SINS也可能合併感染。據報導,鞏膜扣帶術 後SINS中97.2%與感染有關3) 。翼狀胬肉術後SINS中71.4%也與感染相關3) 。
Q
SINS如何與感染性鞏膜炎鑑別?
A
感染性鞏膜炎 通過培養或PCR鑑定病原體。SINS在排除感染後,根據手術史和手術創口鄰近的壞死性鞏膜炎 進行診斷。但兩者合併的病例很多,尤其在鞏膜扣帶術 後(97.2%)和翼狀胬肉術後(71.4%)已有感染與SINS並存的報導3) 。若抗菌藥物治療感染後無改善,應懷疑合併SINS,考慮類固醇 治療1) 。
在開始SINS治療前,排除感染性病因極為重要。
第一線治療 :高劑量口服潑尼松龍是急性SINS的標準治療。有時可合併局部潑尼松龍點眼。非類固醇 抗發炎藥不推薦作為SINS的第一線治療。重症病例 :進行甲潑尼龍靜脈脈衝療法(1000 mg/日×3天)。難治性病例 :改用免疫抑制劑如硫唑嘌呤 或環磷酰胺。也有生物製劑 (英夫利西單抗 、利妥昔單抗 )有效的報導。合併感染病例 :在抗菌藥物治療的同時給予類固醇 。即使感染得到控制,若SINS炎症持續,全身類固醇 給藥必不可少1) 。合併結核病例 :開始抗結核治療(異煙肼、利福平、吡嗪酰胺、乙胺丁醇)。Ruiz-Lozano等人報導一例翼狀胬肉術後12年發生結核合併SINS的患者,在開始抗結核治療1個月後鞏膜 壞死消退3) 。
Nakagawa等人的報告指出,鞏膜扣帶術 後SINS患者口服甲基潑尼松龍30 mg/天,眼內炎 症消退,變薄的鞏膜 被結膜 組織覆蓋。矯正視力 從20/1000改善至20/32,並以低劑量(1 mg/天)穩定維持2年1) 。
如果藥物治療後鞏膜 融解仍進展,則需進行手術干預。
鞏膜 補片移植鞏膜 ,用捐贈鞏膜 加固2) 。結構性板層角膜移植術 :穿孔病例中切除壞死組織,用角膜 或角鞏膜 補片重建。結膜 瓣/Tenon囊瓣結膜 瓣移植也是可選方案。
Q
SINS治療延遲會怎樣?
A
治療開始的時機對視力 預後影響很大。據報導,發病1個月內開始大劑量類固醇 治療的患者,Snellen視力 表平均僅下降1~3行;而3個月後開始治療的患者則出現5行以上的永久性視力 下降。為避免鞏膜 葡萄腫 或鞏膜 融解導致的結構破壞,排除感染後應盡快開始全身類固醇 治療。
SINS的根本機制被認為是針對手術暴露的鞏膜 膠原等組織抗原的IV型過敏反應(遲發型過敏反應)。手術創傷觸發免疫複合物沉積於鞏膜 血管壁。病理學上已證實IgM和IgG沉積、HLA-DR表達增加以及T輔助細胞浸潤。
SINS被認為會使既有的亞臨床自身免疫疾病顯現。在手術至SINS發病潛伏期達數年以上的病例中,全身激發的免疫反應很可能後來波及眼部。白內障 術後SINS患者中約半數發現全身性自身免疫疾病(尤其是類風濕關節炎)3) 。
絲裂黴素C和β射線照射會引起局部血管損傷和缺血。然而,正常鞏膜 本身血管稀少,僅憑缺血無法解釋壞死的全過程。手術操作和上皮破壞導致的鞏膜 膠原酶解被認為是主要機制。在結締組織疾病患者中,還涉及作用於深層鞏膜 上靜脈叢血管的膠原酶相關血管炎。
感染既可被視為SINS的直接原因,也可被視為繼發性併發症。術後血管損傷、組織破壞和傷口癒合延遲為感染創造了條件3) 。鞏膜扣帶術 後感染率尤其高,達97.2%3) 。另一方面,也有研究表明感染可能放大SINS的免疫反應。
Matsuura等人報告了一例翼狀胬肉切除術(結膜 自體移植聯合絲裂黴素C)後18個月發生SINS的病例。該病例除瀰漫性前鞏膜炎 外,還合併後鞏膜炎 ,這是翼狀胬肉術後後鞏膜炎 的首例報告。虹膜 表面可見大量肉芽腫性沉積物,但排除了感染和惡性腫瘤,結論為免疫機制引起的眼內炎 症4) 。
Nakagawa Y, Suzuki T, Suzuki Y. Surgically-Induced Necrotizing Scleritis After Scleral Buckling With Stenotrophomonas maltophilia Infection. Cureus. 2024;16(2):e53876.
Vatkar V, Bhavsar D, Agrawal T, et al. Necrotizing Scleritis Post Cataract Surgery: A Diagnostic Dilemma. Cureus. 2024;16(10):e70861.
Ruiz-Lozano RE, Rodriguez-Garcia A, Colorado-Zavala MF, Alvarez-Guzman C. Surgically induced scleral necrosis associated with concomitant tuberculosis infection: a diagnostic challenge. GMS Ophthalmol Cases. 2023;13:Doc04.
Matsuura K, Terasaka Y. Diffuse anterior and posterior scleritis with multiple iris granular deposits following pterygium excision. Rom J Ophthalmol. 2021;65(4):399-402.
Ruiz-Lozano RE, Rodriguez-Garcia A, et al. The clinical and pathogenic spectrum of surgically-induced scleral necrosis: A review. Surv Ophthalmol. 2021;66(4):594-611.
Akbari MR, et al. Multifocal Surgically Induced Necrotizing Scleritis Following Strabismus Surgery: A Case Report. Strabismus. 2016;24(3):101-5.
Amesur A, et al. Surgically induced necrotizing scleritis: clinical features and outcomes. Ocul Immunol Inflamm. 2021;29(1):137-143.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。