เยื่อบุตาอักเสบ ชนิดเนื้อตายหลังผ่าตัด (SINS) เป็นภาวะแทรกซ้อนที่พบได้ยากซึ่งเกิดขึ้นหลังการผ่าตัดตา โดยมีการอักเสบและเนื้อตายของเนื้อเยื่อตาขาว ที่อยู่ติดกับแผลผ่าตัดอุบัติการณ์รายงานน้อยกว่า 1 ใน 10,000 ราย โดยผู้หญิงคิดเป็นประมาณ 70%2) 3)
การผ่าตัดที่เกี่ยวข้องมากที่สุดคือการผ่าตัดต้อเนื้อ (63.4%) รองลงมาคือการผ่าตัดต้อกระจก และการผ่าตัดเสริมลูกตาด้วยแถบซิลิโคน3)
ปฏิกิริยาภูมิไวเกินชนิดที่ 4 (ภูมิไวเกินแบบล่าช้า) ถือเป็นกลไกหลักของโรค
การรักษาทางเลือกแรกคือสเตียรอยด์ ชนิดรับประทานขนาดสูง และการเริ่มการรักษาภายใน 1 เดือนหลังเริ่มมีอาการสัมพันธ์กับการพยากรณ์โรคที่ดี
เยื่อบุตาอักเสบ ชนิดเนื้อตายหลังผ่าตัด (surgically induced necrotizing scleritis: SINS) เป็นภาวะแทรกซ้อนที่พบได้ยากซึ่งเกิดการอักเสบและเนื้อตายของเนื้อเยื่อตาขาว ที่อยู่ติดกับแผลผ่าตัดหลังการผ่าตัดตา มักเกิดขึ้นหลังการผ่าตัดตาหลายครั้ง คำอื่นที่ใช้เรียกโรคนี้ ได้แก่ เนื้อตายของตาขาว ที่เกิดจากการผ่าตัด และการละลายของตาขาว หลังผ่าตัด
อุบัติการณ์ประมาณน้อยกว่า 1 ใน 10,000 ราย และบางรายงานระบุน้อยกว่า 1 ใน 100,000 ราย2) ผู้หญิงคิดเป็นประมาณ 70% ของผู้ป่วย อายุเฉลี่ย 68.2 ปี3) ระยะเวลาเฉลี่ยจากการผ่าตัดถึงการเกิด SINS คือ 9 เดือน แต่มีรายงานตั้งแต่ไม่กี่วันถึง 51 ปีหลังผ่าตัด
ในบรรดาการผ่าตัดตาที่มีรายงานว่าเกี่ยวข้องกับ SINS การผ่าตัดต้อเนื้อ พบมากที่สุด คิดเป็น 63.4% ของทั้งหมด รองลงมาคือการผ่าตัดต้อกระจก 17.5% และการผ่าตัดเสริมลูกตาด้วยแถบซิลิโคน 11.3%3) นอกจากนี้ยังมีรายงานหลังการผ่าตัดตาเหล่ การตัดเนื้อเยื่อตาขาว และการตัดน้ำวุ้นตา ความเสี่ยงยังเพิ่มขึ้นในการผ่าตัดที่ใช้ยาไมโตมัยซินซี
Q
SINS พบได้ยากเพียงใด?
A
อุบัติการณ์น้อยกว่า 1 ใน 10,000 ราย และบางประมาณการระบุน้อยกว่า 1 ใน 100,000 ราย2) อย่างไรก็ตาม เนื่องจากอาการเริ่มแรกของ SINS ไม่รุนแรง อาจถูกมองข้าม และอุบัติการณ์ที่แท้จริงอาจสูงกว่า นอกจากนี้ยังมีการชี้ให้เห็นว่าเนื้อตายของตาขาว หลังการผ่าตัดต้อเนื้อ อาจไม่ได้รับการวินิจฉัยอย่างถูกต้องว่าเป็น SINS4)
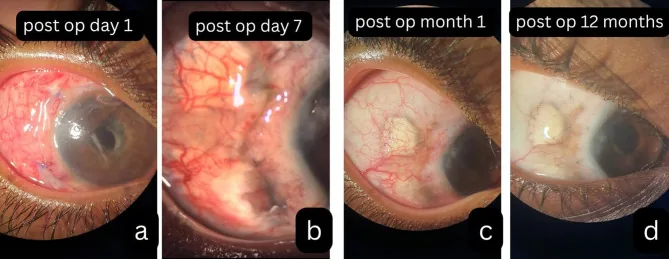
ภาพถ่ายการดำเนินโรคของเยื่อบุตาอักเสบชนิดเนื้อตายหลังผ่าตัด Kohli GM, Singh L, Masood A, et al. Multifocal necrotising scleritis post-MIVS in oligoarticular JIA : exploring plausible deniability. Journal of Ophthalmic Inflammation and Infection. 2025 Dec 6; 16:1. Figure 2. PM
CI D: PMC12796035. License: CC BY.
ภาพถ่ายส่วนหน้าตั้งแต่ระยะแรกหลังผ่าตัดจนถึงการติดตามระยะยาว แสดงให้เห็นเนื้อตายของตาขาว และการเกิดแผลเป็นใกล้แผลผ่าตัด แสดงลำดับเวลาของการเสื่อมลงของความบกพร่องของเนื้อเยื่อและการเปลี่ยนแปลงของหลอดเลือดเมื่อการอักเสบดำเนินไป
ตาแดง ตาแดง เฉพาะที่รุนแรงติดกับแผลผ่าตัดปวดตา น้ำตาไหลและกดเจ็บ : มีอาการเจ็บเมื่อคลำลูกตา
เนื้อตายของตาขาว ติดกับแผลผ่าตัด : มีลักษณะเฉพาะคือการอักเสบและเนื้อตายของเนื้อเยื่อตาขาว ที่ติดกับตำแหน่งผ่าตัด ตาขาว บางลงและมีลักษณะ “คล้ายเครื่องเคลือบ” 3) การเห็นผ่านของยูเวียและการยื่นออกมา : ในเนื้อตายรุนแรง จะมองเห็นยูเวียผ่านตาขาว ที่บางลง อาจนำไปสู่การทะลุภาวะแทรกซ้อนของกระจกตา อักเสบชนิดเนื้อตาย : การอักเสบอาจลุกลามไปยังกระจกตา อาจมีสารแทรกซึมบริเวณขอบกระจกตา ร่วมด้วย 3) การลุกลามไปยังเยื่อบุตาอักเสบ ส่วนหลัง : พบได้น้อยที่การอักเสบลุกลามไปทางด้านหลังทำให้เกิดเยื่อบุตาอักเสบ ส่วนหลัง มีรายงานผู้ป่วยเยื่อบุตาอักเสบ ส่วนหน้าชนิดกระจายหลังผ่าตัดต้อเนื้อ ร่วมกับเยื่อบุตาอักเสบ ส่วนหลัง 4) การอักเสบภายในลูกตา : อาจพบเซลล์อักเสบในช่องหน้าลูกตา และสิ่งสะสมที่ผิวด้านหลังของกระจกตา 1)
Nakagawa และคณะรายงานผู้ป่วยเยื่อบุตาอักเสบ ชนิดเนื้อตายจากการติดเชื้อร่วมกับการติดเชื้อ Stenotrophomonas maltophilia หลังผ่าตัดเสริมตาขาว หลังการนำซิลิโคนเสริมออก ตาขาว บางลงและการอักเสบภายในลูกตาแย่ลง และสายตาที่แก้ไขแล้วลดลงจาก 20/25 เป็น 20/1000 แต่ดีขึ้นเป็น 20/32 หลังจากเริ่มใช้สเตียรอยด์ ชนิดรับประทาน 1)
พยาธิสรีรวิทยาที่แน่นอนของ SINS ยังไม่เป็นที่ทราบ กลไกหลักเชื่อว่าเป็นปฏิกิริยาภูมิไวเกินชนิด delayed-type (ปฏิกิริยาภูมิแพ้ชนิดที่ 4) ต่อแอนติเจนของเนื้อเยื่อตาขาว ที่เสื่อมหรือถูกเปิดเผยระหว่างการผ่าตัด การศึกษาทางพยาธิวิทยาพบการสะสมของ IgM และ IgG การเพิ่มขึ้นของการแสดงออกของ HLA-DR และการมีส่วนร่วมของเซลล์ทีช่วยในการตรวจชิ้นเนื้อเยื่อบุตา
มีความสัมพันธ์ที่แข็งแกร่งระหว่าง SINS กับโรคภูมิต้านตนเองทั่วร่างกาย การตรวจหลังเกิด SINS มักพบโรคทั่วร่างกายที่ซ่อนอยู่ ประมาณครึ่งหนึ่งของกรณี SINS หลังการผ่าตัดต้อกระจก มีประวัติโรคทั่วร่างกาย โดยโรคข้ออักเสบรูมาตอยด์พบมากที่สุด 3)
ปัจจัยที่เกี่ยวข้องกับการผ่าตัด
ประวัติการผ่าตัดตาหลายครั้ง : ยิ่งผ่าตัดหลายครั้ง ความเสี่ยงยิ่งสูงขึ้น
ไมโตมัยซินซีและการฉายรังสีบีตา : 82% ของกรณี SINS หลังผ่าตัดต้อเนื้อ เกี่ยวข้องกับการใช้สารเหล่านี้ ทำให้เกิดภาวะขาดเลือดเฉพาะที่
การจี้ตาขาว มากเกินไป : การห้ามเลือดมากเกินไประหว่างผ่าตัดทำให้ตาขาว อ่อนแอ
วิธีตาขาว เปลือย : การผ่าตัดต้อเนื้อ โดยไม่ใช้แผ่นเยื่อบุตา สัมพันธ์กับความเสี่ยงสูง 3)
ปัจจัยทั่วร่างกาย
โรคเนื้อเยื่อเกี่ยวพัน : โรคข้ออักเสบรูมาตอยด์ โรคลูปัส erythematosus ทั่วร่างกาย เป็นต้น ทำให้เกิด vasculitis ที่เกี่ยวข้องกับ collagenase ในข่ายหลอดเลือดดำชั้นลึกเหนือตาขาว
โรคภูมิต้านตนเอง : Granulomatosis with polyangiitis (GP A), vasculitis ที่เกี่ยวข้องกับ ANCA เป็นต้น
เบาหวาน : ส่งเสริมสภาพแวดล้อมที่ขาดเลือดและอักเสบ 2) ในกรณีเบาหวาน ต้องระวังการติดเชื้อฉวยโอกาสเช่นวัณโรค 3)
เพศหญิง : ประมาณ 70% เป็นเพศหญิง 3)
SINS เป็นภาวะแทรกซ้อนที่พบได้ยากและคาดเดาได้ยาก แต่ผู้ป่วยโรคเนื้อเยื่อเกี่ยวพันหรือโรคภูมิต้านตนเองควรแจ้งให้แพทย์ทราบก่อนการผ่าตัดตา หากมีรอยแดงและปวดอย่างรุนแรงบริเวณที่ผ่าตัดนานหลายสัปดาห์หลังการผ่าตัด ควรรีบไปพบแพทย์ การตรวจพบและการรักษาตั้งแต่เนิ่นๆ ส่งผลอย่างมากต่อพยากรณ์โรคทางสายตา
Q
ทำไมไมโตมัยซินซีจึงเพิ่มความเสี่ยงของ SINS?
A
ไมโตมัยซินซี (MMC) เป็นยาต้านเมตาบอไลต์ที่ยับยั้งการเพิ่มจำนวนของไฟโบรบลาสต์และชะลอการสมานแผลของตาขาว การใช้เป็นยาเสริมในการผ่าตัดต้อเนื้อ หรือ trabeculectomy ทำให้เกิดภาวะขาดเลือดเฉพาะที่และนำไปสู่ความอ่อนแอของตาขาว มีรายงานว่า 82% ของกรณี SINS หลังการผ่าตัดต้อเนื้อ เกี่ยวข้องกับการใช้ไมโตมัยซินซีหรือการฉายรังสีบีตา อย่างไรก็ตาม เนื่องจากตาขาว ปกติแทบไม่มีหลอดเลือด ภาวะขาดเลือดเพียงอย่างเดียวไม่สามารถอธิบายกระบวนการทั้งหมดได้ และยังสันนิษฐานว่ามีกลไกทางภูมิคุ้มกันเข้ามาเกี่ยวข้องด้วย
การวินิจฉัยทางคลินิก
ประวัติและการตรวจ : SINS เป็นการวินิจฉัยทางคลินิกโดยอาศัยประวัติการผ่าตัดตาและการมีตาขาว อักเสบแบบเนื้อตายที่อยู่ติดกับตำแหน่งผ่าตัด
การแยกสาเหตุติดเชื้อ : แยกสาเหตุติดเชื้อโดยการเพาะเชื้อแบคทีเรีย การตรวจ PCR และการตัดชิ้นเนื้อตาขาว 2) แนะนำให้วิเคราะห์ PCR จากสิ่งส่งตรวจเยื่อบุตา และอารมณ์ขันในช่องหน้าตา
การตรวจร่างกายทั้งระบบ
การคัดกรองโรคภูมิต้านตนเอง : ประเมิน RF, ANA, ANCA (PR3-ANCA, MPO-ANCA), CRP และ HLA-B27 2)
การคัดกรองโรคติดเชื้อ : ทำการทดสอบทูเบอร์คูลิน IGRA (การทดสอบการปล่อยอินเตอร์เฟอรอนแกมมา) และเอกซเรย์ทรวงอก 3) การแยกวัณโรคมีความสำคัญโดยเฉพาะในพื้นที่ที่มีวัณโรคระบาด
โรคที่ต้องแยก ความแตกต่างจาก SINS ตาขาว อักเสบติดเชื้อPseudomonas aeruginosa พบบ่อยที่สุด เพาะเชื้อให้ผลบวก เยื่อตาขาว อักเสบชนิดเนื้อตายจากภูมิคุ้มกันตนเอง มักเป็นสองตา ไม่จำเป็นต้องมีประวัติการผ่าตัด
ในเยื่อตาขาว อักเสบติดเชื้อ Pseudomonas aeruginosa พบมากที่สุด คิดเป็นถึง 85% ของกรณี นอกจากนี้ยังพบ Staphylococcus aureus และ Streptococcus pneumoniae เยื่อตาขาว อักเสบจากเชื้อรารุนแรงที่สุดและควบคุมได้ยากเนื่องจากยาต้านเชื้อราซึมผ่านได้ไม่ดี
เยื่อตาขาว อักเสบชนิดเนื้อตายจากภูมิคุ้มกันตนเองมีลักษณะทางคลินิกคล้าย SINS แต่มักเป็นสองตาและไม่จำเป็นต้องมีประวัติการผ่าตัดตา หากมีประวัติผ่าตัดตาหลายครั้งและเกิดเยื่อตาขาว อักเสบที่ตำแหน่งผ่าตัด การวินิจฉัย SINS จะมีความสำคัญกว่า
SINS และการติดเชื้ออาจเกิดร่วมกันได้ ใน SINS หลังผ่าตัดเสริมตาขาว (buckling) มีรายงานว่า 97.2% เกี่ยวข้องกับการติดเชื้อ 3) ใน SINS หลังผ่าตัดต้อเนื้อ 71.4% เกี่ยวข้องกับการติดเชื้อ 3)
Q
จะแยก SINS ออกจากเยื่อตาขาวอักเสบติดเชื้อได้อย่างไร?
A
ในเยื่อตาขาว อักเสบติดเชื้อ จะระบุเชื้อก่อโรคได้จากการเพาะเชื้อหรือ PCR SINS วินิจฉัยหลังจากแยกการติดเชื้อออกแล้ว โดยอาศัยประวัติการผ่าตัดและการมีเยื่อตาขาว อักเสบชนิดเนื้อตายติดกับแผลผ่าตัด อย่างไรก็ตาม กรณีที่เกิดร่วมกันพบได้บ่อย โดยเฉพาะหลังผ่าตัดเสริมตาขาว (97.2%) หรือผ่าตัดต้อเนื้อ (71.4%) ซึ่งมีรายงานการติดเชื้อและ SINS ร่วมกัน 3) หากไม่ดีขึ้นด้วยการรักษาด้วยยาปฏิชีวนะสำหรับการติดเชื้อ ให้สงสัย SINS และพิจารณาการรักษาด้วยสเตียรอยด์ 1)
ก่อนเริ่มการรักษา SINS การแยกสาเหตุจากการติดเชื้อเป็นสิ่งสำคัญอย่างยิ่ง
ทางเลือกแรก : เพรดนิโซโลนชนิดรับประทานขนาดสูงเป็นการรักษามาตรฐานสำหรับ SINS เฉียบพลัน อาจใช้ยาหยอดตาเพรดนิโซโลนเฉพาะที่ร่วมด้วย ไม่แนะนำให้ใช้ NSAID เป็นทางเลือกแรกสำหรับ SINSกรณีรุนแรง : ให้เมทิลเพรดนิโซโลนทางหลอดเลือดดำแบบพัลส์ (1,000 มก./วัน นาน 3 วัน)กรณีดื้อต่อการรักษา : เปลี่ยนไปใช้ยากดภูมิคุ้มกัน เช่น อะซาไธโอพรีน หรือไซโคลฟอสฟาไมด์ มีรายงานว่ายาชีวภาพ (อินฟลิซิแมบ ริทูซิแมบ ) ได้ผลเช่นกันกรณีที่มีการติดเชื้อร่วม : ให้สเตียรอยด์ ควบคู่กับการรักษาด้วยยาปฏิชีวนะ หากการอักเสบของ SINS ยังคงอยู่หลังจากควบคุมการติดเชื้อได้แล้ว จำเป็นต้องให้สเตียรอยด์ ทั่วร่างกาย 1) กรณีที่มีวัณโรคร่วม : เริ่มการรักษาวัณโรค (ไอโซไนอะซิด ไรแฟมพิซิน ไพราซินาไมด์ เอแทมบูทอล) Ruiz-Lozano และคณะรายงานว่าเนื้อตายของตาขาว ทุเลาลงหนึ่งเดือนหลังจากเริ่มการรักษาวัณโรคในกรณี SINS ร่วมกับวัณโรคที่เกิดขึ้น 12 ปีหลังผ่าตัดต้อเนื้อ 3)
ในรายงานของ Nakagawa และคณะ สำหรับ SINS หลังการผ่าตัดเสริมตาขาว การให้ methylprednisolone 30 มก./วัน ทางปาก ทำให้การอักเสบภายในตาลดลง และตาขาว ที่บางลงถูกปกคลุมด้วยเนื้อเยื่อเยื่อบุตา การมองเห็นที่แก้ไขแล้ว ดีขึ้นจาก 20/1000 เป็น 20/32 และคงที่ด้วยขนาดต่ำ (1 มก./วัน) เป็นเวลา 2 ปี 1)
หากตาขาว ละลายดำเนินไปแม้จะได้รับการรักษาทางยา การผ่าตัดก็เป็นข้อบ่งชี้
การปลูกถ่ายแผ่นปิดตาขาว : ตัดตาขาว ที่ตายออกและเสริมด้วยตาขาว ผู้บริจาค 2) การปลูกถ่ายกระจกตา แบบชั้นเพื่อโครงสร้างกระจกตา หรือกระจกตา ร่วมตาขาว แผ่นเยื่อบุตา /แผ่นแคปซูลเทนนอน : การปลูกถ่ายเยื่อหุ้มน้ำคร่ำหรือแผ่นเยื่อบุตา ก็เป็นทางเลือก
Q
จะเกิดอะไรขึ้นหากการรักษา SINS ล่าช้า?
A
ช่วงเวลาเริ่มต้นการรักษามีผลอย่างมากต่อพยากรณ์การมองเห็น ผู้ป่วยที่เริ่มสเตียรอยด์ ขนาดสูงภายใน 1 เดือนหลังจากเริ่มมีอาการ มีการมองเห็น ลดลงเฉลี่ย 1-3 แถวในแผนภูมิ Snellen ในขณะที่ผู้ป่วยที่เริ่มการรักษาหลังจาก 3 เดือนขึ้นไป มีการมองเห็น ลดลงถาวร 5 แถวขึ้นไป เพื่อหลีกเลี่ยงการทำลายโครงสร้างจากตาขาว โป่งหรือตาขาว ละลาย สิ่งสำคัญคือต้องเริ่มการรักษาด้วยสเตียรอยด์ ทั้งร่างกายทันทีหลังจากแยกแยะการติดเชื้อ
กลไกพื้นฐานของ SINS คือปฏิกิริยาภูมิไวเกินชนิดที่ 4 (ปฏิกิริยาภูมิไวเกินชนิดล่าช้า) ต่อแอนติเจนของเนื้อเยื่อ เช่น คอลลาเจนตาขาว ที่ถูกเปิดเผยจากการผ่าตัด การบาดเจ็บจากการผ่าตัดกระตุ้นให้เกิดการสะสมของอิมมูนคอมเพล็กซ์บนผนังหลอดเลือดตาขาว ทางพยาธิวิทยา มีการยืนยันการสะสมของ IgM และ IgG การเพิ่มขึ้นของการแสดงออกของ HLA-DR และการแทรกซึมของเซลล์ทีเฮลเปอร์
เชื่อว่า SINS ทำให้เกิดโรคภูมิต้านตนเองที่อยู่ใต้ระดับคลินิกที่มีอยู่ก่อน ในกรณีที่มีระยะแฝงหลายปีหรือมากกว่าระหว่างการผ่าตัดและการเริ่มมีอาการของ SINS มีความเป็นไปได้สูงที่การตอบสนองทางภูมิคุ้มกันที่ถูกกระตุ้นทั้งร่างกายจะแพร่กระจายไปยังดวงตาในภายหลัง ใน SINS หลังการผ่าตัดต้อกระจก พบโรคภูมิต้านตนเองทั้งร่างกาย (โดยเฉพาะโรคข้ออักเสบรูมาตอยด์) ในประมาณครึ่งหนึ่งของกรณี 3)
ไมโตมัยซิน C และรังสีเบตาทำให้เกิดความเสียหายของหลอดเลือดเฉพาะที่และภาวะขาดเลือด อย่างไรก็ตาม ตาขาว ปกติมีหลอดเลือดน้อยอยู่แล้ว ดังนั้นภาวะขาดเลือดเพียงอย่างเดียวไม่สามารถอธิบายกระบวนการเนื้อตายทั้งหมดได้ การสลายคอลลาเจนของตาขาว ด้วยเอนไซม์อันเนื่องมาจากการผ่าตัดและการทำลายเยื่อบุผิวถูกเสนอให้เป็นกลไกหลัก ในผู้ป่วยโรคเนื้อเยื่อเกี่ยวพัน จะมีภาวะหลอดเลือดอักเสบที่เกี่ยวข้องกับคอลลาเจนเนสซึ่งออกฤทธิ์ต่อหลอดเลือดของข่ายหลอดเลือดดำตาขาว ชั้นลึกร่วมด้วย
การติดเชื้อสามารถตีความได้ว่าเป็นสาเหตุโดยตรงของ SINS หรือเป็นภาวะแทรกซ้อนทุติยภูมิ ความเสียหายของหลอดเลือดหลังผ่าตัด การทำลายเนื้อเยื่อ และการสมานแผลที่ล่าช้าเป็นพื้นฐานของการติดเชื้อ 3) หลังการผ่าตัดเสริมตาขาว อัตราภาวะแทรกซ้อนจากการติดเชื้อสูงเป็นพิเศษถึง 97.2% 3) ในทางกลับกัน มีการเสนอว่าการติดเชื้ออาจขยายการตอบสนองทางภูมิคุ้มกันของ SINS
Matsuura และคณะรายงานผู้ป่วย SINS หนึ่งรายที่เกิดขึ้น 18 เดือนหลังการตัดต้อเนื้อ (ปลูกถ่ายเยื่อบุตา ด้วยตนเองร่วมกับไมโตมัยซิน C) ในรายนี้มีตาขาว อักเสบส่วนหน้าชนิดกระจายร่วมกับตาขาว อักเสบส่วนหลัง ซึ่งเป็นรายงานแรกของตาขาว อักเสบส่วนหลังหลังการผ่าตัดต้อเนื้อ พบสิ่งสะสมแบบแกรนูโลมาหลายจุดบนผิวม่านตา แต่ไม่พบการติดเชื้อและมะเร็ง และสรุปว่าเป็นการอักเสบภายในลูกตาจากกลไกทางภูมิคุ้มกัน 4)
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่ผู้เชี่ยวชาญทางการแพทย์ และไม่ใช่พื้นฐานสำหรับการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจทางคลินิกควรกระทำโดยแพทย์ผู้รักษาตามสภาพของผู้ป่วย
Nakagawa Y, Suzuki T, Suzuki Y. Surgically-Induced Necrotizing Scleritis After Scleral Buckling With Stenotrophomonas maltophilia Infection. Cureus. 2024;16(2):e53876.
Vatkar V, Bhavsar D, Agrawal T, et al. Necrotizing Scleritis Post Cataract Surgery: A Diagnostic Dilemma. Cureus. 2024;16(10):e70861.
Ruiz-Lozano RE, Rodriguez-Garcia A, Colorado-Zavala MF, Alvarez-Guzman C. Surgically induced scleral necrosis associated with concomitant tuberculosis infection: a diagnostic challenge. GMS Ophthalmol Cases. 2023;13:Doc04.
Matsuura K, Terasaka Y. Diffuse anterior and posterior scleritis with multiple iris granular deposits following pterygium excision. Rom J Ophthalmol. 2021;65(4):399-402.
Ruiz-Lozano RE, Rodriguez-Garcia A, et al. The clinical and pathogenic spectrum of surgically-induced scleral necrosis: A review. Surv Ophthalmol. 2021;66(4):594-611.
Akbari MR, et al. Multifocal Surgically Induced Necrotizing Scleritis Following Strabismus Surgery: A Case Report. Strabismus. 2016;24(3):101-5.
Amesur A, et al. Surgically induced necrotizing scleritis: clinical features and outcomes. Ocul Immunol Inflamm. 2021;29(1):137-143.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต