手术相关因素

术后坏死性巩膜炎
一目了然的要点
Section titled “一目了然的要点”1. 什么是术后坏死性巩膜炎
Section titled “1. 什么是术后坏死性巩膜炎”术后坏死性巩膜炎(surgically induced necrotizing scleritis: SINS)是眼科手术后手术切口附近巩膜组织发生炎症和坏死的罕见并发症。最常见于多次眼科手术后。本病的其他名称包括手术诱导的巩膜坏死和术后巩膜溶解。
发病率估计低于万分之一,也有报告低于十万分之一 2)。女性约占70%,平均年龄68.2岁 3)。从手术到SINS发病的平均时间为9个月,但据报道可从术后数天到最长51年。
在报告与SINS相关的眼科手术中,翼状胬肉手术最多,占63.4%。其次是白内障手术(17.5%)和巩膜扣带术(11.3%)3)。此外,斜视手术、小梁切除术、玻璃体切除术后也有报告。使用丝裂霉素C的手术也会增加风险。
发病率低于万分之一,也有估计低于十万分之一 2)。但由于SINS初期症状轻微,可能被漏诊,实际发病率可能更高。有指出翼状胬肉手术后的巩膜坏死可能未被正确诊断为SINS 4)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”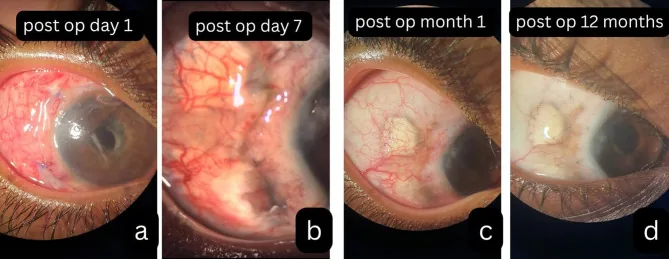
临床所见(医生检查确认的所见)
Section titled “临床所见(医生检查确认的所见)”- 手术创口邻近的巩膜坏死:手术部位邻近的巩膜组织炎症和坏死是特征性的。巩膜变薄,呈现“瓷白色”外观 3)。
- 葡萄膜透见和脱出:严重坏死时,可通过变薄的巩膜透见葡萄膜。可能发生穿孔。
- 合并坏死性角膜炎:炎症可能波及角膜,有时伴有周边角膜浸润 3)。
- 波及后部巩膜炎:罕见情况下炎症向后波及,引起后部巩膜炎。已有翼状胬肉术后弥漫性前部巩膜炎合并后部巩膜炎的病例报道 4)。
- 眼内炎症:前房内可能出现炎症细胞和角膜后沉着物 1)。
Nakagawa等人报道了一例巩膜扣带术后合并嗜麦芽窄食单胞菌感染的SINS病例。取出扣带后,巩膜变薄和眼内炎症进展,矫正视力从20/25降至20/1000,但开始口服类固醇后恢复至20/32 1)。
3. 原因和风险因素
Section titled “3. 原因和风险因素”SINS的确切病理生理学尚不清楚。手术导致变性或暴露的巩膜组织抗原引起的迟发型超敏反应(IV型过敏反应)被认为是主要机制。病理学研究显示结膜活检中有IgM和IgG沉积、HLA-DR表达增加以及辅助性T细胞的参与。
SINS与全身性自身免疫疾病之间存在强烈关联。SINS发病后的检查中常发现潜在的全身性疾病。白内障手术后SINS患者中约半数有全身性疾病史,其中类风湿关节炎最为常见3)。
全身因素
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”临床诊断
病史与检查:SINS是基于眼科手术史和手术切口附近存在坏死性巩膜炎的临床诊断。
排除感染:通过细菌培养、PCR检测和巩膜活检排除感染性原因2)。建议对结膜刮取物和房水进行PCR分析。
全身检查
自身免疫筛查:评估RF、ANA、ANCA(PR3-ANCA、MPO-ANCA)、CRP和HLA-B272)。
感染性疾病筛查:进行结核菌素试验、IGRA(干扰素γ释放试验)和胸部X光检查3)。在结核病流行地区,排除结核病尤为重要。
| 鉴别疾病 | 与SINS的区别 |
|---|---|
| 感染性巩膜炎 | 铜绿假单胞菌最常见。培养阳性。 |
| 自身免疫性坏死性巩膜炎 | 多为双眼性。无需手术史 |
感染性巩膜炎中,铜绿假单胞菌最常见,占感染性巩膜炎病例的85%。此外还可分离出金黄色葡萄球菌、肺炎链球菌。真菌性巩膜炎最为严重,因抗真菌药物渗透性差而难以控制。
自身免疫性坏死性巩膜炎与SINS临床表现相似,但多为双眼性,不一定有眼科手术史。若有多发性眼科手术史且手术部位发生巩膜炎,则优先考虑SINS诊断。
SINS也可能合并感染。据报道,巩膜扣带术后SINS中97.2%与感染有关3)。翼状胬肉术后SINS中71.4%也与感染相关3)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”在开始SINS治疗前,排除感染性病因极为重要。
- 一线治疗:大剂量口服泼尼松龙是急性SINS的标准治疗。有时可联合局部泼尼松龙滴眼。非甾体抗炎药不推荐作为SINS的一线治疗。
- 重症病例:进行甲泼尼龙静脉冲击疗法(1000 mg/日×3天)。
- 难治性病例:改用免疫抑制剂如硫唑嘌呤或环磷酰胺。也有生物制剂(英夫利西单抗、利妥昔单抗)有效的报道。
- 合并感染病例:在抗菌药物治疗的同时给予类固醇。即使感染得到控制,若SINS炎症持续,全身类固醇给药必不可少1)。
- 合并结核病例:开始抗结核治疗(异烟肼、利福平、吡嗪酰胺、乙胺丁醇)。Ruiz-Lozano等人报道一例翼状胬肉术后12年发生结核合并SINS的患者,在开始抗结核治疗1个月后巩膜坏死消退3)。
Nakagawa等人的报告显示,巩膜扣带术后SINS患者口服甲基泼尼松龙30 mg/天,眼内炎症消退,变薄的巩膜被结膜组织覆盖。矫正视力从20/1000改善至20/32,并以低剂量(1 mg/天)稳定维持2年1)。
如果药物治疗后巩膜融解仍进展,则需进行手术干预。
- 巩膜补片移植:切除坏死巩膜,用供体巩膜加固2)。
- 结构性板层角膜移植术:穿孔病例中切除坏死组织,用角膜或角巩膜补片重建。
- 结膜瓣/Tenon囊瓣:羊膜移植或结膜瓣移植也是可选方案。
治疗开始的时机对视力预后影响很大。据报道,发病1个月内开始大剂量类固醇治疗的患者,Snellen视力表平均仅下降1~3行;而3个月后开始治疗的患者则出现5行以上的永久性视力下降。为避免巩膜葡萄肿或巩膜融解导致的结构破坏,排除感染后应尽快开始全身类固醇治疗。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”迟发型超敏反应与免疫复合物
Section titled “迟发型超敏反应与免疫复合物”SINS的根本机制被认为是针对手术暴露的巩膜胶原等组织抗原的IV型超敏反应(迟发型超敏反应)。手术创伤触发免疫复合物沉积于巩膜血管壁。病理学上已证实IgM和IgG沉积、HLA-DR表达增加以及T辅助细胞浸润。
潜在自身免疫的显现
Section titled “潜在自身免疫的显现”SINS被认为会使既有的亚临床自身免疫疾病显现。在手术至SINS发病潜伏期达数年以上的病例中,全身激发的免疫反应很可能后来波及眼部。白内障术后SINS患者中约半数发现全身性自身免疫疾病(尤其是类风湿关节炎)3)。
丝裂霉素C和β射线照射可引起局部血管损伤和缺血。然而,正常巩膜本身血管稀少,仅凭缺血无法解释坏死的全过程。手术操作和上皮破坏导致的巩膜胶原酶解被认为是主要机制。在结缔组织疾病患者中,还涉及作用于深层巩膜上静脉丛血管的胶原酶相关性血管炎。
与感染的关系
Section titled “与感染的关系”感染既可被视为SINS的直接原因,也可被视为继发性并发症。术后血管损伤、组织破坏和伤口愈合延迟为感染创造了条件3)。巩膜扣带术后感染率尤其高,达97.2%3)。另一方面,也有研究表明感染可能放大SINS的免疫反应。
Matsuura等人报告了一例翼状胬肉切除术(结膜自体移植联合丝裂霉素C)后18个月发生SINS的病例。该病例除弥漫性前巩膜炎外,还合并后巩膜炎,这是翼状胬肉术后后巩膜炎的首例报告。虹膜表面可见大量肉芽肿性沉积物,但排除了感染和恶性肿瘤,结论为免疫机制引起的眼内炎症4)。
7. 参考文献
Section titled “7. 参考文献”- Nakagawa Y, Suzuki T, Suzuki Y. Surgically-Induced Necrotizing Scleritis After Scleral Buckling With Stenotrophomonas maltophilia Infection. Cureus. 2024;16(2):e53876.
- Vatkar V, Bhavsar D, Agrawal T, et al. Necrotizing Scleritis Post Cataract Surgery: A Diagnostic Dilemma. Cureus. 2024;16(10):e70861.
- Ruiz-Lozano RE, Rodriguez-Garcia A, Colorado-Zavala MF, Alvarez-Guzman C. Surgically induced scleral necrosis associated with concomitant tuberculosis infection: a diagnostic challenge. GMS Ophthalmol Cases. 2023;13:Doc04.
- Matsuura K, Terasaka Y. Diffuse anterior and posterior scleritis with multiple iris granular deposits following pterygium excision. Rom J Ophthalmol. 2021;65(4):399-402.
- Ruiz-Lozano RE, Rodriguez-Garcia A, et al. The clinical and pathogenic spectrum of surgically-induced scleral necrosis: A review. Surv Ophthalmol. 2021;66(4):594-611.
- Akbari MR, et al. Multifocal Surgically Induced Necrotizing Scleritis Following Strabismus Surgery: A Case Report. Strabismus. 2016;24(3):101-5.
- Amesur A, et al. Surgically induced necrotizing scleritis: clinical features and outcomes. Ocul Immunol Inflamm. 2021;29(1):137-143.
