视神经炎

视神经脊髓炎谱系疾病(NMOSD)
一目了然的要点
Section titled “一目了然的要点”1. 什么是视神经脊髓炎谱系疾病(NMOSD)?
Section titled “1. 什么是视神经脊髓炎谱系疾病(NMOSD)?”视神经脊髓炎谱系疾病(NMOSD)是一种累及中枢神经系统的炎症性、抗体介导的自身免疫性疾病。以前称为“德维克病”,长期被视为多发性硬化(MS)的亚型。然而,2004年发现针对水通道蛋白4(AQP4)的自身抗体(AQP4-IgG)后,它被确立为独立的疾病实体。
历史背景:1870年,Sir Thomas Clifford Allbutt首次描述了脊髓炎与视神经病变的关联。后续研究认识到这是一种不同于多发性硬化的疾病,现在被统称为“NMOSD”。
流行病学如下:
- 发病率:AQP4阳性NMOSD的估计年发病率为每百万人0.4~7.3例1)
- 性别差异:男女比例约为1:9,女性显著居多
- 发病年龄:主要好发于中年(40~60岁)。在日本,高峰在30多岁后期至40多岁早期
- 种族:在非洲裔和亚洲裔人群中更常见1)
- 与妊娠的关系:约20-47%的女性在妊娠期间或分娩/流产后一年内首次发病。
2. 主要症状和临床发现
Section titled “2. 主要症状和临床发现”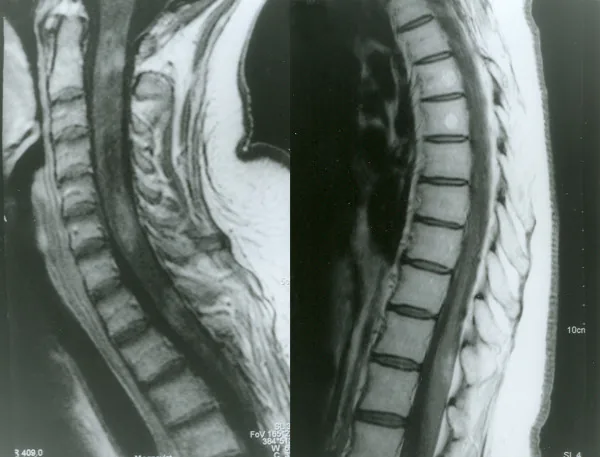
NMOSD的症状因受累部位而异。
- 急剧视力下降:主要症状之一。特征是对类固醇治疗抵抗。
- 眼痛:伴随视神经炎,约半数病例出现。
- 色觉异常:典型表现为红色饱和度下降。
- 视野缺损:不仅限于中心暗点,还可出现水平偏盲、双颞侧偏盲、同向偏盲。这是因为病变累及视交叉和视束。
- 感觉障碍和截瘫:脊髓炎引起的运动和感觉障碍
- 膀胱直肠功能障碍:脊髓炎相关的自主神经功能障碍
- 顽固性呃逆和恶心呕吐:最后区病变的特征性症状
- 眼球运动障碍:由脑干病变引起
- 嗜睡症(发作性睡病样):由间脑/下丘脑病变引起
发病初期可能出现流感样症状(发热、肌肉疼痛、头痛)。
脊髓炎
最后区综合征
3. 病因与风险因素
Section titled “3. 病因与风险因素”NMOSD的确切病因尚未完全阐明。一般认为其根本原因是自身免疫耐受的丧失。
主要风险因素如下:
- 女性:男女比例约为1:9,女性占绝对优势
- 种族:亚洲人和非洲人发病风险较高
- 合并自身免疫性疾病:系统性红斑狼疮(SLE)、干燥综合征、重症肌无力等
- 10–30%的NMOSD患者合并干燥综合征。儿童病例也有报道5)
- 与重症肌无力的合并率为2–3%1)
- 恶性肿瘤(副肿瘤性NMOSD):估计3–5%的NMOSD为副肿瘤性2)3)
- 已报道的包括乳腺癌、肺癌和卵巢畸胎瘤等3)
- 有假说认为肿瘤内AQP4表达可诱发自身免疫反应2)
- 畸胎瘤相关NMOSD多见于年轻女性(平均年龄32.7岁)2)
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”诊断标准(2015年国际共识)
Section titled “诊断标准(2015年国际共识)”AQP4-IgG阳性NMOSD的诊断标准需满足以下三项:
- 至少一项核心临床特征
- AQP4-IgG阳性(使用最佳检测方法)
- 排除其他诊断
AQP4-IgG阴性或未检测的NMOSD诊断标准需满足以下四项:
- 至少两个核心临床特征(其中之一必须是视神经炎、LETM或最后区综合征)
- 空间多发性
- 满足附加MRI要求
- 排除其他诊断
**主要临床特征(6项)**如下:
- 视神经炎
- 急性脊髓炎
- 最后区综合征(顽固性呃逆、恶心呕吐)
- 急性脑干综合征
- 症状性发作性睡病/急性间脑综合征
- 症状性大脑综合征
下表显示了主要抗体检测方法的比较。
| 检测方法 | 灵敏度 | 特异度 | 备注 |
|---|---|---|---|
| CBA(细胞基检测) | 69.7~100% | 85.8~100% | 推荐方法 |
| ELISA法 | 略逊于CBA | 略逊于CBA | 日本医保覆盖 |
- AQP4-IgG:NMOSD疾病特异性。建议在急性发作时和免疫抑制治疗开始前检测1)
- CBA(细胞基础检测):目前推荐的检测方法。ELISA的假阳性率是CBA的5倍1)
- MOG-IgG:约30%的AQP4-IgG阴性NMOSD患者呈阳性1)
- CSF寡克隆带(OCB):NMOSD中为10–20%(MS中为88%)。阴性提示NMOSD1)
- CSF白细胞计数:>50/μL、中性粒细胞或嗜酸性粒细胞的存在有助于区分NMOSD与MS
影像诊断(MRI)
Section titled “影像诊断(MRI)”- 脊髓MRI:LETM最具特征性。中央灰质为主。伴有脊髓肿胀、T1低信号和Gd增强。约85%的AQP4+ NMOSD在急性脊髓炎时表现为LETM 1)
- 视神经MRI:必须使用脂肪抑制序列。双侧、长节段炎症(≥50%)为特征。后部及视交叉受累是AQP4+ NMOSD的特征 1)
- 脑MRI:可见最后区病变、第四脑室周围脑干病变、下丘脑/第三脑室周围病变及广泛白质病变
- NMOSD的特征:与MS不同,无症状的新发T2病变罕见(3–13%)。通常无需监测MRI 1)
- 多发性硬化(MS)
- MOG抗体相关疾病(MOGAD)
- 急性播散性脑脊髓炎(ADEM)
- 系统性红斑狼疮
- 神经白塞病
- 在老年患者中,与缺血性视神经病变、颈椎病性脊髓病、脊髓梗死和原发性中枢神经系统淋巴瘤的鉴别很重要
5. 标准治疗方法
Section titled “5. 标准治疗方法”首选:类固醇冲击疗法
- 甲泼尼龙1000mg/日静脉滴注,连续3天
- 若视力改善不明显,间隔3-4天后考虑再行一个疗程。
- NMOSD的视神经炎对类固醇耐药性高,若反应不充分,应尽早考虑下一步治疗。
二线治疗:血浆置换疗法
在类固醇冲击治疗无效时实施。以下方法可供选择。
- 单纯血浆置换(PE):效果最强,但对身体的损伤也最大。
- 双重膜滤过血浆置换(DFPP)
- 免疫吸附疗法(IA):可选择性地清除抗体。
效果顺序为单纯血浆交换 > 双重膜滤过 > 免疫吸附。一个疗程进行5~6次,治疗后需住院管理直至体内IgG水平恢复。对于“视神经炎”,可能不在保险适用范围内,需向患者说明。
复发预防(维持治疗)
Section titled “复发预防(维持治疗)”在AQP4+ NMOSD中,首次发作后应尽早开始维持治疗1)。在日本,血浆交换后通常转为泼尼松龙510mg/日联合硫唑嘌呤50100mg/日。
证据水平高的生物制剂如下:
补体抑制剂
- 依库珠单抗:900mg静脉注射,每周1次×4次,然后每2周1次1200mg维持治疗1)
- 拉武利珠单抗:基于体重的负荷剂量(2,400–3,000 mg)→ 从第15天起每8周给予3,000–3,600 mg1)
B细胞清除疗法
- 利妥昔单抗:375mg/m² 静脉注射,每周1次,共4次;或1000mg×2次(间隔2周)→ 之后每6个月给予1000mg×2次1)
- 伊奈利珠单抗:300mg 静脉注射,每15天2次→每6个月一次1)
IL-6受体抑制剂
- 萨特利珠单抗:120mg 皮下注射,每4周一次1)
血浆置换疗法是下一个选择。可选择单纯血浆置换、双重膜滤过血浆置换或免疫吸附。单纯血浆置换被认为效果最好,但对身体负担也较大。一个疗程进行5-6次,治疗后需要住院管理。
6. 病理生理学及详细发病机制
Section titled “6. 病理生理学及详细发病机制”NMOSD本质上是一种星形细胞病。发病机制如下。
抗体产生与血脑屏障(BBB)通过
在外周,B细胞分化为分泌AQP4-IgG的浆母细胞。IL-6促进这种分化并增加BBB通透性。最后区缺乏BBB,可能成为AQP4-IgG进入CNS的途径。
星形细胞损伤的级联反应
AQP4-IgG与星形细胞足突上高表达的AQP4水通道结合,通过以下途径导致星形细胞损伤。
- 补体经典途径激活:AQP4-IgG的Fc部分激活补体,形成膜攻击复合物(MAC),直接损伤星形胶质细胞。
- ADCC(抗体依赖性细胞毒性):NK细胞和中性粒细胞通过Fcγ受体损伤星形胶质细胞。
- C5a过敏毒素释放:招募粒细胞(中性粒细胞、嗜酸性粒细胞),引起继发性轴突损伤和脱髓鞘1)。
与MS的病理差异
MS以CD8+ T细胞为核心,以白质脱髓鞘为主;而NMOSD中CD4+ T细胞参与更多,形成累及灰质和白质的坏死性病变。
分布原因
AQP4通道在视神经、最后区和脊髓中分布丰富,这些区域成为选择性靶点。
生物标志物
- 血清GFAP:反映星形胶质细胞损伤,发作时升高
- 血清神经丝轻链(NfL):反映轴突损伤,与发作严重程度相关1)
涉及的细胞因子包括IL-6、IL-10、IL-17a、G-CSF、TNF-α和BAFF/APRIL。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”副肿瘤性NMOSD的机制阐明与肿瘤筛查
Section titled “副肿瘤性NMOSD的机制阐明与肿瘤筛查”估计3-5%的NMOSD为副肿瘤性。与卵巢畸胎瘤相关的病例尤其得到了详细研究。
Ikeguchi等人(2021年)对6例卵巢畸胎瘤相关AQP4+ NMOSD病例进行了综述2)。所有病例均为女性,平均发病年龄32.7岁(15-50岁)。6例中83%(5/6)出现恶心和呕吐,83%脑脊液寡克隆区带阳性,83%有背侧脑干病变。病理分析显示,肿瘤内GFAP阳性神经组织中有AQP4免疫反应性和淋巴细胞浸润,提示肿瘤内AQP4抗原呈递触发自身免疫反应的机制。肿瘤切除后,60%(3/5)的病例AQP4-IgG转为阴性。
Ding等人(2021)对43例副肿瘤性NMOSD进行了综述3)。88.4%为女性,乳腺癌和肺癌是最常见的肿瘤类型。尤其强调50岁及以上NMOSD患者进行肿瘤筛查的重要性。
即使对于年轻患者,也建议进行包括畸胎瘤在内的肿瘤筛查。
难治性病例的免疫吸附疗法
Section titled “难治性病例的免疫吸附疗法”对于对类固醇、血浆置换和利妥昔单抗等治疗无效的难治性NMOSD,已有报道显示Protein-A免疫吸附疗法(IA)的有效性。
Fan等人(2024)对一名35岁合并干燥综合征且对类固醇冲击和IVIG治疗无效的难治性NMOSD女性患者实施了3次Protein-A免疫吸附疗法4)。一周内,视力障碍、截瘫和本体感觉障碍显著改善,并确认AQP4-IgG、IgA、IgG和IgM迅速下降。4年随访期间未见复发或进展。
合并自身免疫性疾病病例的特征
Section titled “合并自身免疫性疾病病例的特征”NMOSD合并各种自身免疫性疾病的实际情况正逐渐明确。
Zhu等人(2025)报告了一例11岁发病的14岁女性NMOSD病例5)。该患者AQP4-IgG阳性,病程中确诊合并原发性干燥综合征。通过甲泼尼龙、IVIG、霉酚酸酯(MMF)转换为他克莫司维持缓解。虽然成人NMOSD病例中20-30%合并自身免疫性疾病,但该病例表明儿童患者也可出现合并症5)。
8. 参考文献
Section titled “8. 参考文献”- Cacciaguerra L, Flanagan EP. Updates in NMOSD and MOGAD Diagnosis and Treatment. Neurol Clin. 2024;42(1):77-114.
- Ikeguchi R, Shimizu Y, Shimomura A, et al. Paraneoplastic AQP4-IgG-Seropositive Neuromyelitis Optica Spectrum Disorder Associated With Teratoma: A Case Report and Literature Review. Neurol Neuroimmunol Neuroinflamm. 2021;8(5):e1045.
- Ding M, Lang Y, Cui L. AQP4-IgG positive paraneoplastic NMOSD: A case report and review. Brain Behav. 2021;11(9):e2282.
- Fan W, Chen X, Xiao P, et al. Protein-A immunoadsorption combined with immunosuppressive treatment in refractory primary Sjögren’s syndrome coexisting with NMOSD: a case report and literature review. Front Immunol. 2024;15:1429405.
- Zhu G-q, Hu R-x, Peng Y, et al. A Chinese girl with neuromyelitis optica spectrum disorder coexisting with primary Sjogren’s syndrome: a case report and literature review. Front Immunol. 2025;16:1559825.
