CI DP เป็นโรคปลอกประสาทอักเสบเรื้อรังที่เกิดจากภูมิคุ้มกัน โดยมีความชุก 0.8–8.9 ต่อ 100,000 คนการแพร่กระจายไปยังเส้นประสาทสมองเกิดขึ้นประมาณ 15% ของผู้ป่วย โดยพบอัมพาตกล้ามเนื้อตาใน 3–8% ของผู้ป่วย
ลักษณะทางคลินิกทางประสาทจักษุวิทยาที่รายงาน ได้แก่ กล้ามเนื้อตาอัมพาต (ophthalmoplegia), ภาวะหัวประสาทตาบวม (papilledema), โรคเส้นประสาทตา (optic neuropathy), ภาวะตาโปน (proptosis) และความผิดปกติของรูม่านตา (pupillary abnormality)
การวินิจฉัยทำได้โดยการรวมผลการตรวจทางคลินิก การตรวจทางไฟฟ้าสรีรวิทยา การตรวจน้ำไขสันหลัง และการถ่ายภาพทางระบบประสาท
การรักษาทางเลือกแรกคือคอร์ติโคสเตียรอยด์ IVIg และพลาสมาฟีเรซิส และจำเป็นต้องร่วมมือกับแพทย์ระบบประสาท
ภาวะ papilledema ที่ดื้อต่อการรักษาอาจต้องได้รับการรักษาลดความดันในกะโหลกศีรษะหรือการผ่าตัดเปิดปลอกประสาทตา
การเริ่มการรักษาทั้งร่างกายที่เหมาะสมตั้งแต่เนิ่นๆ สามารถช่วยให้ภาวะแทรกซ้อนทางจักษุประสาทดีขึ้นได้
โรคปลอกประสาทอักเสบเรื้อรังที่ทำลายเยื่อไมอีลิน (CI DP) เป็นโรคที่เยื่อไมอีลินของเส้นประสาทส่วนปลายถูกทำลายโดยกลไกทางภูมิคุ้มกัน ความชุกอยู่ระหว่าง 0.8 ถึง 8.9 ต่อ 100,000 คน เกิดได้ทุกช่วงอายุ แต่พบในผู้ชายบ่อยกว่าเล็กน้อย ในญี่ปุ่น (จังหวัดทตโตริ) มีรายงานความชุก 0.8 ต่อ 100,000 คน
CI DP โดยพื้นฐานแล้วเป็นโรคปลายประสาทอักเสบหลายเส้นที่มีอาการหลักคือกล้ามเนื้ออ่อนแรงและความผิดปกติทางประสาทสัมผัสที่แขนขา แต่อาจลุกลามไปถึงเส้นประสาทสมองได้ พบการมีส่วนร่วมของเส้นประสาทสมองในประมาณ 15% ของผู้ป่วย 1) และในจำนวนนี้ อาการที่เกี่ยวข้องกับดวงตาถือว่ามีความสำคัญเป็นพิเศษในฐานะภาพทางคลินิกทางประสาทจักษุวิทยา
หากจักษุแพทย์มองข้ามภาวะแทรกซ้อนทางประสาทจักษุวิทยาของ CI DP การเริ่มต้นการรักษาทั่วร่างกายที่เหมาะสมอาจล่าช้า ซึ่งอาจนำไปสู่ความบกพร่องทางการมองเห็น ที่ไม่สามารถกลับคืนได้ ดังนั้น การเข้าใจลักษณะของภาวะแทรกซ้อนทางจักษุวิทยาใน CI DP อย่างแม่นยำจึงมีความสำคัญอย่างยิ่งทางคลินิก
Q
โรค CIDP คืออะไร?
A
CI DP ย่อมาจากโรคปลอกประสาทอักเสบเรื้อรังที่ทำลายเยื่อไมอีลิน ซึ่งเป็นโรคที่เยื่อไมอีลินของเส้นประสาทส่วนปลายถูกทำลายโดยกลไกภูมิต้านตนเอง อาการหลัก ได้แก่ กล้ามเนื้ออ่อนแรง ความผิดปกติทางประสาทสัมผัส และการสูญเสียรีเฟล็กซ์เอ็นกล้ามเนื้อที่แขนขา และได้รับการวินิจฉัยเมื่ออาการนานกว่า 2 เดือนหรือกำเริบซ้ำ 3 ครั้งขึ้นไป ในประมาณ 15% ของผู้ป่วย เส้นประสาทสมองก็ได้รับผลกระทบเช่นกัน ทำให้เกิดภาวะแทรกซ้อนทางประสาทจักษุวิทยา เช่น กล้ามเนื้อตาอัมพาต (ophthalmoplegia) ภาวะปุ่มประสาทตาบวม (papilledema) และโรคเส้นประสาทตา (optic neuropathy)
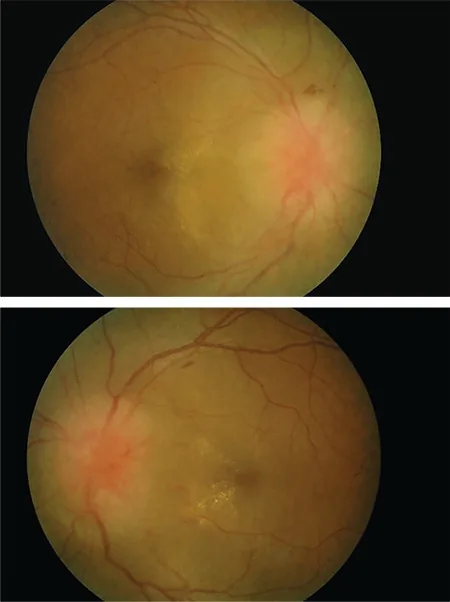
ภาพประกอบ CIDP Mas Edi Putriku Intan Ab Kahar, Julieana Muhammed, Wan Hazabbah Wan Hitam et al. Bartonella henselae Neuroretinitis: A Rare Coinfection in POE
MS Syndrome. Turkish Journal of Ophthalmology. 2020 Dec 29; 50(6):371. Figure 1. PM
CI D: PMC7802104. License: CC BY.
ภาพประกอบของโรคปลอกประสาทอักเสบเรื้อรัง (
CI DP) แสดงเส้นประสาทที่ได้รับผลกระทบ
อาการหลักที่ผู้ป่วยบ่นว่าเป็นภาวะแทรกซ้อนทางจักษุประสาทของ CI DP มีดังนี้:
ภาพซ้อน (เห็นภาพซ้อน ) เป็นอาการทางตาที่พบบ่อยที่สุด เกิดจากความผิดปกติของกล้ามเนื้อนอกตาหรือเส้นประสาทที่เลี้ยงกล้ามเนื้อเหล่านั้น หนังตาตก เกิดจากความผิดปกติของเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve) และอาจเกิดก่อนหรือร่วมกับภาพซ้อน การมองเห็น ลดลงหรือข้อบกพร่องของลานสายตาเกิดขึ้นในโรคเส้นประสาทตา หรือภาวะ papilledema รุนแรง หากปล่อยไว้โดยไม่รักษาอาจนำไปสู่ความบกพร่องทางการมองเห็น ถาวร ตาโปนอาจเกิดจากภาวะเบียดเบียนพื้นที่ในเบ้าตา จากการโตของเส้นประสาทหรือการอักเสบ พบได้น้อยแต่มีรายงาน
ลักษณะทางคลินิกประสาทจักษุวิทยาของ CI DP แบ่งออกเป็น 5 ประเภทหลัก
กล้ามเนื้อตาอัมพาต
ความถี่ : พบใน 3-8% ของผู้ป่วย CI DP เป็นภาวะแทรกซ้อนทางตาที่พบบ่อยที่สุด1)
เส้นประสาทที่ถูกกระทบ : เส้นประสาทแอบดูเซนส์ (คู่ที่ VI) พบบ่อยที่สุด เส้นประสาทกล้ามเนื้อตา (คู่ที่ III) ก็เกี่ยวข้องด้วย
ลักษณะ : อาจเกิดขึ้นทั้งสองข้าง พบได้บ่อยในผู้ที่มีแอนติบอดี IgM ต่อซัลฟาไทด์เป็นบวก
การพยากรณ์โรค : สามารถคาดหวังการฟื้นตัวได้ด้วยการรักษาด้วยภูมิคุ้มกันที่เหมาะสม
ภาวะบวมของจานประสาทตา
ความถี่ : ภาวะบวมของจานประสาทตา ที่เกิดร่วมกับ CI DP เป็นภาวะแทรกซ้อนที่พบได้น้อยแต่รุนแรง
กลไก : ความดันในกะโหลกศีรษะสูง (การดูดซึมผิดปกติเนื่องจากโปรตีนในน้ำไขสันหลังสูง) หรือโรคเส้นประสาทตา โดยตรง
ลักษณะ : ต้องแยกจาก POEMS ซึ่งภาวะบวมของจานประสาทตา เป็นเกณฑ์ย่อยในการวินิจฉัย
การรักษา : นอกจากการรักษาโรคพื้นฐานแล้ว อาจต้องใช้ยา acetazolamide หรือการผ่าตัดเปิดปลอกหุ้มเส้นประสาทตา
โรคเส้นประสาทตา
ลักษณะ : โรคเส้นประสาทตา ใน CI DP อาจเกิดจากกลไกการทำลายปลอกไมอีลินหรือกลไกการขาดเลือด
อาการ : การมองเห็น ลดลง, ความบกพร่องของลานสายตา , ความผิดปกติของการมองเห็นสี , รูม่านตา ผิดปกติแบบสัมพัทธ์ (RAPD )
การวินิจฉัยแยกโรค : ต้องแยกจากโรคประสาทตาอักเสบ , POEMS และโรคเส้นประสาทจากเบาหวาน
การรักษา : การรักษาด้วยภูมิคุ้มกัน (สเตียรอยด์ , IVIg ) มักได้ผล
ตาโปนและความผิดปกติของรูม่านตา
ตาโปน : เนื่องจากเส้นประสาทในเบ้าตา โตหรือมีการแทรกซึมของการอักเสบ ภาวะแทรกซ้อนที่พบได้น้อย
ความผิดปกติของรูม่านตา รูม่านตา ที่เกี่ยวข้องกับความผิดปกติของเส้นประสาทกล้ามเนื้อตา และความผิดปกติของรูม่านตา จากความผิดปกติของระบบประสาทอัตโนมัติ
ความผิดปกติของระบบประสาทอัตโนมัติ : CI DP อาจมีความผิดปกติของระบบประสาทอัตโนมัติร่วมด้วย และมีบางกรณีที่แสดงลักษณะคล้ายรูม่านตา Adie
ความสำคัญในการวินิจฉัย : การตรวจ MRI วงโคจรมีประโยชน์ในการแยกสาเหตุของตาโปน
Q
ความถี่ของการเกิดอัมพาตของกล้ามเนื้อตาใน CIDP เป็นเท่าใด?
A
รายงานความถี่ของกล้ามเนื้อตาอัมพาตใน CI DP อยู่ที่ 3-8% 1) ในบรรดาความผิดปกติของเส้นประสาทสมองโดยรวม (ประมาณ 15%) กล้ามเนื้อตาอัมพาตเป็นภาวะแทรกซ้อนหลัก โดยเฉพาะเส้นประสาทแอบดูเซนส์ (เส้นประสาทสมองคู่ที่ VI) ที่มักถูกกระทบง่ายทำให้เกิดภาพซ้อน ผู้ป่วยที่มีแอนติบอดี IgM ต่อซัลฟาไทด์เป็นบวกมีแนวโน้มที่จะเกิดกล้ามเนื้อตาอัมพาตร่วมด้วย และสามารถคาดหวังการฟื้นตัวได้หากเริ่มการรักษาด้วยภูมิคุ้มกันบำบัดตั้งแต่เนิ่นๆ
กลไกการเกิด CI DP คือการทำลายปลอกไมอีลินจากภูมิต้านตนเอง ซึ่งเกี่ยวข้องกับกลไกที่อาศัยทีเซลล์และแอนติบอดี ปฏิกิริยาภูมิต้านตนเองต่อโปรตีนไมอีลิน (P0, P2, PMP22) เป็นพื้นฐานทางพยาธิวิทยา
ปัจจัยต่อไปนี้อาจเกี่ยวข้องกับการเกิด CI DP และการแย่ลงของภาวะแทรกซ้อนทางประสาทจักษุวิทยา
โรคพื้นเดิม : เบาหวาน เนื้องอกมะเร็ง การติดเชื้อเอชไอวี ไวรัสตับอักเสบ (บีและซี) โรคต่อมไทรอยด์ โรคลำไส้อักเสบ
ภูมิหลังทางพันธุกรรม : มีข้อเสนอแนะว่าสัมพันธ์กับ HLA บางชนิด แต่ยังไม่ได้รับการยืนยัน
ประวัติการได้รับวัคซีน : มีรายงานผู้ป่วย CI DP หลังได้รับวัคซีนโควิด-19 (วัคซีน mRNA วัคซีนพาหะไวรัส วัคซีนเชื้อตาย)2, 3) อย่างไรก็ตาม ยังไม่มีการพิสูจน์ความสัมพันธ์เชิงสาเหตุ และอาจเป็นเหตุบังเอิญ
โปรไฟล์แอนติบอดี : การตรวจพบแอนติบอดีต่อโรคเส้นประสาท (เช่น anti-NF1 55, anti-CNTN1, anti-CASP R1) หรือแอนติบอดี IgM ต่อซัลฟาไทด์ที่ให้ผลบวกสัมพันธ์กับลักษณะทางคลินิกที่เฉพาะเจาะจง (เช่น กล้ามเนื้อตาอัมพาต, ความผิดปกติของเซลล์แกรนูล) 1) .
การวินิจฉัย CI DP อาศัยเกณฑ์ EAN/PNS ปี 2021 ซึ่งรวมผลการตรวจทางคลินิก ไฟฟ้าสรีรวิทยา ห้องปฏิบัติการ และภาพถ่ายระบบประสาท 4) ความไวของเกณฑ์ปี 2021 อยู่ที่ 74–83% ความจำเพาะ 94–98% และหมวดหมู่การวินิจฉัยถูกทำให้ง่ายขึ้นเมื่อเทียบกับเกณฑ์ปี 2010 4) .
หลังจากยืนยันการวินิจฉัย CI DP หรือก่อนการยืนยันหากมีอาการทางประสาทจักษุวิทยาเกิดขึ้น การตรวจต่อไปนี้มีความสำคัญ
การตรวจ วัตถุประสงค์ ผลการตรวจ การตรวจน้ำไขสันหลัง ยืนยันการเพิ่มขึ้นของโปรตีน โปรตีนสูงขึ้น (จำนวนเซลล์ปกติเป็นแบบฉบับ); ในกรณี Bahramy 2024 โปรตีน 210 มก./ดล.2) การตรวจการนำกระแสประสาท หลักฐานทางไฟฟ้าสรีรวิทยาของการทำลายปลอกไมอีลิน ความเร็วการนำกระแสลดลง, การบล็อกการนำกระแส, การยืดระยะเวลาแฝงส่วนปลาย อัลตราซาวนด์ประสาทและ MRI ยืนยันการโตของเส้นประสาท การโตของคอและ brachial plexus เกือบจำเพาะต่อ CI DP4) MRI วงโคจร ประเมินตาโปนและการโตของเส้นประสาท ประเมินการเปลี่ยนแปลงของเส้นประสาทตา และกล้ามเนื้อนอกลูกตา การตรวจอวัยวะภายในลูกตาและการตรวจด้วยเครื่องเอกซเรย์เชื่อมโยงแสง (OCT ) การประเมินภาวะหัวประสาทตาบวมและฝ่อของเส้นประสาทตา ยืนยันการนูนของหัวประสาทตาและการบางลงของชั้นใยประสาทจอตา การตรวจเลือด การตรวจหาแอนติบอดีและโรคพื้นเดิม แอนติบอดีต่อโรคเส้นประสาทตา เสื่อม, แอนติบอดีต่อซัลฟาไทด์, น้ำตาลในเลือด, สารบ่งชี้มะเร็ง
มีโรคหลายชนิดที่แสดงอาการทางประสาทจักษุวิทยานอกเหนือจาก CI DP และการแยกโรคจากโรคต่อไปนี้มีความสำคัญเป็นพิเศษ
กลุ่มอาการ POEMS : มีลักษณะเด่นคือ papilledema, ปลายประสาทอักเสบหลายเส้น, อวัยวะโต, ความผิดปกติของต่อมไร้ท่อ และ M protein papilledema เป็นส่วนหนึ่งของเกณฑ์รองในการวินิจฉัย POEMS 5) เนื่องจากมีผลตรวจทางไฟฟ้าสรีรวิทยาคล้าย CI DP จึงมักได้รับการวินิจฉัยผิด
กลุ่มอาการ Guillain-Barré (GBS) : หากอาการเป็นแบบ monophasic และหายเป็นปกติภายใน 8 สัปดาห์หลังจากเริ่มมีอาการ จะจัดเป็น GBS และแยกจาก CI DP หากอาการนานเกิน 8 สัปดาห์หรือมีอาการกำเริบ 3 ครั้งขึ้นไป จะถือว่าเป็น CI DP 3)
โรคกล้ามเนื้ออ่อนแรงชนิด MG : อัมพาตของกล้ามเนื้อตาและหนังตาตก สามารถเกิดได้ทั้งใน CI DP และ MG แต่ MG เป็นโรคของรอยต่อประสาทและกล้ามเนื้อ และไม่มีลักษณะการทำลายปลอกไมอีลินของ CI DP หรือโปรตีนในน้ำไขสันหลังสูง
โรคอักเสบในเบ้าตา และโรคตาจากต่อมไทรอยด์ : การตรวจ MRI เบ้าตา มีประโยชน์ในการแยกสาเหตุของตาโปน
Q
การถ่ายภาพระบบประสาทมีบทบาทอย่างไรในการวินิจฉัย CIDP?
A
ในเกณฑ์การวินิจฉัย EAN/PNS ปี 2021 การตรวจอัลตราซาวนด์เส้นประสาทและการตรวจ MRI ถูกระบุเป็นเกณฑ์การวินิจฉัยเสริมสำหรับผู้ป่วยที่ไม่เข้าเกณฑ์ทางสรีรวิทยาไฟฟ้า 4) การขยายขนาดของเส้นประสาทส่วนปลายอย่างชัดเจนมีความจำเพาะสูงต่อ CI DP และ CMT ชนิดที่ 1 และหากยืนยันพบจะช่วยเพิ่มความไว การตรวจ MRI เบ้าตา ช่วยประเมินการขยายขนาดหรือการแทรกซึมของเส้นประสาทตา และเส้นประสาทภายในเบ้าตา ซึ่งมีประโยชน์ในการวินิจฉัยแยกโรคตาโปน
หลักการพื้นฐานในการรักษาภาวะแทรกซ้อนทางจักษุประสาทของ CI DP คือการควบคุมโรคพื้นเดิมด้วยการรักษาด้วยภูมิคุ้มกันทั่วร่างกาย การรักษาดำเนินการโดยความร่วมมืออย่างใกล้ชิดระหว่างแพทย์ระบบประสาทและจักษุแพทย์
การรักษาทางเลือกแรก ประกอบด้วยสามทางเลือกที่ได้รับการยอมรับดังต่อไปนี้
คอร์ติโคสเตียรอยด์ เช่น เพรดนิโซโลนชนิดรับประทาน หรือ เมทิลเพรดนิโซโลนชนิดฉีดเข้าเส้นเลือดดำ ใช้เพื่อยับยั้งการทำลายปลอกไมอีลินผ่านฤทธิ์ต้านการอักเสบและกดภูมิคุ้มกัน การใช้ในระยะยาวต้องระวังความเสี่ยงต่อต้อกระจก ต้อหิน และการติดเชื้อ แนะนำให้ตรวจตาเป็นประจำ
การให้อิมมูโนโกลบูลินทางหลอดเลือดดำ (IVIg ) ขนาด 2 กรัมต่อกิโลกรัม (แบ่งให้ 5 วัน) เป็นมาตรฐาน 1) และมีประสิทธิภาพในการปรับปรุงอาการทางระบบประสาทเฉียบพลัน ในกรณีกล้ามเนื้อตาอัมพาตของ Chen 2023 การใช้ IVIg ร่วมกับกลูโคคอร์ติคอยด์ทำให้ฟื้นตัวสมบูรณ์ภายใน 3 เดือน 1)
การบำบัดด้วยการแลกเปลี่ยนพลาสมา (พลาสมาฟีเรซิส) ใช้ในกรณีที่ไม่ตอบสนองต่อการรักษาข้างต้น โดยมีเป้าหมายเพื่อกำจัดแอนติบอดีที่ทำลายตนเอง
ในกรณีที่ดื้อต่อการรักษาหรือเป็นซ้ำ ใช้ยากดภูมิคุ้มกัน เช่น ริทูซิแมบ บอร์ทีโซมิบ อะซาไธโอพรีน และไซโคลสปอรีน ในกรณี CI DP หลังวัคซีนโควิด-19 ของ Kim 2023 ได้ให้การรักษาแบบสามร่วมด้วยเพรดนิโซโลน อะซาไธโอพรีน และ IVIg 3)
ในกรณีจานประสาทตา บวมที่ดื้อต่อการรักษา อาจจำเป็นต้องใช้การลดความดันในกะโหลกศีรษะด้วยอะเซตาโซลาไมด์ และการผ่าเปิดปลอกประสาทตาเพื่อรักษาการทำงานของการมองเห็น
Q
IVIg มีประสิทธิภาพสำหรับอัมพาตของกล้ามเนื้อตาใน CIDP หรือไม่?
A
IVIg มีประสิทธิภาพสำหรับกล้ามเนื้อตาอัมพาตใน CI DP ในกรณี CI DP ที่มีกล้ามเนื้อตาอัมพาตซึ่งรายงานโดย Chen 2023 การใช้ IVIg (2 กรัม/กก. เป็นเวลา 5 วัน) ร่วมกับกลูโคคอร์ติคอยด์ทำให้การเคลื่อนไหวของตาดีขึ้นอย่างสมบูรณ์หลังจาก 3 เดือน1) IVIg ยับยั้งการอักเสบเฉียบพลันของเส้นประสาทส่วนปลายและมักทำให้อาการดีขึ้นอย่างรวดเร็ว อย่างไรก็ตาม อาจจำเป็นต้องให้ยาเป็นประจำเพื่อการบำรุงรักษา
กลไกการเกิดภาวะแทรกซ้อนทางจักษุประสาทใน CI DP เหมือนกับกลไกของโรคปลายประสาทอักเสบส่วนปลาย เซลล์ทีที่เกิดจากภูมิต้านตนเองและแอนติบอดีตนเองออกฤทธิ์ต่อไมอีลินหรือแอกซอนของเส้นประสาทควบคุมการเคลื่อนไหวลูกตาและเส้นประสาทตา ทำให้เกิดความผิดปกติในการทำงาน
Chen L et al. (J Int Med Res. 2023) วิเคราะห์ผู้ป่วย 14 รายรวมถึงผู้ป่วย CI DP ที่มีภาวะกล้ามเนื้อตาอ่อนแรง และแสดงให้เห็นความสัมพันธ์ระหว่างแอนติบอดี IgM ต่อซัลฟาไทด์ที่เป็นบวกกับภาวะกล้ามเนื้อตาอ่อนแรง ตามการศึกษานี้ พบการโตของข่ายประสาทคอและแขนในผู้ป่วย 8 ใน 14 ราย (57%) และระยะเวลาเฉลี่ยของโรคในกลุ่มที่มีการโตของเส้นประสาทคือ 15.9 ปี ซึ่งยาวนานกว่ากลุ่มที่ไม่มีการโตอย่างมีนัยสำคัญที่ 3.3 ปี1) .
Bahramy MA และคณะ (BMC Neurol. 2024) รายงานผู้ป่วย CI DP หลังได้รับวัคซีน Sinopharm (เชื้อตาย) โปรตีนในน้ำไขสันหลังสูงขึ้นอย่างชัดเจนที่ 210 มก./ดล. (ค่าปกติ <45 มก./ดล.) จำนวนเม็ดเลือดขาว 4/μL และจำนวนเซลล์อยู่ในช่วงปกติ 2) .
Kim S และคณะ (J Korean Med Sci. 2023) รายงานผู้ป่วย CI DP 2 รายหลังได้รับวัคซีน mRNA-1273 และ Ad26.COV2.S 3) ทั้งสองรายมีอาการภายในไม่กี่สัปดาห์หลังฉีดวัคซีน แต่ยังไม่สามารถสรุปความสัมพันธ์เชิงสาเหตุได้ CI DP หลังวัคซีน COVID-19 คาดว่าเกี่ยวข้องกับความคล้ายคลึงของโมเลกุล ผลเสริมฤทธิ์ และการกระตุ้นภูมิคุ้มกัน แต่ในปัจจุบันยังไม่สามารถตัดความสัมพันธ์แบบบังเอิญได้
Rathore H และ Thaker N (Indian J Nucl Med. 2023) รายงานผู้ป่วยที่เฝ้าติดตามด้วยอาการคล้าย CI DP แต่ภายหลังพบว่าเป็น POEMS syndrome 5) ภาวะ papilledema เป็นเกณฑ์รองในการวินิจฉัย POEMS และการแยก CI DP ออกจาก POEMS จำเป็นต้องประเมิน serum M protein, VEGF และอวัยวะโต
เกณฑ์การวินิจฉัย EAN/PNS ปี 2021 เป็นการปรับปรุงจากเกณฑ์ปี 2010 โดยมีความแม่นยำในการวินิจฉัยที่ได้รับการตรวจสอบแล้ว โดยมีความไว 74–83% และความจำเพาะ 94–98% 4) การปรับปรุงที่สำคัญคือการรวมอัลตราซาวนด์เส้นประสาทและ MRI อย่างเป็นทางการเป็นเกณฑ์การวินิจฉัยเสริม การขยายตัวของเส้นประสาทส่วนปลายอย่างเด่นชัดมีความจำเพาะสูงต่อ CI DP และ CMT ชนิดที่ 1 และช่วยเพิ่มความไวในการวินิจฉัยในกรณีที่ไม่เข้าเกณฑ์ทางไฟฟ้าสรีรวิทยา 4) .
มีรายงานผู้ป่วย CI DP หลังการฉีดวัคซีน COVID-19 จากทั่วโลก และผู้ป่วยกำลังสะสมเพิ่มขึ้นโดยไม่คำนึงถึงชนิดของวัคซีน ไม่ว่าจะเป็นวัคซีนไวรัสเวกเตอร์ วัคซีน mRNA หรือวัคซีนเชื้อตาย 2, 3) อย่างไรก็ตาม การสร้างความสัมพันธ์เชิงสาเหตุจำเป็นต้องมีการเปรียบเทียบอัตราการเกิดโรคทางระบาดวิทยาและการอธิบายกลไกทางชีววิทยา และในปัจจุบันยังไม่สามารถตัดความสัมพันธ์โดยบังเอิญออกไปได้
Chen L, Dong W, Li J, et al. Chronic inflammatory demyelinating polyneuropathy with ophthalmoplegia and anti-sulfatide IgM antibody positivity: a case report and literature review. J Int Med Res. 2023;51(9):3000605231198994.
Bahramy MA, Moridnejad M, Shariati M, et al. Chronic inflammatory demyelinating polyneuropathy following COVID-19 vaccination: a case report. BMC Neurol. 2024;24(1):294.
Kim S, Kim HJ, Kim SM, et al. Two Case Reports of Chronic Inflammatory Demyelinating Polyneuropathy After COVID-19 Vaccination. J Korean Med Sci. 2023;38(9):e73.
Kuwabara S, Suichi T. Validation of the 2021 EAN/PNS diagnostic criteria for chronic inflammatory demyelinating polyneuropathy. J Neurol Neurosurg Psychiatry. 2022;93(12):1237-1238.
Rathore H, Thaker N. POEMS Syndrome Masquerading as Chronic Inflammatory Demyelinating Polyneuropathy. Indian J Nucl Med. 2023;38(1):59-62.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต