การรั่วของตุ่มกรอง (bleb leak ) คือภาวะที่อารมณ์ขันในน้ำรั่วออกจากผนังตุ่มกรองหลังการผ่าตัดกรอง ต้อหิน ออกสู่ภายนอกตา วินิจฉัยโดยการทดสอบ Seidel ให้ผลบวก
การรั่วของอารมณ์ขันในน้ำจากแผลเยื่อบุตา ช่วงต้นหลังผ่าตัดเกิดขึ้นด้วยความถี่ 3.4–14% และในกรณีที่ใช้ไมโตมัยซินซี ความเสี่ยงของการรั่วหลังจาก 5 ปีสูงถึง 15%
การรั่วของตุ่มกรองเป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดสำหรับการติดเชื้อของตุ่มกรอง โดยเพิ่มความเสี่ยงในการติดเชื้อถึง 26 เท่า
เมื่อเกิดภาวะจอประสาทตา ส่วนกลางเสื่อมจากความดันลูกตาต่ำ การพยากรณ์โรคด้านการมองเห็น แย่ลงอย่างมาก ดังนั้นการรั่วซึมแบบต่อเนื่องจำเป็นต้องได้รับการรักษาอย่างจริงจัง
หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง (การปิดตาด้วยผ้าพันแบบกด, คอนแทคเลนส์ปิดแผล, การฉีดเลือดตนเอง) ให้ทำการรักษาโดยการผ่าตัด เช่น การเย็บตาขาว ผ่านเยื่อบุตา หรือการเลื่อนเยื่อบุตา
มีรายงานว่าการตัดถุงน้ำที่ไม่มีหลอดเลือดและการเลื่อนเยื่อบุตา สามารถหยุดการรั่วซึมได้ประมาณ 90% ของกรณี โดยมีการกลับเป็นซ้ำน้อย
Bleb leak คือภาวะที่อารมณ์ขันน้ำรั่วออกนอกตาผ่านผนังของถุงน้ำกรอง (bleb) ที่เกิดขึ้นหลังการผ่าตัดกรอง ต้อหิน (trabeculectomy, การผ่าตัด shunt Express ฯลฯ) ยืนยันโดยการทดสอบ Seidel ที่ให้ผลบวกด้วยฟลูออเรสซีน เป็นภาวะแทรกซ้อนเฉพาะของการผ่าตัดกรอง และมักไม่พบในการผ่าตัดตาอื่นๆ
จำแนกตามระยะเวลาที่เกิดได้ดังนี้
การรั่วระยะแรก : เกิดขึ้นภายใน 1 เดือนหลังผ่าตัด สาเหตุหลักคือการเย็บไม่สมบูรณ์หรือการปิดเยื่อบุตา ไม่สนิท ส่วนใหญ่สามารถปิดเองได้โดยการปรับไหมเย็บแผ่นตาขาว หรือการจัดการแบบประคับประคองการรั่วระยะปลาย (late bleb leak ) : เกิดขึ้นหลัง 1 เดือนหลังผ่าตัด มักเกิดจากผนังตุ่มน้ำบางและไม่มีหลอดเลือดในกรณีที่ใช้ยาต้านเมแทบอไลต์ และมักเป็นปัญหาทางคลินิก การรั่วระยะปลายมักไม่ปิดเองและจำเป็นต้องได้รับการผ่าตัด
นอกจากนี้ ตามความต่อเนื่องของการรั่ว แบ่งเป็นการรั่วชั่วคราวและการรั่วต่อเนื่อง การรั่วต่อเนื่องมีความเสี่ยงสูงต่อการติดเชื้อ และอาจลุกลามไปสู่จอประสาทตา บริเวณจุดรับภาพเสื่อมจากความดันตาต่ำ จึงจำเป็นต้องได้รับการรักษาที่รุกมากขึ้น
การรั่วของอารมณ์ขันน้ำจากแผลเยื่อบุตา ระยะแรกหลังการตัดโพรง trabecular พบได้ 3.4–14%1) เมื่อใช้ mitomycin C (MMC) ความเสี่ยงของการรั่วภายใน 5 ปีหลังผ่าตัดสูงถึง 15%2) ความถี่ของจอประสาทตา บริเวณจุดรับภาพเสื่อมจากความดันตาต่ำที่เกิดขึ้นหลัง 1 เดือนหลังผ่าตัดคือ 0.9–5%1)
การรั่วของน้ำเลี้ยงจากถุงกรอง (bleb leak ) เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดต่อการติดเชื้อของถุงกรอง โดยเพิ่มความเสี่ยงในการติดเชื้อถึง 26 เท่า อุบัติการณ์สะสมของการติดเชื้อถุงกรองภายใน 5 ปีหลังการตัด trabeculum ร่วมกับ MMC รายงานไว้ที่ 2.2% 2) .
การตัด trabeculum เป็นการผ่าตัดกรอง ที่ได้รับการยอมรับมากที่สุดสำหรับโรคต้อหิน มีประสิทธิภาพในการลดความดันลูกตา ในระยะยาวได้ดีเยี่ยม แต่อาจเกิดภาวะแทรกซ้อนที่เกี่ยวข้องกับถุงกรองได้ตลอดชีวิต การรั่วของถุงกรองเป็นหนึ่งในภาวะแทรกซ้อนที่พบบ่อย และการตรวจพบการรั่วตั้งแต่เนิ่นๆ รวมถึงการจัดการที่เหมาะสมมีผลต่อการพยากรณ์โรคในระยะยาวหลังผ่าตัด
บทความนี้กล่าวถึงการจัดการการรั่วของถุงกรอง (การรั่วเอง) สำหรับรายละเอียดเกี่ยวกับการติดเชื้อที่เกิดตามหลังการรั่ว โปรดดูที่ การติดเชื้อที่เกี่ยวข้องกับถุงกรอง
Q
การรั่วของถุงกรองและการติดเชื้อของถุงกรองแตกต่างกันอย่างไร?
A
การรั่วของถุงกรอง (bleb leak ) หมายถึงการรั่วของน้ำเลี้ยงผ่านผนังถุงกรอง ซึ่งยืนยันได้ด้วยการทดสอบ Seidel ที่ให้ผลบวก ในขณะที่การติดเชื้อของถุงกรอง (การติดเชื้อที่เกี่ยวข้องกับถุงกรอง) เป็นภาวะแทรกซ้อนจากการติดเชื้อที่เกิดขึ้นเมื่อแบคทีเรียบุกรุกผ่านบริเวณที่รั่ว การรั่วของถุงกรองเป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดต่อการติดเชื้อ แต่มักพบเพียงการรั่วโดยไม่มีการติดเชื้อ การปิดการรั่วอย่างรวดเร็วเป็นกุญแจสำคัญในการป้องกันการติดเชื้อ
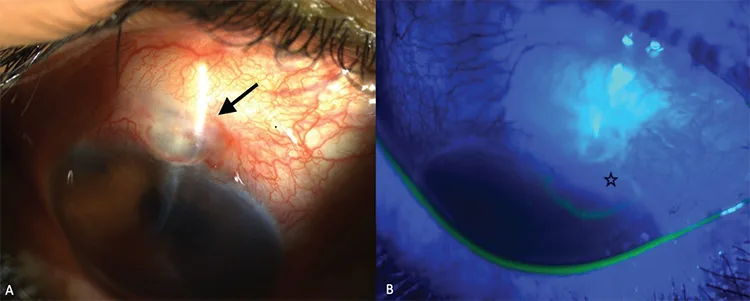
Seidel positive sign ของการรั่วของ bleb Erişti Bölük C, et al. Surgical Treatment of a Patient with Recurrent Bleb Leak and Glaucoma: Bleb Excision Combined with Gonioscopy-Assisted Transluminal Trabeculotomy. Turk J Ophthalmol. 2022. Figure 1. PM
CI D: PMC9631505. License: CC BY.
10 ปีหลังการผ่าตัด trabeculectomy (A) แสดงภาพถ่ายด้วยหลอดกรีดของตาขวาที่มีถุงกรองที่ไม่มีหลอดเลือด (ลูกศรสีดำ) และ (B) แสดงข้อบกพร่องของเยื่อบุตา และการรั่ว (ดาวสีดำ) ที่แสดงโดยการทดสอบ Seidel ซึ่งสอดคล้องกับการรั่วของอารมณ์ขันในน้ำที่กล่าวถึงในหัวข้อ «2. อาการหลักและการตรวจพบทางคลินิก»
ตัวตุ่มน้ำ (bleb) เองมักไม่มีอาการ แต่อาจมีอาการดังต่อไปนี้ร่วมด้วย.
การสะสมของน้ำตาเมื่อตื่นนอน : สะท้อนถึงการรั่วซึมของ aqueous humor เมื่อยกเปลือกตาบนขึ้นเนื่องจากผนังของ bleb บาง2) อาการไม่สบายที่เกิดจากความดันลูกตาต่ำ : อาจรู้สึกมีสิ่งแปลกปลอมเล็กน้อยหรือปวดตื้อๆ อย่างไรก็ตาม มักไม่มีอาการแม้ความดันลูกตา จะต่ำก็ตามการมองเห็น ลดลงจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ เกิดจากการสร้างรอยพับของคอรอยด์ และรอยพับของจอประสาทตา ส่วนกลาง หากเป็นต่อเนื่องอาจนำไปสู่ความบกพร่องทางการมองเห็น ถาวร มักรู้สึกเป็นภาพมัวตาแดง และอาการระคายเคืองตาแดง เล็กน้อยที่เยื่อบุตา บริเวณรอบจุดรั่ว หากมีตาแดง หรือปวดอย่างชัดเจน ให้สงสัยว่ามีการติดเชื้อร่วมภาพบิดเบี้ยว ภาพบิดเบี้ยว เช่น เห็นเส้นตรงโค้งงอ เนื่องจากการสร้างรอยพับของจอประสาทตา ส่วนกลางในภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ
การสังเกตลักษณะของตุ่มน้ำด้วยการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด เป็นพื้นฐาน และตรวจสอบ 5 รายการต่อไปนี้
ขอบเขตของตุ่ม (การกระจาย) : ตุ่มแบบกระจายมีผลในการลดความดันลูกตา ที่ดีกว่าตุ่มแบบจำกัดเฉพาะที่ การลอกเยื่อบุตา อย่างกว้างขวางระหว่างการผ่าตัดเพื่อให้แน่ใจว่ามีพื้นที่แพร่กระจายของอารมณ์ขันในน้ำจะส่งเสริมการสร้างตุ่มกรองที่ต่ำและกว้าง ซึ่งยังช่วยป้องกันการรั่วซึมอีกด้วยความสูงของตุ่ม : ตุ่มที่ต่ำและแบนบ่งบอกถึงการทำงานของการกรองที่ลดลง ในทางกลับกัน ตุ่มแบบจำกัดเฉพาะที่สูงและตึงจะสร้างความเครียดเชิงกลบนผนังมาก ซึ่งเป็นความเสี่ยงต่อการรั่วซึมความหนาของผนังตุ่ม : ความถี่ของการบางของผนังตุ่มสูงในการตัดท่อระบายน้ำร่วมกับยาต้านเมแทบอไลต์ ตุ่มที่มีผนังบางมักจะลดความดันลูกตา ได้ดี แต่มักเกิดการรั่วซึมของอารมณ์ขันในน้ำได้ง่าย จึงต้องระมัดระวัง เมื่อส่องผนังตุ่มจากด้านข้างด้วยแสงกรีดของกล้องจุลทรรศน์กรีด จะประเมินความโปร่งแสงของบริเวณที่บางได้ง่ายการกระจายของหลอดเลือด : ตุ่มที่ไม่มีหลอดเลือดมีความเสี่ยงสูงต่อการรั่วซึมของอารมณ์ขันในน้ำ ตุ่มที่ขาดเลือดยังทำให้เกราะป้องกันของเยื่อบุตา อ่อนแอลงและเพิ่มความเสี่ยงต่อการติดเชื้อ ในทางกลับกัน ตุ่มที่มีผนังหนาและมีการบุกรุกของหลอดเลือดขยายเรียกว่าตุ่มหุ้ม ซึ่งเป็นภาวะทางพยาธิวิทยาที่แตกต่างซึ่งทำให้ความดันลูกตา เพิ่มขึ้นการมีหรือไม่มีการรั่วซึมของอารมณ์ขันในน้ำโดยการทดสอบไซเดล : หลังจากย้อมด้วยกระดาษทดสอบฟลูออเรสซีน ให้สังเกตตุ่มทั้งหมดภายใต้แสงสีน้ำเงินโคบอลต์ หากมีการรั่วซึม จะเห็นการไหลของฟลูออเรสซีน ที่เจือจางโดยอารมณ์ขันในน้ำ (ดูรายละเอียดในหัวข้อ การวินิจฉัยและวิธีการตรวจ )
การรั่วของอารมณ์ขันน้ำอย่างต่อเนื่องทำให้เกิดความดันลูกตาต่ำ และอาจทำให้เกิดอาการแสดงดังต่อไปนี้1) .
ช่องหน้าตื้นและจอประสาทตาลอก : มักเกิดร่วมกับการกรองมากเกินไปจอประสาทตา เสื่อมจากความดันลูกตาต่ำ แกนตา , รอยพับของคอรอยด์ , รอยพับของจอประสาทตา , การคดเคี้ยวของหลอดเลือดจอประสาทตา และอาการบวมของหัวประสาทตา พบได้บ่อยในตาสั้นในคนหนุ่มสาว1)
OCT ส่วนหน้า4) ใช้ร่วมกับการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด เพื่อประเมินการทำงานกรองของตุ่มน้ำอย่างครอบคลุมอัลตราซาวนด์โหมด B : มีประโยชน์ในการประเมินขอบเขตของจอประสาทตาลอก
มีหลายปัจจัยที่เกี่ยวข้องกับการเกิดการรั่วของตุ่มน้ำ
การใช้ยาต้านเมตาบอไลต์ (MMC, 5-FU) : ปัจจัยเสี่ยงที่สำคัญที่สุด ทำให้ผนังตุ่มน้ำบางลงและขาดหลอดเลือด การลดลงของเซลล์กอบเล็ตทำให้การผลิตมิวซินลดลง ส่งผลให้เกราะป้องกันทางกายภาพและภูมิคุ้มกันของเยื่อบุตา อ่อนแอลง การฉีด 5-FU ใต้เยื่อบุตา หลังผ่าตัดพบว่าเพิ่มความถี่ของการรั่วของอารมณ์ขันน้ำ1) การปิดแผ่นตาขาว ไม่เพียงพอ : สาเหตุหลักของการรั่วในระยะแรก เกิดขึ้นเมื่อจำนวนหรือความแข็งแรงของไหมเย็บระหว่างผ่าตัดไม่เพียงพอการปิดเยื่อบุตา ไม่เพียงพอ : การรั่วของอารมณ์ขันน้ำเนื่องจากการเย็บรอยผ่าเยื่อบุตา ไม่สนิทหรือเนื้อเยื่อเปราะบาง
ผนังบลีบบาง : บลีบที่บางมักมีความดันลูกตา ลดลงดี แต่มักเกิดการรั่วซึมได้ง่ายบลีบไร้หลอดเลือด : บลีบที่มีส่วนที่ขาดหลอดเลือดมีความเสี่ยงสูงต่อการรั่วซึมบลีบด้านล่าง : สัมผัสกับแอ่งน้ำตามาก ไม่มีการป้องกันจากเปลือกตาบน การกระตุ้นเชิงกลยังเพิ่มความเสี่ยงต่อการรั่วซึมบลีบเฉพาะที่ตึงตัว : บลีบขนาดเล็กและสูงทำให้เกิดความเครียดเชิงกลต่อผนังมาก
อายุน้อยและสายตาสั้น : มีความเสี่ยงสูงต่อภาวะจอประสาทตา ผิดปกติจากความดันลูกตาต่ำ 1) . ผนังลูกตามีความยืดหยุ่นสูง ทำให้ไวต่อผลกระทบจากการหดสั้นของแกนลูกตาจากความดันต่ำแนวโน้มการเกิดแผลเป็นของเยื่อบุตา : ในกรณีที่ต้องผ่าตัดซ้ำหรือมีโรคอักเสบ เนื้อเยื่อเยื่อบุตา จะเปราะบางและความสามารถในการซ่อมแซมลดลงภาวะแทรกซ้อนของเปลือกตาอักเสบ และเยื่อบุตาอักเสบ : การอักเสบเรื้อรังของผิวตาทำให้การทำหน้าที่เป็นเกราะป้องกันของเยื่อบุตา ลดลง เพิ่มความเสี่ยงทั้งการรั่วซึมและการติดเชื้อเบาหวาน : อาจเป็นปัจจัยที่ทำให้แผลหายช้า
Q
ทำไมการใช้ยาต้านเมแทบอไลต์จึงเพิ่มความเสี่ยงต่อการรั่วของถุงกรอง?
A
ยาต้านเมแทบอไลต์ เช่น ไมโตมัยซิน C (MMC) และ 5-FU ถูกใช้เพื่อยับยั้งการเกิดแผลเป็นรอบถุงกรอง เพื่อคงผลการลดความดันลูกตา ในระยะยาว อย่างไรก็ตาม ยาเหล่านี้ยังส่งเสริมให้ผนังถุงกรองบางลงและไร้หลอดเลือด ทำให้การผลิตเมือกลดลงเนื่องจากเซลล์กุณโฑลดลง การเปลี่ยนแปลงเหล่านี้ทำให้เกราะป้องกันของเยื่อบุตา อ่อนแอลงและเพิ่มความเสี่ยงต่อการรั่วของอารมณ์ขันน้ำ
การทดสอบ Seidel ใช้เพื่อวินิจฉัยการรั่วของตุ่มน้ำ (bleb leak ) อย่างแน่ชัด แนะนำให้ทำเป็นประจำทุกครั้งที่ตรวจหลังการผ่าตัด trabeculectomy เพื่อประเมินว่ามีการรั่วหรือไม่ ดำเนินการตามขั้นตอนต่อไปนี้
การเตรียมแถบทดสอบ : วางแถบ fluorescein ที่ชุบยาชาหยอดตาบนผิวของตุ่มน้ำอย่างเบามือ หลีกเลี่ยงการกดเยื่อบุตา อย่างแรงเพราะอาจทำให้เกิดการรั่วเทียมสภาวะการสังเกต : สังเกตตุ่มน้ำทั้งหมดภายใต้แสงสีฟ้าโคบอลต์ (ฟิลเตอร์สีฟ้า) การลดแสงรอบข้างช่วยเพิ่มการตรวจจับการรั่วขนาดเล็กวิธีหลับตา-ลืมตา : ให้ผู้ป่วยหลับตา จากนั้นสังเกตตุ่มน้ำทันทีหลังจากลืมตาเป็นเวลาสองสามวินาที แรงกดจากเปลือกตาอาจกระตุ้นให้เกิดการรั่วชั่วคราวการประเมินผลบวก : หากมีการรั่วของ aqueous humor จากตุ่มน้ำ จะเห็น fluorescein ที่เจือจางด้วย aqueous humor ไหลออกมา (การทดสอบ Seidel ให้ผลบวก) ลักษณะเฉพาะคือของเหลวเรืองแสงสีเขียวไหลจากตำแหน่งที่รั่วบนพื้นหลังที่ย้อมสีส้มการบันทึกการรั่ว : สำคัญทางคลินิกที่จะบันทึกตำแหน่งที่รั่ว (ยอดตุ่มน้ำ ขอบ หรือรอยเย็บเยื่อบุตา ) และขอบเขตการรั่ว การบันทึกปริมาณการรั่วช่วยในการกำหนดแผนการรักษา
ระบบการจำแนกบลีบตามลักษณะภายนอกที่เป็นที่รู้จัก ได้แก่ Moorfields bleb grading system (MBGS) และ Indiana bleb appearance grading scale (IBAGS) การจำแนกเหล่านี้จะให้คะแนนขอบเขต ความสูง การมีหลอดเลือดของผนัง และความหนาของผนังบลีบ ใช้สำหรับประเมินการทำงานของกรองและการแบ่งระดับความเสี่ยงของการรั่วซึม การบันทึกคะแนนตามเวลาช่วยให้สามารถติดตามการเปลี่ยนแปลงรูปร่างของบลีบและการดำเนินไปของการบางลงได้อย่างเป็นกลาง
ความหนาของผนังบลีบ สภาพของช่องว่างภายใน และลักษณะของเนื้อเยื่อใต้เยื่อบุตา สามารถประเมินได้จากภาพตัดขวาง 4) มีประโยชน์ในการตรวจหาการบางลงของผนังเล็กน้อยซึ่งยากต่อการประเมินด้วยกล้องจุลทรรศน์ชนิดกรีด และในการประเมินผลการรักษาในระยะยาว
ภาวะที่ต้องแยกจากการรั่วซึมของบลีบมีดังนี้
โรคที่ต้องวินิจฉัยแยก การทดสอบ Seidel ลักษณะ การรั่วของตุ่มน้ำ บวก ยืนยันการไหลของอารมณ์ขันน้ำ การติดเชื้อที่ฟอลลิเคิล บวกถึงลบ ตาแดง ขุ่น (ขาวบนแดง) ปวดการกรองมากเกินไป ลบ ความดันลูกตาต่ำ แต่ไม่มีการรั่วจากเยื่อบุตา เยื่อบุตาหย่อน ลบ น้ำตาไหลจากเยื่อบุตาหย่อน
ในการติดเชื้อของตุ่มกรอง เศษซากอาจอุดตันบริเวณที่รั่วชั่วคราว ทำให้การทดสอบ Seidel เป็นลบ หากพบตุ่มกรองขุ่นขาวทึบแสงล้อมรอบด้วยเยื่อบุตา ที่มีเลือดคั่ง (ที่เรียกว่า “ขาวบนแดง”) ให้สงสัยการติดเชื้อและทำการตรวจอย่างละเอียดรวมถึงการป้ายเยื่อบุตา และการเพาะเชื้อน้ำในช่องหน้าม่านตา การกรองมากเกินไปคือการไหลของน้ำในช่องหน้าม่านตา ออกจากแผ่นตาขาว มากเกินไป ทำให้ความดันลูกตาต่ำ และช่องหน้าม่านตาตื้น แต่แตกต่างจากการรั่วของตุ่มกรองตรงที่ไม่มีการรั่วจากเยื่อบุตา
การรักษาการรั่วของตุ่มกรองเลือกตามระดับการรั่ว หลอดเลือดของตุ่ม และภาวะแทรกซ้อน การรั่วของน้ำในช่องหน้าม่านตา เป็นปัจจัยเสี่ยงสำคัญต่อการติดเชื้อของตุ่มกรอง ดังนั้นจึงต้องควบคุมอย่างรวดเร็ว 2) .
การรั่วซึมที่เกิดขึ้นในเยื่อบุตา ที่มีหลอดเลือดมากมีโอกาสค่อนข้างสูงที่จะปิดได้ด้วยการรักษาแบบประคับประคอง
การรักษาแบบไม่รุกราน
ผ้าปิดตาแบบกด : กดแผ่นตาขาว อย่างแม่นยำด้วยผ้าก๊อซหรือวัสดุที่คล้ายกัน ยังมีประสิทธิภาพในการปรับปรุงการกรองที่มากเกินไป
คอนแทคเลนส์ปิดแผล (BCL) : ใส่คอนแทคเลนส์ชนิดนิ่มเส้นผ่านศูนย์กลางใหญ่ 18 มม. เพื่อส่งเสริมการปิดแผล
ยาระงับการผลิตอารมณ์ขันในน้ำ : ลดการผลิตอารมณ์ขันในน้ำด้วยยาหยอดตาเพื่อลดการรั่วซึม
ยาหยอดตา atropine sulfate hydrate : ทำให้กล้ามเนื้อซิลิอารีคลายตัว ลดการผลิตอารมณ์ขันในลูกตา และคาดว่ามีฤทธิ์ต้านการอักเสบ1) .
หัตถการรุกรานน้อย
การฉีดเลือดตนเอง : วิธีการฉีดเลือดของผู้ป่วยเองเข้าไปในและรอบๆ ตุ่มกรอง มีรายงานการปรับปรุงของจอประสาทตา เสื่อมจากความดันลูกตาต่ำ 3) .
กาวเนื้อเยื่อไซยาโนอะคริเลต : ทาเฉพาะที่บนจุดรั่วเล็กๆ เพื่อปิด
การฉีดสารหนืดยืดหยุ่น หรืออากาศเข้าสู่ช่องหน้าลูกตา : เพื่อสร้างช่องหน้าลูกตา และยับยั้งการรั่วชั่วคราว
หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง หรือเกิดภาวะจอประสาทตา ส่วนกลางบวมจากความดันลูกตาต่ำ แบบทุติยภูมิ จะทำการผ่าตัดรักษา.
การเย็บแผ่นตาขาว ผ่านเยื่อบุตา : วิธีการเย็บแผ่นตาขาว โดยตรงจากด้านบนของเยื่อบุตา ด้วยไนลอน ซึ่งแสดงให้เห็นประสิทธิภาพในระยะยาวในการรักษาภาวะจอประสาทตา จากความดันลูกตาต่ำ 3) และยังใช้เพื่อระงับการกรองที่มากเกินไปด้วยการเย็บแผ่นตาขาว ภายใต้การมองเห็น โดยตรง : ในกรณีที่ไม่สามารถจัดการผ่านเยื่อบุตา ได้ ให้เปิดเยื่อบุตา แบบเปิดแผลเพื่อเย็บแผ่นตาขาว ภายใต้การมองเห็น โดยตรง หากมีจอประสาทตาลอก อย่างชัดเจน ให้ทำการระบายน้ำโดยการเปิดช่องตาขาว ร่วมด้วย 1) การตัดถุงน้ำไร้หลอดเลือดร่วมกับการเลื่อนเยื่อบุตา ไปข้างหน้า : เป็นวิธีการตัดถุงน้ำไร้หลอดเลือดที่มีการรั่วของอารมณ์ขันน้ำออก และเลื่อนเยื่อบุตา ปกติด้านหลังและแคปซูลของเทนอนไปข้างหน้า มีรายงานว่าการผ่าตัดครั้งเดียวสามารถหยุดการรั่วของอารมณ์ขันน้ำได้ประมาณ 90% ของกรณี และไม่มีการกลับเป็นซ้ำแม้ในกรณีที่ต้องผ่าตัดซ้ำ3) เทคนิคการเลื่อนพังผืดเทนอนด้านหน้าร่วมกับเยื่อหุ้มน้ำคร่ำ : เป็นวิธีการผ่าตัดที่รวมการเลื่อนเยื่อบุตา เข้ากับการใช้เยื่อหุ้มน้ำคร่ำ มีรายงานว่ามีประสิทธิภาพในกรณีที่มีเนื้อเยื่อเยื่อบุตา ไม่เพียงพอหรือกรณีที่กลับเป็นซ้ำ3)
การรั่วเล็กน้อย/ชั่วคราวที่ความดันลูกตา ยังคงอยู่ → ลองรักษาแบบประคับประคอง 2-4 สัปดาห์ การรั่วที่เยื่อบุตา ที่มีหลอดเลือดมากอาจปิดเองได้
การรั่วต่อเนื่องที่ทำให้ความดันลูกตาต่ำ → พิจารณาการผ่าตัดร่วมกับการรักษาแบบประคับประคอง
เกิดจอประสาทตา ผิดปกติจากความดันต่ำทุติยภูมิ → ทำการปิดโดยการผ่าตัดทันที การจัดการก่อนที่ความผิดปกติทางการมองเห็น จะคงที่เป็นสิ่งสำคัญ
หากมีการติดเชื้อ → จำเป็นต้องให้ยาปฏิชีวนะฉุกเฉินและการผ่าตัด (ดู การติดเชื้อที่เกี่ยวข้องกับ濾過胞 )
แนวทางปฏิบัติทางคลินิกโรคต้อหิน (ฉบับที่ 5) แนะนำการใช้ยาปฏิชีวนะหลังการตัด trabeculectomy ดังนี้1) 2) .
ระยะหลังผ่าตัดระยะแรก : แนะนำให้หยอดตาอย่างต่อเนื่องด้วยยาปฏิชีวนะกลุ่มฟลูออโรควิโนโลนเป็นเวลา 1-3 เดือน (ระดับคำแนะนำ: แนะนำอย่างยิ่งให้ปฏิบัติ, ระดับหลักฐาน: C)ระยะยาวหลังผ่าตัด : หากพบว่ามีการรั่วของถุงกรอง ควรพิจารณาใช้ยาป้ายตาปฏิชีวนะกลุ่มฟลูออโรควิโนโลนก่อนนอนอย่างจริงจัง การใช้ในระยะยาวช่วยชะลอการเกิดการติดเชื้อของถุงกรองได้อย่างมีนัยสำคัญ (3.9 ปีในกลุ่มที่ไม่ใช้ vs 6.4 ปีในกลุ่มที่ใช้ระยะยาว vs 10.5 ปีในกลุ่มที่ใช้ยาป้าย) 2)
Q
การฉีดเลือดตนเองคือการรักษาแบบใด?
A
การฉีดเลือดตนเองคือการรักษาที่นำเลือดของผู้ป่วยเองมาฉีดเข้าไปในและรอบๆ ตุ่มกรอง 3) การแข็งตัวของเลือดช่วยส่งเสริมการปิดบริเวณที่รั่ว แม้จะมีรายงานว่าช่วยปรับปรุงภาวะจอประสาทตา ส่วนกลางผิดปกติจากความดันลูกตาต่ำ แต่อาจทำให้ความดันลูกตา สูงขึ้นเฉียบพลัน 3) จึงจำเป็นต้องติดตามความดันลูกตา อย่างเข้มงวดหลังผ่าตัด
Q
การรั่วของตุ่มกรองสามารถรักษาด้วยการผ่าตัดได้หรือไม่?
A
หากไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง จะทำการรักษาโดยการผ่าตัด การตัดตุ่มกรองที่ไม่มีหลอดเลือดและการเลื่อนเยื่อบุตา ขึ้นไปข้างหน้าสามารถหยุดการรั่วได้ประมาณ 90% ของกรณีในการผ่าตัดครั้งเดียว โดยมีการกลับเป็นซ้ำน้อย 3) การใช้ร่วมกับการปลูกถ่ายเยื่อหุ้มน้ำคร่ำก็มีรายงานว่ามีประสิทธิภาพ 3) ข้อบ่งชี้ในการผ่าตัดขึ้นอยู่กับระดับการรั่ว ลักษณะของตุ่มกรอง และการมีภาวะแทรกซ้อน
การตัดท่อระบายน้ำเป็นการผ่าตัดที่สร้างช่องเปิดที่กระจกตา ตำแหน่งลิมบัส เพื่อสร้างทางระบายอารมณ์ขันจากช่องหน้าตาไปยังเนื้อเยื่อใต้เยื่อบุตา ที่ไม่ใช่ทางสรีรวิทยา1) ความดันลูกตา หลังผ่าตัดขึ้นอยู่กับความสมดุลระหว่างการผลิตอารมณ์ขันและการไหลออกผ่านแผ่นตาขาว ไปยังตุ่มกรอง
ในกระบวนการสมานแผลหลังผ่าตัด จะเกิดเนื้อเยื่อแผลเป็นในเนื้อเยื่อใต้เยื่อบุตา การเกิดแผลเป็นนี้ทำให้การทำงานของตุ่มกรองลดลง (ความดันลูกตา เพิ่มขึ้น) ดังนั้นการใช้ MMC ร่วมกันจะยับยั้งปฏิกิริยาของเนื้อเยื่อที่มากเกินไปในระยะแรก และเพิ่มโอกาสในการรักษาตุ่มกรองในระยะยาว ซึ่งเป็นการจัดการมาตรฐาน1) อย่างไรก็ตาม MMC ยังทำให้เกิดการเปลี่ยนแปลงดังต่อไปนี้:
เยื่อบุตา บางลงการไม่มีหลอดเลือด : การสร้างหลอดเลือดใหม่ของเยื่อบุตา ถูกยับยั้ง ทำให้ความสามารถในการซ่อมแซมลดลง ตุ่มที่ไม่มีหลอดเลือดยังลดการส่งสารอาหารไปยังเยื่อบุผิวเยื่อบุตา ทำให้การหมุนเวียนของเยื่อบุผิวช้าลงการลดลงของเซลล์กุณโฑ : การผลิตมิวซินที่ลดลงทำให้การทำงานป้องกันของผิวเยื่อบุตา บกพร่อง ชั้นมิวซินทำหน้าที่รักษาเสถียรภาพของน้ำตาและเป็นเกราะป้องกันทางกายภาพต่อจุลินทรีย์ การสูญเสียชั้นนี้เพิ่มความเสี่ยงทั้งการรั่วซึมและการติดเชื้อการยับยั้งไฟโบรบลาสต์ : ไฟโบรบลาสต์ซึ่งเป็นเซลล์หลักในการซ่อมแซมบาดแผลลดลง ทำให้ความสามารถในการซ่อมแซมตัวเองของผนังตุ่มน้ำลดลง
การเปลี่ยนแปลงเหล่านี้ทำงานร่วมกัน ทำให้ความเสี่ยงของการรั่วของตุ่มน้ำยังคงอยู่ทั้งในระยะต้นและระยะปลายหลังผ่าตัด โดยเฉพาะอย่างยิ่งในช่วงสองสามเดือนแรกหลังผ่าตัดซึ่งการเกิดแผลเป็นดำเนินไปอย่างรวดเร็ว ความต้านทานการไหลของแผ่นตาขาว และรูปร่างของตุ่มน้ำเปลี่ยนแปลงตลอดเวลา จึงจำเป็นต้องมีการแทรกแซงในช่วงเวลาที่เหมาะสม
การรั่วในระยะต้นส่วนใหญ่เกิดจากความล้มเหลวทางกลของแผลผ่าตัด สาเหตุหลักคือการเย็บแผ่นตาขาว ไม่แน่น การแยกของรอยผ่าเยื่อบุตา หรือการกรองมากเกินไปเนื่องจากการเปลี่ยนแปลงอย่างฉับพลันของสมดุลระหว่างการผลิตและการระบายน้ำในช่องหน้า การฉีด 5-FU ใต้เยื่อบุตา หลังผ่าตัดเพิ่มเติมพบว่าเพิ่มความถี่ของการรั่วของน้ำในช่องหน้านอกเหนือจากการทำลายเยื่อบุกระจกตา 1)
การรั่วในระยะปลายเกิดขึ้นจากผลของการเสื่อมของเนื้อเยื่อเรื้อรังจากยาต้านเมแทบอไลต์ การบางลงอย่างต่อเนื่องของผนังตุ่มน้ำเป็นระยะเวลานานทำให้เกินจุดวิกฤต ณ จุดหนึ่ง ส่งผลให้เกิดการรั่วของน้ำในช่องหน้าผ่านผนังอย่างชัดเจน การบาดเจ็บทางกล (เช่น การขยี้ตา) อาจเป็นปัจจัยกระตุ้น
ความดันลูกตาต่ำ จากการรั่วของอารมณ์ขันน้ำอย่างต่อเนื่องอาจทำให้เกิดการเปลี่ยนแปลงดังต่อไปนี้ 1) .
การหดตัวของผนังลูกตาและการหดตัวของตาขาว
ความยาวแกนลูกตา สั้นลงการเกิดรอยพับของคอรอยด์
รอยพับจอประสาทตา ส่วนกลางและการคดเคี้ยวของหลอดเลือดจอประสาทตา
อาการบวมของหัวประสาทตา
ปัจจัยเหล่านี้รวมกันทำให้การทำงานของการมองเห็น ลดลงอย่างรุนแรง (จอประสาทตา เสื่อมจากความดันลูกตาต่ำ ) ความดันลูกตาต่ำ ชั่วคราวหลังผ่าตัดไม่ส่งผลต่อความดันลูกตา ในระยะยาว แต่ความดันลูกตาต่ำ ที่คงอยู่อาจทำให้เกิดการเปลี่ยนแปลงของจอประสาทตา ที่ไม่สามารถกลับคืนได้
การรั่วของอารมณ์ขันน้ำจากถุงกรองเป็นเส้นทางให้น้ำตาและแบคทีเรียปกติรอบดวงตาเข้าสู่ภายในดวงตาผ่านบริเวณที่รั่ว 2) เยื่อบุตา ปกติมีกลไกป้องกันหลายชั้นรวมถึงรอยต่อแน่นของเยื่อบุผิว เมือกจากเซลล์กุณโฑ ไลโซไซม์และ IgA ในน้ำตา แต่ในถุงกรองที่กลไกเหล่านี้อ่อนแอลงจากยาต้านเมแทบอไลต์ แบคทีเรียสามารถบุกรุกได้ง่ายจากบริเวณที่รั่ว
ยิ่งระยะเวลาการรั่วนานขึ้น ความเสี่ยงในการติดเชื้อก็สูงขึ้น เมื่อเกิดการติดเชื้อ อาจลุกลามผ่านระยะถุงกรองอักเสบ (การติดเชื้อจำกัดเฉพาะถุงกรอง) เพื่อแพร่กระจายเข้าสู่ช่องหน้าม่านตา จากนั้นเข้าสู่แก้วตา (เยื่อบุตาอักเสบ ที่เกี่ยวข้องกับถุงกรอง) 2) เยื่อบุตาอักเสบ ที่เกี่ยวข้องกับถุงกรองทำให้การมองเห็น ลดลงเหลือ 0.1 หรือต่ำกว่าใน 94% ของกรณีแม้จะได้รับการรักษาอย่างเข้มข้น ดังนั้นการจัดการอย่างรวดเร็วในระยะถุงกรองรั่วจึงมีผลอย่างมากต่อการพยากรณ์โรค
ในตุ่มกรองที่มีการรั่วหรือความดันลูกตาต่ำ การซ่อมแซมโดยการผ่าตัด เช่น การตัดตุ่มกรองที่ไม่มีหลอดเลือด หรือการเลื่อนเยื่อบุตา ไปข้างหน้า มีเป้าหมายเพื่อปิดการรั่วและควบคุมความดันลูกตา พร้อมกัน 3) .
ในกรณีที่ต้องผ่าตัดซ้ำซึ่งเยื่อบุตา ที่แข็งแรงไม่เพียงพอ อาจพิจารณาวิธีการซ่อมแซมที่รวมการเลื่อนเยื่อบุตา ร่วมกับวัสดุเสริม เช่น เยื่อหุ้มรก 3) .
การผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) ซึ่งได้รับความนิยมมากขึ้นในช่วงไม่กี่ปีที่ผ่านมา แตกต่างจากการผ่าตัด trabeculectomy แบบดั้งเดิม อุปกรณ์ส่วนใหญ่ไม่สร้าง bleb เนื่องจากออกแบบมาเพื่อระบาย aqueous humor ผ่านคลอง Schlemm หรือช่องว่างเหนือคอรอยด์ จึงไม่สร้าง bleb กรองใต้เยื่อบุตา ดังนั้นความเสี่ยงของความดันลูกตาต่ำ หลังผ่าตัดหรือการรั่วของ bleb จึงถูกหลีกเลี่ยงในเชิงโครงสร้าง อย่างไรก็ตาม ผลการลดความดันลูกตา มีจำกัดกว่าเมื่อเทียบกับ trabeculectomy และข้อบ่งชี้มักจำกัดเฉพาะต้อหิน ระดับปานกลางหรือน้อยกว่า นอกจากนี้ยังมีอุปกรณ์ MIGS ที่สร้าง bleb ใต้เยื่อบุตา แต่เนื่องจากไม่ใช้ยาต้านเมแทบอไลต์ ความเสี่ยงของการรั่วจึงลดลงเมื่อเทียบกับการผ่าตัด trabeculectomy แบบดั้งเดิม
Kojima และคณะ (2015) รายงานการประเมินโครงสร้างภายในของ滤過胞 (bleb) โดยใช้ OCT ส่วนหน้าของตา 4) เนื่องจากสามารถประเมินความหนาของผนัง บริเวณสะท้อนแสงต่ำในช่องว่าง และลักษณะของเนื้อเยื่อใต้เยื่อบุตา ได้ในเชิงปริมาณ จึงคาดว่าจะนำไปประยุกต์ใช้ในการทำนายการรั่วซึมขนาดเล็กหรือความเสี่ยงของการรั่วซึมที่ตรวจพบได้ยากด้วยการทดสอบ Seidel เพียงอย่างเดียว ในอนาคต การวิเคราะห์ภาพ OCT โดยใช้ปัญญาประดิษฐ์คาดว่าจะช่วยให้สามารถตรวจจับความก้าวหน้าของการบางลงของผนัง bleb โดยอัตโนมัติ และทำนายเวลาที่เหมาะสมสำหรับการแทรกแซงป้องกันก่อนการรั่วซึม
นอกจากการปลูกถ่ายเยื่อหุ้มน้ำคร่ำแล้ว รายงานเกี่ยวกับวิธีการซ่อมแซมตุ่มน้ำโดยใช้วัสดุชีวภาพ เช่น เมทริกซ์คอลลาเจนและกาวไฟบรินกำลังสะสมมากขึ้น สำหรับกรณีที่เยื่อบุตา ที่แข็งแรงไม่เพียงพอในการผ่าตัดเย็บเยื่อบุตา แบบดั้งเดิม การพัฒนาวัสดุทดแทนเยื่อบุตา ด้วยแนวทางวิศวกรรมเนื้อเยื่อยังอยู่ในขั้นตอนการวิจัย
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Soltau JB, Rothman RF, Budenz DL, et al. Risk factors for glaucoma filtering bleb infections. Arch Ophthalmol. 2000;118(3):338-342. doi:10.1001/archopht.118.3.338. https://doi.org/10.1001/archopht.118.3.338
American Academy of Ophthalmology Preferred Practice Pattern Glaucoma Panel. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021;128(1):P71-P150. doi:10.1016/j.ophtha.2020.10.022. https://doi.org/10.1016/j.ophtha.2020.10.022
Kojima S, Inoue T, Kawaji T, Tanihara H. Risk factors for hypotony after trabeculectomy with mitomycin C: anterior segment optical coherence tomography study. JAMA Ophthalmol. 2015;133(2):148-156. doi:10.1001/jamaophthalmol.2014.4855. https://doi.org/10.1001/jamaophthalmol.2014.4855