การปลูกถ่ายกระจกตา แบบทะลุทั้งหมดในผู้ป่วยอายุต่ำกว่า 18 ปี โดยข้อบ่งชี้หลักคือ กระจกตา ขุ่นแต่กำเนิดและโรคกระจกตา ที่เกิดขึ้นภายหลัง 1 เด็กมีปฏิกิริยาการอักเสบรุนแรงกว่าผู้ใหญ่ และอัตราความล้มเหลวของ graft สูงกว่า (อัตราการรอดชีวิต 1 ปีอยู่ระหว่าง 31-93% ขึ้นอยู่กับโรค) 1
การกำหนดเวลาผ่าตัดโดยคำนึงถึงช่วงวิกฤตของการพัฒนาการมองเห็น (อายุ 2-6 เดือนหลังคลอด) เป็นสิ่งสำคัญ 1
หลังผ่าตัด จำเป็นต้องหยอดสเตียรอยด์ บ่อยๆ ป้องกันการติดเชื้อ จัดการไหมเย็บ และรักษาภาวะตามัว 1
ความร่วมมือแบบสหสาขาวิชาชีพระหว่างผู้เชี่ยวชาญกระจกตา จักษุแพทย์เด็ก และนักทัศนมาตรศาสตร์เป็นกุญแจสู่ความสำเร็จ 1
การปลูกถ่ายกระจกตา แบบทะลุในเด็ก (PKP ) คือการปลูกถ่ายกระจกตา ทั้งชั้นในผู้ป่วยอายุต่ำกว่า 18 ปี โดยเปลี่ยนกระจกตา ที่ขุ่นด้วยกระจกตา จากผู้บริจาคเพื่อปรับปรุงการมองเห็น หรือรักษาโครงสร้างของลูกตา
ความถี่ของข้อบ่งชี้แตกต่างกันไปตามภูมิภาค มีรายงานว่ากระจกตา ขุ่นแต่กำเนิด 14-64% โรคที่เกิดขึ้นภายหลังที่ไม่ใช่การบาดเจ็บ (เช่น โรคกระจกตา โป่งพอง, แผลเป็นหลังติดเชื้อ) 19-80% และกระจกตา ขุ่นจากการบาดเจ็บ 6-29% 1 กระจกตา โป่งพองที่ลุกลามพบมากที่สุด (55.7%) รองลงมาคือกระจกตา ขุ่นจากการบาดเจ็บ (15.4%) 2
ช่วงวิกฤตของการพัฒนาการมองเห็น คืออายุ 2-6 เดือนหลังคลอด และสั้นกว่าในกรณีตาขุ่นข้างเดียว ผู้เชี่ยวชาญกระจกตา เด็กแนะนำให้ผ่าตัดเมื่ออายุ 1-3 เดือน อย่างไรก็ตาม การศึกษาเมื่อเร็วๆ นี้แสดงให้เห็นว่าอายุที่ผ่าตัดไม่มีผลอย่างมีนัยสำคัญต่อการรอดชีวิตของ graft ในขณะที่การมีต้อหิน ร่วมหรือการผ่าตัดพร้อมกันมีผลต่อการพยากรณ์โรคมากกว่า 3
ในช่วงไม่กี่ปีที่ผ่านมา DSEK และ DALK ได้ดำเนินการสำเร็จในเด็กสำหรับโรคบางชนิด ซึ่งขยายทางเลือกอื่นนอกเหนือจากการปลูกถ่ายกระจกตา แบบทะลุ 1
Q
การปลูกถ่ายกระจกตาในเด็กแตกต่างจากผู้ใหญ่อย่างไร?
A
เด็กมีความแข็งของตาขาว น้อยกว่าผู้ใหญ่ ทำให้เสี่ยงต่อการยุบตัวของลูกตาระหว่างผ่าตัดสูงกว่า ปฏิกิริยาการอักเสบหลังผ่าตัดก็รุนแรงกว่า และไหมเย็บมักจะหย่อนเนื่องจากการหดตัวของเนื้อเยื่อ อัตราความล้มเหลวของ graft สูงกว่าผู้ใหญ่ และจำเป็นต้องจัดการภาวะตามัว การดมยาสลบเป็นสิ่งจำเป็น และการปฏิบัติตามการหยอดตาหลังผ่าตัดก็เป็นความท้าทาย
สายตาลดลง : ความบกพร่องทางการมองเห็น ตามระดับความขุ่นของกระจกตา กลัวแสง : เกิดขึ้นร่วมกับอาการบวมน้ำหรือความขุ่นของกระจกตา ทารกและเด็กเล็ก : ไม่สามารถบอกอาการได้ มักพบโดยผู้ปกครองสังเกตเห็นรูม่านตา สีขาวหรือตาเหล่
อาการแสดงมีความหลากหลายขึ้นอยู่กับขอบเขต ความลึก และสาเหตุของความขุ่นของกระจกตา
ความขุ่นของกระจกตา แต่กำเนิด : กระจกตา ขุ่นตั้งแต่แรกเกิด ใน Peters anomaly มีความขุ่นรูปจานกลางร่วมกับการยึดติดระหว่างกระจกตา กับม่านตา ใน sclerocornea กระจกตา ทั้งหมดขุ่นและขอบตาดำไม่ชัดเจนความขุ่นของกระจกตา ที่เกิดขึ้นภายหลัง : รวมถึงแผลเป็นหลังการบาดเจ็บ ความขุ่นหลังการติดเชื้อ และการย้อมสีกระจกตา ด้วยเลือดอาการบวมน้ำของกระจกตา : ความขุ่นจากอาการบวมน้ำที่เกี่ยวข้องกับ congenital hereditary endothelial dystrophy (CHED ) หรือต้อหิน
ความขุ่นของกระจกตาแต่กำเนิด
Peters anomaly : ความบกพร่องของ endothelial กระจกตา , Descemet membrane และส่วนหนึ่งของ stroma ทำให้เกิดความขุ่นรูปจานกลาง ประมาณ 80% เป็นสองตา และ 50-70% ร่วมกับต้อหิน 4
Sclerocornea : ความผิดปกติแต่กำเนิดที่กระจกตา บางส่วนหรือทั้งหมดขุ่นเหมือนตาขาว
CHED กระจกตา ที่ถ่ายทอดทางพันธุกรรมแต่กำเนิด มีอาการบวมน้ำและความขุ่นของกระจกตา สองตาตั้งแต่แรกเกิด
PPM Dกระจกตา ชนิด posterior polymorphous เริ่มในวัยเด็ก ทำให้เกิดอาการบวมน้ำของกระจกตา ใน 20-30% ของผู้ป่วย
ภาวะกระจกตาขุ่นที่เกิดขึ้นภายหลัง
จากบาดเจ็บ : แผลเป็นหลังการฉีกขาด, กระจกตา เปื้อนเลือด การบาดเจ็บกระจกตา ในเด็กมักมีการพยากรณ์โรคที่ไม่ดี
จากติดเชื้อ : กระจกตา ขุ่นจากเยื่อบุตาอักเสบ จากไวรัสเฮอร์ปีส์ซิมเพล็กซ์, เยื่อบุตาอักเสบจากแบคทีเรีย หรือเชื้อรา กรณีที่ดื้อต่อการรักษาด้วยยาเป็นข้อบ่งชี้
ไม่ติดเชื้อ : กระจกตา รูปกรวย (กรณีลุกลาม), กลุ่มอาการสตีเวนส์-จอห์นสัน , เยื่อบุตาอักเสบ จากเส้นประสาทเสื่อม
การบาดเจ็บขณะคลอด : การแตกของเยื่อเดสเซเม็ตจากการคลอดด้วยคีม มักเป็นข้างเดียว (พบบ่อยในตาซ้าย) ทิ้งรอยขุ่นเป็นเส้นแนวตั้งและสายตาเอียง
กระจกตา ขุ่นแต่กำเนิดยากที่จะป้องกัน แต่การตรวจพบตั้งแต่เนิ่นๆ สำคัญ หากคุณสังเกตเห็นรูม่านตา สีขาวหรือกระจกตา ขุ่นในทารกแรกเกิด ให้ไปพบจักษุแพทย์ทันที หลังผ่าตัด ให้ปฏิบัติตามคำแนะนำในการหยอดยาสเตียรอยด์ และไปพบแพทย์ทันทีหากคุณสังเกตเห็นไหมเย็บหลวมหรือตาแดง
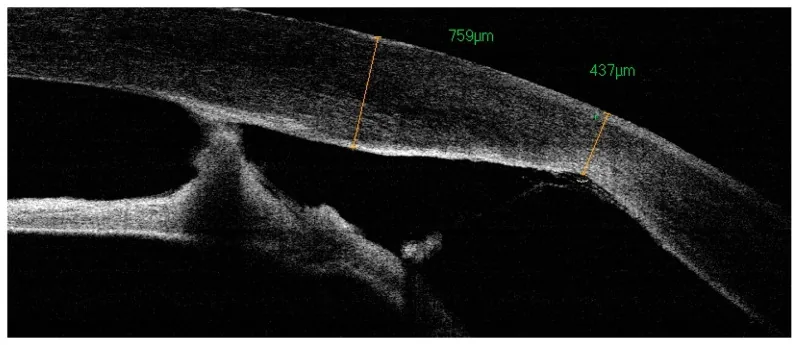
ภาพการปลูกถ่ายกระจกตาแบบทะลุในเด็ก J Clin Med. 2024 Jan 17; 13(2):532. Figure 3. PM
CI D: PMC10816361. License: CC BY.
OCT ส่วนหน้าของตา แสดงให้เห็นรูปทรง
กระจกตา หลังปลูกถ่าย, รอยต่อกับ
กระจกตา ผู้รับ, และการยึดเกาะของ
ม่านตา รอบข้าง สอดคล้องกับการประเมิน
OCT ส่วนหน้าหลังปลูกถ่าย
กระจกตา ในเด็กที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด กระจกตา ขุ่น, การมีอยู่ของการยึดเกาะของมุมตา, และการทำงานของลิมบัส ในทารก อาจต้องตรวจภายใต้การดมยาสลบ (EUA )OCT ส่วนหน้ากระจกตา ขุ่นแบบไม่รุกราน ยังมีประโยชน์ในการวัดความหนากระจกตา กล้องจุลทรรศน์ชนิดสเปกคูลาร์ : ตรวจสอบความหนาแน่นและสัณฐานวิทยาของเซลล์เยื่อบุผิวกระจกตา เพื่อช่วยในการเลือกเทคนิคการผ่าตัดการประเมินจอตา : แยกแยะการมีอยู่ของต้อกระจก หรือโรคจอตาร่วม อภิปรายแนวโน้มการมองเห็น ที่ดีขึ้นหลังผ่าตัด
โรค ลักษณะเฉพาะ ต้อหิน แต่กำเนิดร่วมกับกระจกตา โตและเส้น Haab การบาดเจ็บจากการคลอด การฉีกขาดของเยื่อเดสเซเม็ตแนวตั้งเป็นเส้นตรงข้างเดียว ต้อกระจกแต่กำเนิด เลนส์ตาขุ่นมัว กระจกตา ใส
ประเมินอย่างรอบคอบว่าประโยชน์ของการปลูกถ่ายกระจกตา แบบเต็มหน้ามีมากกว่าความเสี่ยงหรือไม่ พิจารณาความเป็นไปได้ของหัตถการทางเลือก (การปลูกถ่ายเยื่อบุผนังกระจกตา , การปลูกถ่ายกระจกตา ชั้นลึก) หรือการตัดม่านตา บางส่วน
ในกรณีกระจกตา ขุ่นมัวข้างเดียว มีทางเลือกในการสังเกตอาการโดยไม่ต้องผ่าตัด ศัลยแพทย์บางคนไม่แนะนำให้ผ่าตัดสำหรับโรคข้างเดียวเนื่องจากความยากในการดูแลหลังผ่าตัดและอัตราความสำเร็จต่ำ ในทางกลับกัน มีมุมมองที่เน้นความสำคัญของการรักษาโอกาสในการมองเห็น ด้วยสองตา
อธิบายให้ผู้ปกครองทราบอย่างเพียงพอถึงความจำเป็นในการหยอดตาสเตียรอยด์ บ่อยครั้ง (ทุกชั่วโมงในสองสามวันแรก) หลังการผ่าตัด และความจำเป็นในการมาพบแพทย์บ่อยครั้ง
ความท้าทาย มาตรการ ความแข็งของตาขาว ต่ำ ใช้วงแหวน Flieringa แรงดันด้านหลังสูง ยกศีรษะ นวดลูกตา เนื้อเยื่อยืดหยุ่น ผู้บริจาคขนาดเล็ก (5.5–7 มม.)
ชิ้นเนื้อจากผู้บริจาคถูกทำให้ใหญ่กว่ากระจกตา ของผู้รับ 0.5–1 มม. การเย็บใช้ไนลอน 10-0 แบบปมเดี่ยว เย็บต่อเนื่อง หรือผสมผสานทั้งสองแบบ ทำภายใต้การดมยาสลบ หลีกเลี่ยงการใช้ซัคซาเมโทเนียมและคีตามีน
เด็กมีปฏิกิริยาการอักเสบรุนแรงกว่าผู้ใหญ่ การปล่อยไฟบรินที่เพิ่มขึ้นอาจทำให้เกิดการยึดติดระหว่างม่านตา กับกระจกตา การหย่อนของไหมเย็บเนื่องจากการหดตัวของเนื้อเยื่ออาจทำให้เกิดฝีที่ไหมเย็บและเส้นเลือดใหม่ นำไปสู่การปฏิเสธและความล้มเหลวของชิ้นเนื้อ 1 2
ยาหยอดสเตียรอยด์ : เริ่มทุกชั่วโมงในช่วงหลังผ่าตัดระยะแรก จากนั้นค่อยๆ ลดลงอย่างช้าๆ มีวิธีเริ่มด้วย betamethasone 0.1% ประมาณ 5 ครั้งต่อวันและลดลงภายใน 3 เดือน 1 ยาปฏิชีวนะ : ใช้นานกว่าผู้ใหญ่ 1 การจัดการไหมเย็บ : แนะนำให้ผู้ปกครองตรวจกระจกตา ทุกวันด้วยไฟฉาย ในทารก เริ่มตัดไหมหลังผ่าตัด 2 สัปดาห์ และเสร็จภายในประมาณ 3 เดือน 1 การรักษาภาวะตาขี้เกียจ : เริ่มฝึกการมองเห็น โดยเร็วที่สุดหลังผ่าตัด มีรายงานว่าการรักษาภาวะตาขี้เกียจ เป็นปัจจัยพยากรณ์โรคอิสระเพียงปัจจัยเดียวสำหรับการพัฒนาการมองเห็น หลังผ่าตัด 1 การตรวจภายใต้การดมยาสลบ : จำเป็นต้องตรวจอวัยวะภายในตาและตรวจติดตามบ่อยครั้งหลังการผ่าตัด 1
Q
หลังผ่าตัดต้องระวังอะไรบ้าง?
A
ในช่วงแรกหลังผ่าตัด ต้องมาพบแพทย์อย่างน้อยสัปดาห์ละ 2-3 ครั้ง จากนั้นสัปดาห์ละครั้งเป็นเวลาหลายเดือน ผู้ปกครองควรสังเกตกระจกตา ทุกวันด้วยไฟฉาย และรีบไปพบแพทย์หากพบว่าไหมเย็บหลวมหรือมีสิ่งแทรกซ้อนใหม่ การหยอดยาสเตียรอยด์ ตามคำแนะนำอย่างต่อเนื่องและไม่หยุดยาเองเป็นสิ่งสำคัญ หลีกเลี่ยงการขยี้ตา และทำการรักษาภาวะตามัวไปพร้อมกัน
การพยากรณ์โรคของการปลูกถ่ายกระจกตา ทั้งชั้นในเด็กต้องระมัดระวัง อัตราความสำเร็จต่ำกว่าผู้ใหญ่ สาเหตุหลักของความล้มเหลวของเนื้อเยื่อปลูกถ่ายคือการปฏิเสธและการติดเชื้อ 1 1 การมองเห็น ไม่ดีเนื่องจากภาวะตามัวก็เกิดขึ้นได้ในอัตราสูง 1
ในกรณีกระจกตา ขุ่นที่เกิดขึ้นภายหลัง ผลลัพธ์ค่อนข้างดี โดยอัตราการรอดชีวิตของเนื้อเยื่อปลูกถ่ายที่ใสใน 1 ปีประมาณ 76-80% ในกลุ่มประชากรผสมที่รวมถึงการขุ่นจากบาดแผล 2 3 กระจกตา ขุ่นแต่กำเนิด การพยากรณ์โรคไม่ดี โดยเฉพาะในปีเตอร์สอะโนมาลี ซึ่ง 42.5% ยังคงความใส และความน่าจะเป็นในการรอดชีวิต 52% ที่ 6 เดือนลดลงเหลือ 22% ที่ 2 ปี 4 กระจกตา ขุ่นแต่กำเนิด อัตราการรอดชีวิตที่ 12 เดือนคือ 83.3% ที่ 18 เดือนคือ 66.7% และอัตราสุดท้ายคือ 50% 5 4
โรคต้อหิน ร่วมเป็นปัจจัยพยากรณ์โรคที่ไม่ดีที่สำคัญ โดยอัตราการรอดชีวิตของเนื้อเยื่อปลูกถ่ายใน 1 ปีแตกต่างกันอย่างมากระหว่างผู้ที่มีต้อหิน (51.9%) และไม่มีต้อหิน (90.7%) 3
Q
อัตราความสำเร็จของการผ่าตัดอยู่ที่เท่าไร?
A
อัตราความสำเร็จของการปลูกถ่ายกระจกตา ทั้งชั้นในเด็กขึ้นอยู่กับโรคที่เป็นสาเหตุและการมีต้อหิน ร่วมเป็นอย่างมาก ในกลุ่มประชากรผสม อัตราการรอดชีวิตของเนื้อเยื่อปลูกถ่ายที่ใสใน 1 ปีรายงานประมาณ 76-80% 2 3 4 ต้อหิน ร่วม อัตราการรอดชีวิตใน 1 ปีลดลงเหลือประมาณครึ่งหนึ่ง (51.9%) 3 การมองเห็น อาจไม่ดีขึ้นเนื่องจากภาวะตามัว และการรักษาภาวะตามัวเป็นปัจจัยพยากรณ์โรคอิสระเพียงปัจจัยเดียวสำหรับการมองเห็น ที่ดีขึ้นหลังผ่าตัด 1
Peters anomaly เกิดจากการเคลื่อนย้ายที่ผิดปกติของเซลล์คริสตัลประสาทหลังจากอายุครรภ์ 6 สัปดาห์ ทำให้เกิดความบกพร่องของเอ็นโดทีเลียมกระจกตา , เยื่อหุ้มเดสเซเมท, และส่วนหนึ่งของสโตรมาของกระจกตา ส่งผลให้เกิดความขุ่นเป็นแผ่นกลมตรงกลาง อาจมีพังผืดยึดระหว่างกระจกตา กับม่านตา (ชนิดที่ 1) หรือกระจกตา กับเลนส์ (ชนิดที่ 2 และ 3) ประมาณ 50-70% มีต้อหิน ร่วมด้วย 4
Sclerocornea เกิดจากความผิดปกติในการแยกความแตกต่างระหว่างกระจกตา และตาขาว ในระหว่างการพัฒนาของตัวอ่อน ทำให้กระจกตา ส่วนรอบนอกหรือทั้งหมดมีลักษณะเหมือนเนื้อเยื่อตาขาว และลิมบัส ไม่ชัดเจน
CHED กระจกตา ทำให้เกิดอาการบวมน้ำและความขุ่นของกระจกตา ทั้งสองข้างตั้งแต่แรกเกิด
สาเหตุที่อัตราความล้มเหลวของ graft ในเด็กสูงกว่าผู้ใหญ่มีดังนี้:
การตอบสนองทางภูมิคุ้มกันในเด็กมีความรุนแรงมากกว่าผู้ใหญ่ ทำให้เกิดปฏิกิริยาการปฏิเสธแบบ endothelial บ่อยกว่า 1
นอกจากนี้ เนื่องจากกระบวนการสมานแผลในเด็กมีความรุนแรง จึงเกิดการหดตัวของเนื้อเยื่อบริเวณรอยต่อระหว่าง graft และผู้รับ การหดตัวนี้ทำให้ไหมเย็บหลวม และไหมเย็บที่หลวมกลายเป็นแหล่งเพาะเชื้อหรือกระตุ้นให้เกิดการปฏิเสธ 1 2
Gurnani B, Kaur K, Chaudhary S, et al. Pediatric corneal transplantation: techniques, challenges, and outcomes. Therapeutic Advances in Ophthalmology . 2024;16. PMID: 38533487. PMCI D: PMC10964464. PMC full text Abukahel A, Aldiwanie AS, AlRyalat SA, Gharaibeh AM. Indications and Outcomes of Pediatric Penetrating Keratoplasty: A Retrospective Observational Study. Med Hypothesis Discov Innov Ophthalmol . 2022;11(3):103-114. PMID: 37641699. PMCI D: PMC10445322. PMC full text Karadag R, Chan TCY, Azari AA, Nagra PK, Hammersmith KM, Rapuano CJ. Survival of Primary Penetrating Keratoplasty in Children. Am J Ophthalmol . 2016;171:95-100. PMID: 27590122. PubMed Rao KV, Fernandes M, Gangopadhyay N, Vemuganti GK, Krishnaiah S, Sangwan VS. Outcome of penetrating keratoplasty for Peters anomaly. Cornea . 2008;27(7):749-753. PMID: 18650657. PubMed Susiyanti M, Mawarasti B, Manurung FM. Penetrating keratoplasty in children under 3 years old with congenital corneal opacities. Int J Ophthalmol . 2022;15(1):75-79. PMID: 35047355. PMCI D: PMC8720356. PMC full text
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต