Tipo I (edema papillare)
Lesione: vasi della lamina cribrosa anteriore
Meccanismo: stasi venosa dovuta a infiammazione aspecifica
Caratteristiche: edema papillare predominante. Esistono segnalazioni di efficacia degli steroidi.

La papilloflebite (Papillophlebitis) è un sottotipo clinico (forma incompleta) dell’occlusione della vena centrale della retina (CRVO), una malattia rara che si verifica in giovani adulti sani di età inferiore ai 45 anni1, 2). È anche chiamata «vasculite del disco ottico».
Mentre la CRVO nelle persone di mezza età è legata all’invecchiamento, all’ipertensione e all’arteriosclerosi, la papilloflebite è caratteristica dei giovani adulti sani di età compresa tra 20 e 35 anni, in particolare delle donne. Hayreh (1972) ha classificato questa malattia nei seguenti due tipi.
Tipo I (edema papillare)
Lesione: vasi della lamina cribrosa anteriore
Meccanismo: stasi venosa dovuta a infiammazione aspecifica
Caratteristiche: edema papillare predominante. Esistono segnalazioni di efficacia degli steroidi.
Tipo II (occlusione venosa centrale)
Lesione : Testa del nervo ottico o regione della lamina cribrosa posteriore
Meccanismo : Infiammazione della vena centrale della retina
Caratteristiche : Dilatazione venosa, tortuosità ed emorragie retiniche. Alcuni rapporti indicano inefficacia degli steroidi
La CRVO si verifica spesso in persone di mezza età o anziane con fattori di rischio come ipertensione, diabete e arteriosclerosi, e il tipo ischemico causa facilmente gravi deficit visivi. D’altra parte, la papilloflebite si manifesta in giovani sani, la vista è spesso relativamente preservata ed è una malattia a prognosi favorevole che si risolve spontaneamente in 6-12 mesi. Tuttavia, nei giovani con CRVO è importante la diagnosi differenziale con la papilloflebite e può essere necessaria una terapia steroidea sistemica.
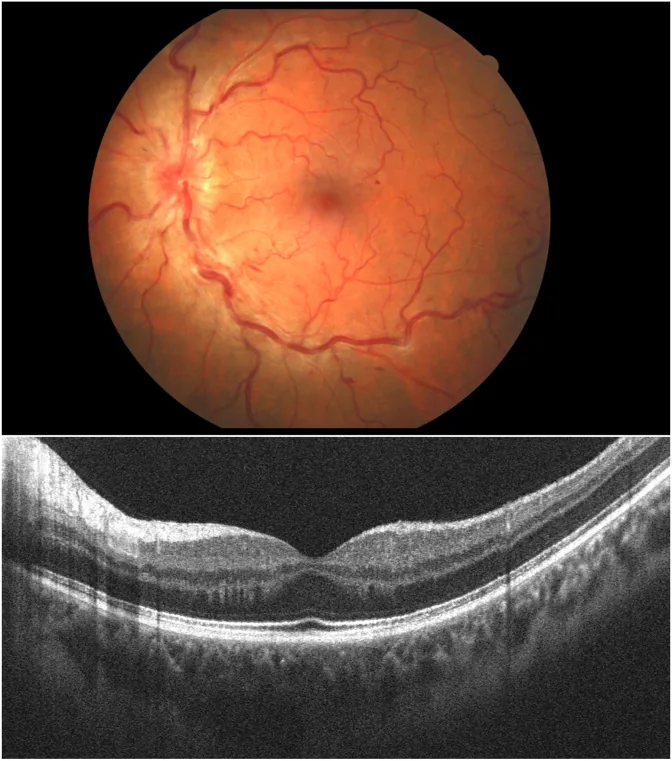
L’eziologia è spesso considerata idiopatica, ma è stata riportata un’associazione con stati di ipercoagulabilità del sangue.
La tabella seguente mostra i principali fattori di rischio e i tassi di comorbidità sistemiche.
| Fattori di rischio / comorbidità | Frequenza / note particolari |
|---|---|
| Diabete | 3–9% |
| Ipertensione | 23–42% |
| Malattie infiammatorie intestinali, psoriasi | Associato |
| Gravidanza, contraccettivi orali | Associato |
| Alta quota, disidratazione | Associato |
Anche l’associazione con disturbi ereditari della coagulazione è importante. La mutazione del fattore V di Leiden (FVL), il più comune disturbo ereditario di ipercoagulabilità in Europa, ha un’alta prevalenza eterozigote del 15% in Grecia (la più alta in Europa), e sono stati riportati casi di papilloflebite dovuti alla combinazione di mutazioni eterozigoti FVL e MTHFR-C677T 2).
Anche l’associazione con COVID-19 sta attirando l’attenzione. Il SARS-CoV-2 causa danno endoteliale vascolare attraverso il recettore ACE2 e attiva il sistema della coagulazione. Si riporta che oltre il 30% dei pazienti con COVID-19 sviluppa eventi tromboembolici venosi e arteriosi, e sono stati segnalati casi di papilloflebite 6 settimane dopo l’infezione 1).
Colpisce prevalentemente giovani donne di età compresa tra 20 e 35 anni. Disturbi della coagulazione (come la mutazione del fattore V di Leiden), postumi di infezione da COVID-19 e uso di contraccettivi orali sono riportati come fattori di rischio. In alcuni casi sono presenti anche malattie sistemiche (ipertensione, diabete).
La papillite venosa è una diagnosi di esclusione, ed è importante differenziarla da malattie comuni nella stessa fascia d’età, come la papilla congestizia e la neurite ottica.
Per confermare la diagnosi e ricercare la causa, vengono eseguiti i seguenti esami.
Le malattie da differenziare includono le seguenti.
Attualmente non esiste un trattamento universalmente accettato basato sull’evidenza.
I corticosteroidi sono il trattamento principale, utilizzati per il sospetto coinvolgimento di vasculite. Efficaci nel tipo I ma non nel tipo II secondo alcuni rapporti. Poiché la malattia può regredire spontaneamente senza trattamento, non ci sono prove chiare della superiorità degli steroidi. Clinicamente, la terapia steroidea sistemica viene spesso presa in considerazione solo per i casi gravi.
Ntora et al. (2021) hanno riportato il caso di una donna di 22 anni (eterozigote per FVL e MTHFR-C677T) trattata con metilprednisolone orale 50 mg/die, con successiva riduzione graduale. Dopo una settimana si è osservato un miglioramento dei segni, dopo un mese una completa risoluzione. L’acuità visiva e il campo visivo sono rimasti normali dopo sei mesi2).
Come altri trattamenti sono stati proposti anche la terapia antiaggregante e anticoagulante, ma la loro efficacia non è stata dimostrata.
In caso di edema maculare grave, può essere presa in considerazione l’iniezione intravitreale di anti-VEGF (non approvato dalla FDA).
Insausti-García et al. (2022) hanno trattato un uomo di 40 anni con papillite dopo infezione da COVID-19 inizialmente con aspirina 100 mg/die per via orale e bromfenac 0,9 mg/mL collirio (2 volte al giorno). Successivamente, per la riduzione dell’acuità visiva (20/200) dovuta a edema maculare, è stato iniettato un impianto intravitreale di desametasone a rilascio prolungato (Ozurdex) e dopo due settimane l’acuità visiva è migliorata a 20/401).
È una malattia che può migliorare spontaneamente senza trattamento e la prognosi è generalmente buona, con una regressione spontanea prevista in 6-12 mesi. Tuttavia, fino al 30% dei casi presenta un rischio di progressione verso l’occlusione venosa ischemica, quindi è indispensabile un follow-up oftalmologico regolare. Vedere la sezione «Trattamento standard» per i dettagli.
La fisiopatologia della papillite venosa non è chiara e si ritiene che il meccanismo non sia unico.
L’ipotesi principale è che un’infiammazione idiopatica della testa del nervo ottico comprima la vena centrale della retina, causando insufficienza venosa secondaria ed emorragie retiniche. Nella classificazione di Hayreh, il tipo I coinvolge un’infiammazione aspecifica dei vasi della lamina cribrosa anteriore, mentre il tipo II coinvolge un’infiammazione della vena centrale della retina a livello della testa del nervo ottico o della lamina cribrosa posteriore.
Meccanismi correlati al COVID-19: è stata proposta la seguente cascata 1).
Il pattern della coagulopatia associata a COVID-19 (CAC) è caratterizzato dall’aumento del D-dimero e del fibrinogeno in parallelo ai marcatori infiammatori1).
Coinvolgimento di anomalie della coagulazione ereditarie è stato riportato. La combinazione di eterozigosi per FVL ed eterozigosi per MTHFR-C677T può causare uno squilibrio della coagulazione e contribuire allo sviluppo di flebite papillare2). La mutazione MTHFR-C677T, quando omozigote, può causare iperomocisteinemia e contribuire a uno stato di ipercoagulabilità, ma la sola eterozigosi potrebbe non portare a iperomocisteinemia.
Il meccanismo non è unico, ma si ipotizza che l’infiammazione della testa del nervo ottico comprima la vena centrale della retina. Nei giovani, in assenza di fattori di rischio per CRVO come ipertensione e arteriosclerosi tipici dell’età media, le anomalie della coagulazione (fattori ereditari) e l’infiammazione post-infettiva (come COVID-19) diventano fattori scatenanti relativamente importanti.
Insausti-García et al. (2022) hanno riportato il caso di un uomo di 40 anni che ha sviluppato papilloflebite 6 settimane dopo l’infezione da COVID-191). Gli esami hanno mostrato un aumento dei marcatori di coagulazione e infiammazione: D-dimero 672 μg/L (normale <460), fibrinogeno 451 mg/dL (normale 200-400), CRP 0,898 mg/dL (normale <0,500). Tutte le trombofilie ereditarie erano normali. Due settimane dopo l’iniezione intravitreale di un impianto di desametasone (Ozurdex), l’acuità visiva è migliorata da 20/200 a 20/40. Il rapido miglioramento con desametasone potrebbe supportare l’ipotesi infiammatoria.
Ntora et al. (2021) hanno riportato il primo caso mondiale di papilloflebite in una donna di 22 anni associata a una combinazione di eterozigosi per FVL e mutazione eterozigote MTHFR-C677T2). La remissione completa è stata ottenuta con solo metilprednisolone orale. Lo screening genetico si è rivelato un importante elemento di ricerca nella diagnosi della papilloflebite. La consultazione ematologica è considerata essenziale per prevenire future complicanze.
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.