Tipo I (tipo edema de papila)
Lesão: Vasos sanguíneos na parte anterior da lâmina cribrosa
Mecanismo: Estase venosa devido a inflamação inespecífica
Características: Edema de papila é predominante. Há relatos de eficácia de esteroides

Papiloflebite (Papillophlebitis) é um subtipo clínico (incompleto) de oclusão da veia central da retina (OVCR), uma doença rara que afeta adultos jovens saudáveis com menos de 45 anos1, 2). Também é chamada de “vasculite do disco óptico”.
Ao contrário da CRVO em pessoas de meia-idade e idosas, que tem como base o envelhecimento, hipertensão e arteriosclerose, a papiloflebite é característica em jovens saudáveis de 20 a 35 anos, especialmente mulheres. Hayreh (1972) classificou esta doença nos dois tipos a seguir.
Tipo I (tipo edema de papila)
Lesão: Vasos sanguíneos na parte anterior da lâmina cribrosa
Mecanismo: Estase venosa devido a inflamação inespecífica
Características: Edema de papila é predominante. Há relatos de eficácia de esteroides
Tipo II (tipo oclusão venosa central)
Lesão: Cabeça do nervo óptico ou região posterior da lâmina cribrosa
Mecanismo: Inflamação da veia central da retina
Características: Acompanhada de dilatação venosa, tortuosidade e hemorragia retiniana. Há relatos de ineficácia de esteroides
A CRVO ocorre mais em idosos com fatores de risco como hipertensão, diabetes e arteriosclerose; o tipo isquêmico tende a causar perda visual grave. Já a papiloflebite ocorre em adultos jovens saudáveis, a visão geralmente é preservada e é uma doença de bom prognóstico que regride espontaneamente em 6–12 meses. No entanto, na CRVO em jovens, é importante diferenciar a papiloflebite, e pode ser necessário tratamento com esteroides sistêmicos.
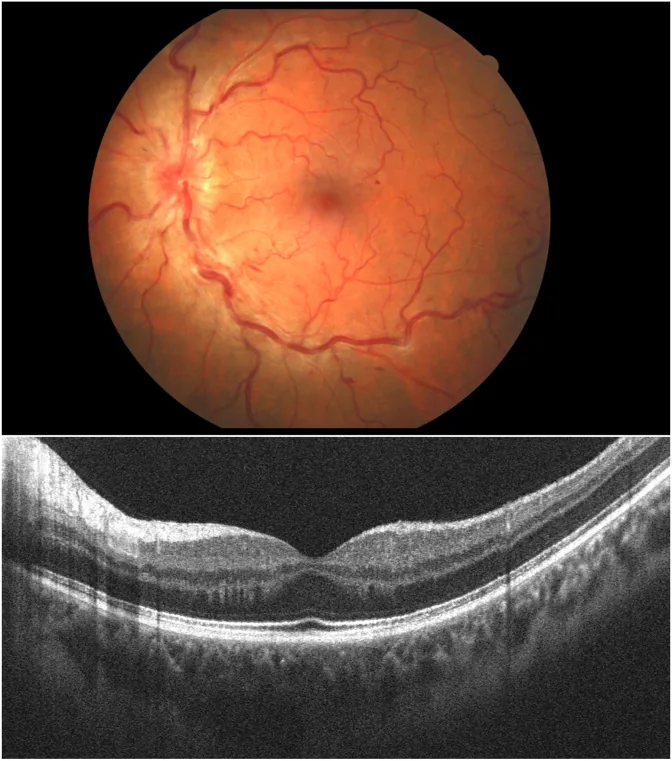
A etiologia é frequentemente considerada idiopática, mas tem sido relatada associação com estados de hipercoagulabilidade sanguínea.
A tabela a seguir mostra os principais fatores de risco e taxas de comorbidades sistêmicas.
| Fatores de Risco e Doenças Associadas | Frequência e Observações Especiais |
|---|---|
| Diabetes | 3–9% |
| Hipertensão | 23–42% |
| Doença inflamatória intestinal, psoríase | Relacionado |
| Gravidez, anticoncepcionais orais | Relacionado |
| Altitude, desidratação | Relacionado |
A associação com distúrbios de coagulação hereditários também é importante. A mutação do Fator V de Leiden (FVL), o distúrbio hereditário de hipercoagulabilidade mais comum na Europa, tem uma prevalência heterozigótica de 15% na Grécia (a mais alta da Europa), e casos de flebite papilar devido à combinação de mutações heterozigóticas de FVL e MTHFR-C677T foram relatados 2).
A associação com a COVID-19 também tem recebido atenção. O SARS-CoV-2 causa dano endotelial vascular através do receptor ACE2 e ativa o sistema de coagulação. Mais de 30% dos pacientes com COVID-19 desenvolvem eventos tromboembólicos venosos e arteriais, e casos de flebite papilar ocorrendo 6 semanas após a infecção também foram relatados 1).
Ocorre mais frequentemente em mulheres jovens entre 20 e 35 anos. Fatores de risco relatados incluem anormalidades de coagulação (como mutação do Fator V Leiden), pós-infecção por COVID-19 e uso de anticoncepcionais orais. Também há casos associados a doenças sistêmicas (hipertensão, diabetes).
A flebite papilar é um diagnóstico de exclusão, sendo importante diferenciá-la de doenças comuns na mesma faixa etária, como papiledema e neurite óptica.
Para confirmar o diagnóstico e investigar a causa, realizam-se os seguintes exames.
As doenças que devem ser diferenciadas incluem:
Atualmente, não existe um tratamento universalmente aceito baseado em evidências.
Os corticosteroides são o principal tratamento, utilizados devido à suspeita de envolvimento de vasculite. Relata-se eficácia no Tipo I, mas não no Tipo II. Como a doença pode melhorar espontaneamente sem tratamento, não há evidência clara de superioridade dos esteroides. A terapia sistêmica com esteroides é frequentemente considerada apenas para casos clinicamente graves.
Ntora et al. (2021) relataram que uma mulher de 22 anos (heterozigótica para FVL + heterozigótica para MTHFR-C677T) iniciou metilprednisolona oral 50 mg/dia com redução gradual, com melhora em 1 semana e resolução completa em 1 mês. A acuidade visual e o campo visual permaneceram normais após 6 meses 2).
Outros tratamentos, como terapia antiplaquetária e anticoagulação, foram propostos, mas sua eficácia não foi comprovada.
Em casos de edema macular grave, a injeção intravítrea de anti-VEGF pode ser considerada (não aprovada pelo FDA).
Insausti-García et al. (2022) relataram um homem de 40 anos com flebite papilar após COVID-19, inicialmente tratado com aspirina 100 mg/dia oral e bromfenaco 0,9 mg/mL colírio 2 vezes ao dia. Posteriormente, foi implantado um implante intravítreo de dexametasona de liberação prolongada (Ozurdex) devido à baixa acuidade visual (20/200) por edema macular, com melhora para 20/40 após 2 semanas 1).
É uma doença que mostra melhora natural mesmo sem tratamento, e o prognóstico é geralmente bom, com regressão espontânea esperada em 6 a 12 meses. No entanto, devido ao risco de até 30% progredir para oclusão venosa isquêmica, o acompanhamento oftalmológico regular é essencial. Consulte a seção “Tratamento Padrão” para detalhes.
A fisiopatologia da flebite papilar não é clara, e acredita-se que o mecanismo de ocorrência não seja único.
A principal hipótese é que a inflamação idiopática do disco óptico comprime a veia central da retina, causando insuficiência venosa secundária e hemorragia intra-retiniana. No Tipo I da classificação de Hayreh, a inflamação inespecífica dos vasos na lâmina cribrosa anterior é postulada como mecanismo, enquanto no Tipo II, a inflamação da veia central da retina no disco óptico ou na lâmina cribrosa posterior é postulada como mecanismo.
Mecanismo relacionado à COVID-19 a seguinte cascata é proposta1).
O padrão de coagulopatia associada à COVID-19 (CAC) é caracterizado pela elevação do D-dímero e fibrinogênio em paralelo com marcadores inflamatórios1).
Envolvimento de anormalidades de coagulação hereditárias também foi relatado. A combinação de heterozigose para FVL e heterozigose para MTHFR-C677T pode causar desequilíbrio de coagulação e contribuir para o desenvolvimento de flebite papilar 2). A mutação MTHFR-C677T em homozigose pode causar hiper-homocisteinemia e contribuir para um estado de hipercoagulabilidade, mas apenas em heterozigose pode não ocorrer hiper-homocisteinemia.
O mecanismo de ocorrência não é único, mas presume-se que a inflamação do disco óptico comprima a veia central da retina. Em jovens, como não há fatores de risco para CRVO de meia-idade, como hipertensão e aterosclerose, anormalidades de coagulação (fatores hereditários) e inflamação pós-infecção (como COVID-19) tornam-se gatilhos relativamente importantes.
Insausti-García et al. (2022) relataram o caso de um homem de 40 anos que desenvolveu flebite papilar 6 semanas após contrair COVID-191). Os exames mostraram aumento dos marcadores de coagulação e inflamação: D-dímero 672 μg/L (normal <460), fibrinogênio 451 mg/dL (normal 200–400), PCR 0,898 mg/dL (normal <0,500). Todos os fatores de trombofilia hereditária estavam normais. A acuidade visual melhorou de 20/200 para 20/40 duas semanas após a injeção de implante intravítreo de dexametasona (Ozurdex). A rápida melhora com dexametasona pode apoiar a hipótese inflamatória.
Ntora et al. (2021) relataram o primeiro caso mundial de papiloflebite em uma mulher de 22 anos devido à combinação de mutações heterozigóticas FVL e MTHFR-C677T 2). Remissão completa apenas com metilprednisolona oral. A triagem genética mostrou-se um item de pesquisa importante no diagnóstico da papiloflebite. A consulta com hematologia é considerada essencial para a prevenção de complicações futuras.
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.