ชนิดที่ 1 (ชนิดบวมของหัวประสาทตา)
รอยโรค: หลอดเลือดบริเวณส่วนหน้าของแผ่น cribrosa
กลไก: ภาวะเลือดดำคั่งเนื่องจากการอักเสบที่ไม่จำเพาะ
ลักษณะเด่น: อาการบวมของหัวประสาทตาเป็นหลัก มีรายงานว่าสเตียรอยด์ได้ผล

Papillophlebitis (Papillophlebitis) เป็นชนิดย่อยทางคลินิก (ชนิดไม่สมบูรณ์) ของการอุดตันของหลอดเลือดดำจอประสาทตาส่วนกลาง (CRVO) ซึ่งเป็นโรคหายากที่เกิดในคนหนุ่มสาวสุขภาพดีอายุต่ำกว่า 45 ปี1, 2) และยังเรียกว่า “optic disc vasculitis”
แตกต่างจาก CRVO ในวัยกลางคนและผู้สูงอายุซึ่งมีสาเหตุจากความชรา ความดันโลหิตสูง และภาวะหลอดเลือดแดงแข็ง ภาวะหลอดเลือดดำอักเสบที่หัวประสาทตา (papillophlebitis) พบได้บ่อยในคนหนุ่มสาวที่มีสุขภาพดีอายุ 20–35 ปี โดยเฉพาะผู้หญิง Hayreh (1972) แบ่งโรคนี้เป็น 2 ชนิดดังนี้
ชนิดที่ 1 (ชนิดบวมของหัวประสาทตา)
รอยโรค: หลอดเลือดบริเวณส่วนหน้าของแผ่น cribrosa
กลไก: ภาวะเลือดดำคั่งเนื่องจากการอักเสบที่ไม่จำเพาะ
ลักษณะเด่น: อาการบวมของหัวประสาทตาเป็นหลัก มีรายงานว่าสเตียรอยด์ได้ผล
ชนิดที่ 2 (ชนิดหลอดเลือดดำส่วนกลางอุดตัน)
รอยโรค: หัวประสาทตาหรือบริเวณด้านหลังของแผ่นลามินาคริบโรซา
กลไก: การอักเสบของหลอดเลือดดำจอประสาทตาส่วนกลาง
ลักษณะ: ร่วมกับการขยายตัวของหลอดเลือดดำ คดเคี้ยว และเลือดออกในจอประสาทตา มีรายงานว่าสเตียรอยด์ไม่ได้ผล
CRVO มักเกิดในผู้สูงอายุที่มีปัจจัยเสี่ยง เช่น ความดันโลหิตสูง เบาหวาน และหลอดเลือดแดงแข็ง ชนิดขาดเลือดมักทำให้การมองเห็นบกพร่องรุนแรง ในขณะที่ papillophlebitis เกิดในคนหนุ่มสาวสุขภาพดี การมองเห็นมักคงที่ค่อนข้างดี เป็นโรคที่มีพยากรณ์โรคดีและหายได้เองใน 6–12 เดือน อย่างไรก็ตาม ใน CRVO ในคนหนุ่มสาว การแยก papillophlebitis ออกเป็นสิ่งสำคัญ และอาจต้องใช้สเตียรอยด์ชนิดทั่วร่างกาย
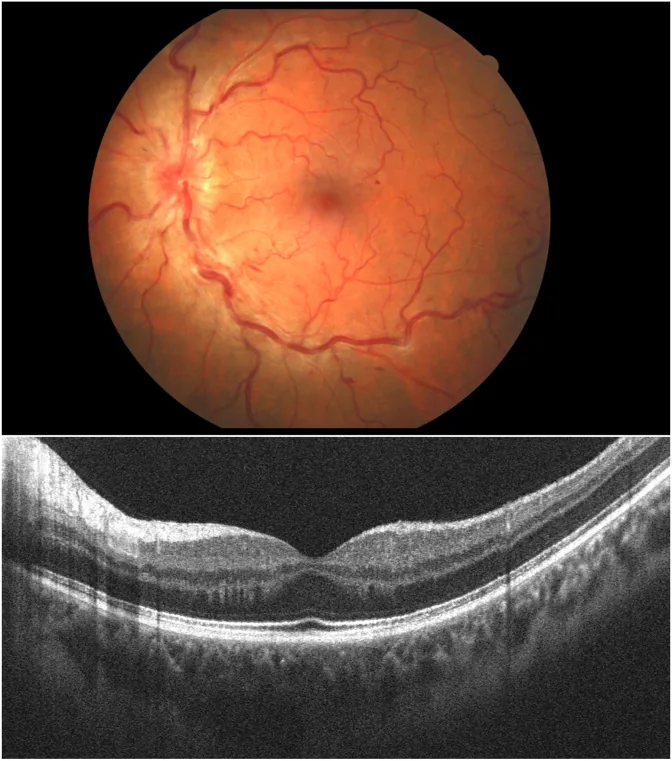
สาเหตุส่วนใหญ่มักสันนิษฐานว่า ไม่ทราบสาเหตุ แต่มีรายงานความสัมพันธ์กับภาวะเลือดแข็งตัวมากเกินไป
ตารางต่อไปนี้แสดงปัจจัยเสี่ยงหลักและอัตราการเกิดโรคร่วมทางระบบ
| ปัจจัยเสี่ยงและโรคที่เกิดร่วม | ความถี่และข้อสังเกตพิเศษ |
|---|---|
| เบาหวาน | 3–9% |
| ความดันโลหิตสูง | 23–42% |
| โรคลำไส้อักเสบ โรคสะเก็ดเงิน | เกี่ยวข้อง |
| การตั้งครรภ์ ยาคุมกำเนิดชนิดรับประทาน | เกี่ยวข้อง |
| ที่สูง ภาวะขาดน้ำ | เกี่ยวข้อง |
ความสัมพันธ์กับความผิดปกติของการแข็งตัวของเลือดที่ถ่ายทอดทางพันธุกรรมก็มีความสำคัญเช่นกัน การกลายพันธุ์ Factor V Leiden (FVL) ซึ่งเป็นความผิดปกติของการแข็งตัวของเลือดมากเกินไปที่ถ่ายทอดทางพันธุกรรมที่พบบ่อยที่สุดในยุโรป มีความชุกของ heterozygous 15% ในกรีซ (สูงที่สุดในยุโรป) และมีรายงานกรณีของ papillary phlebitis จากการรวมกันของการกลายพันธุ์ heterozygous ของ FVL และ MTHFR-C677T 2)
ความสัมพันธ์กับ COVID-19 ก็ได้รับความสนใจเช่นกัน SARS-CoV-2 ทำให้เกิดความเสียหายต่อเยื่อบุผนังหลอดเลือดผ่านตัวรับ ACE2 และกระตุ้นระบบการแข็งตัวของเลือด ผู้ป่วย COVID-19 มากกว่า 30% มีรายงานว่าเกิดเหตุการณ์ลิ่มเลือดอุดตันในหลอดเลือดดำและหลอดเลือดแดง และมีรายงานกรณีของ papillary phlebitis ที่เกิดขึ้น 6 สัปดาห์หลังการติดเชื้อ 1)
พบบ่อยในหญิงสาวอายุ 20–35 ปี ปัจจัยเสี่ยงที่รายงาน ได้แก่ ความผิดปกติของการแข็งตัวของเลือด (เช่น การกลายพันธุ์ของ Factor V Leiden) ภายหลังการติดเชื้อ COVID-19 และการใช้ยาคุมกำเนิดชนิดรับประทาน บางกรณีมีโรคร่วมทางระบบ (ความดันโลหิตสูง เบาหวาน)
ภาวะหลอดเลือดดำอักเสบที่หัวประสาทตาเป็นการวินิจฉัยโดยการแยกโรคออก สิ่งสำคัญคือต้องแยกความแตกต่างจากโรคที่พบบ่อยในช่วงอายุเดียวกัน เช่น ภาวะหัวประสาทตาบวมและประสาทตาอักเสบ
เพื่อยืนยันการวินิจฉัยและค้นหาสาเหตุ ให้ทำการตรวจดังต่อไปนี้
โรคที่ควรแยกออก ได้แก่:
ปัจจุบันยังไม่มีการรักษาที่เป็นที่ยอมรับในระดับสากลโดยอาศัยหลักฐาน
คอร์ติโคสเตียรอยด์เป็นการรักษาหลัก ใช้เนื่องจากสงสัยว่ามีการอักเสบของหลอดเลือด มีรายงานว่าได้ผลในชนิดที่ 1 แต่ไม่ได้ผลในชนิดที่ 2 เนื่องจากโรคสามารถดีขึ้นเองได้โดยไม่ต้องรักษา จึงไม่มีหลักฐานชัดเจนว่าสเตียรอยด์เหนือกว่า มักพิจารณาการรักษาด้วยสเตียรอยด์ทั่วร่างกายเฉพาะในกรณีที่มีอาการรุนแรงทางคลินิก
Ntora และคณะ (2021) รายงานหญิงอายุ 22 ปี (มี FVL heterozygous ร่วมกับ MTHFR-C677T heterozygous) เริ่มรับประทาน methylprednisolone 50 มก./วัน และค่อยๆ ลดขนาด อาการดีขึ้นภายใน 1 สัปดาห์ และหายสนิทใน 1 เดือน การมองเห็นและลานสายตายังคงปกติหลังจาก 6 เดือน 2).
การรักษาอื่นๆ เช่น การต้านเกล็ดเลือดและการต้านการแข็งตัวของเลือดได้รับการเสนอ แต่ยังไม่มีการพิสูจน์ประสิทธิภาพ
ในกรณีจอประสาทตาบวมอย่างรุนแรง อาจพิจารณาฉีดยา anti-VEGF เข้าในน้ำวุ้นตา (ยังไม่ได้รับการอนุมัติจาก FDA)
Insausti-García และคณะ (2022) รายงานชายอายุ 40 ปีที่มีภาวะหลอดเลือดดำอักเสบที่หัวประสาทตาหลังติดเชื้อ COVID-19 เริ่มรักษาด้วย aspirin 100 มก./วัน รับประทาน และ bromfenac 0.9 มก./มล. ยาหยอดตา 2 ครั้ง/วัน ต่อมาได้ใส่ implant dexamethasone ชนิดปลดปล่อยช้าในน้ำวุ้นตา (Ozurdex) เนื่องจากสายตาแย่ลง (20/200) จากจอประสาทตาบวม และสายตาดีขึ้นเป็น 20/40 หลังจาก 2 สัปดาห์ 1).
เป็นโรคที่สามารถดีขึ้นได้เองแม้ไม่ได้รับการรักษา การพยากรณ์โรคโดยทั่วไปดี คาดว่าจะหายได้เองภายใน 6-12 เดือน อย่างไรก็ตาม เนื่องจากมีความเสี่ยงสูงถึง 30% ที่จะลุกลามไปสู่การอุดตันของหลอดเลือดดำขาดเลือด การติดตามผลทางจักษุวิทยาอย่างสม่ำเสมอจึงเป็นสิ่งจำเป็น ดูรายละเอียดในหัวข้อ “วิธีการรักษามาตรฐาน”
พยาธิสรีรวิทยาของ papillophlebitis ยังไม่ชัดเจน และเชื่อว่ากลไกการเกิดโรคไม่ได้มีเพียงกลไกเดียว
สมมติฐานหลักคือ การอักเสบที่ไม่ทราบสาเหตุของจานประสาทตากดทับหลอดเลือดดำกลางจอประสาทตา ทำให้เกิดภาวะหลอดเลือดดำไม่เพียงพอทุติยภูมิและเลือดออกในจอประสาทตา ในการจำแนกประเภท Hayreh Type I การอักเสบที่ไม่จำเพาะของหลอดเลือดบริเวณ lamina cribrosa ส่วนหน้าถูกสันนิษฐานว่าเป็นกลไก ในขณะที่ Type II การอักเสบของหลอดเลือดดำกลางจอประสาทตาที่จานประสาทตาหรือ lamina cribrosa ส่วนหลังถูกสันนิษฐานว่าเป็นกลไก
กลไกที่เกี่ยวข้องกับ COVID-19 มีการเสนอ cascade ดังต่อไปนี้1).
รูปแบบของภาวะเลือดแข็งตัวผิดปกติที่เกี่ยวข้องกับโควิด-19 (CAC) มีลักษณะเฉพาะคือการเพิ่มขึ้นของ D-dimer และไฟบริโนเจนควบคู่ไปกับเครื่องหมายการอักเสบ1).
การมีส่วนร่วมของความผิดปกติของการแข็งตัวของเลือดที่ถ่ายทอดทางพันธุกรรม ก็มีรายงานเช่นกัน การรวมกันของ FVL แบบเฮเทอโรไซกัสและ MTHFR-C677T แบบเฮเทอโรไซกัสอาจทำให้เกิดความไม่สมดุลของการแข็งตัวของเลือดและมีส่วนทำให้เกิดการอักเสบของหลอดเลือดดำที่หัวประสาทตา 2) การกลายพันธุ์ MTHFR-C677T ในแบบโฮโมไซกัสอาจทำให้เกิดภาวะโฮโมซิสเทอีนในเลือดสูงและมีส่วนทำให้เกิดภาวะเลือดแข็งตัวมากเกิน แต่ในแบบเฮเทอโรไซกัสเพียงอย่างเดียวอาจไม่ทำให้เกิดภาวะโฮโมซิสเทอีนในเลือดสูง
กลไกการเกิดโรคไม่ได้มีเพียงกลไกเดียว แต่สันนิษฐานว่าการอักเสบของหัวประสาทตากดทับหลอดเลือดดำจอประสาทตาส่วนกลาง ในคนหนุ่มสาว เนื่องจากไม่มีปัจจัยเสี่ยงของ CRVO ในวัยกลางคน เช่น ความดันโลหิตสูงและหลอดเลือดแดงแข็ง ความผิดปกติของการแข็งตัวของเลือด (ปัจจัยทางพันธุกรรม) และการอักเสบหลังการติดเชื้อ (เช่น โควิด-19) จึงเป็นปัจจัยกระตุ้นที่สำคัญ
Insausti-García และคณะ (2022) รายงานกรณีชายอายุ 40 ปีที่เกิดภาวะหลอดเลือดดำอักเสบที่หัวประสาทตา 6 สัปดาห์หลังติดเชื้อ COVID-191) การตรวจพบว่าเครื่องหมายการแข็งตัวของเลือดและการอักเสบสูงขึ้น: D-dimer 672 μg/L (ปกติ <460), fibrinogen 451 mg/dL (ปกติ 200–400), CRP 0.898 mg/dL (ปกติ <0.500) ปัจจัยการเกิดลิ่มเลือดผิดปกติทางพันธุกรรมทั้งหมดปกติ การมองเห็นดีขึ้นจาก 20/200 เป็น 20/40 หลังจากฉีดยาเดกซาเมทาโซนชนิดฝังในน้ำวุ้นตา (Ozurdex) 2 สัปดาห์ การฟื้นตัวอย่างรวดเร็วด้วยเดกซาเมทาโซนอาจสนับสนุนสมมติฐานการอักเสบ
Ntora และคณะ (2021) รายงานผู้ป่วยรายแรกของโลกที่เป็นโรค papillophlebitis ในหญิงอายุ 22 ปี จากการรวมกันของ FVL heterozygous mutation และ MTHFR-C677T heterozygous mutation 2) หายขาดด้วย methylprednisolone ชนิดรับประทานเพียงอย่างเดียว การตรวจคัดกรองทางพันธุกรรมแสดงให้เห็นว่าเป็นรายการค้นหาที่สำคัญในการวินิจฉัยโรค papillophlebitis การปรึกษาโลหิตวิทยาถือว่าจำเป็นในการป้องกันภาวะแทรกซ้อนในอนาคต
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.