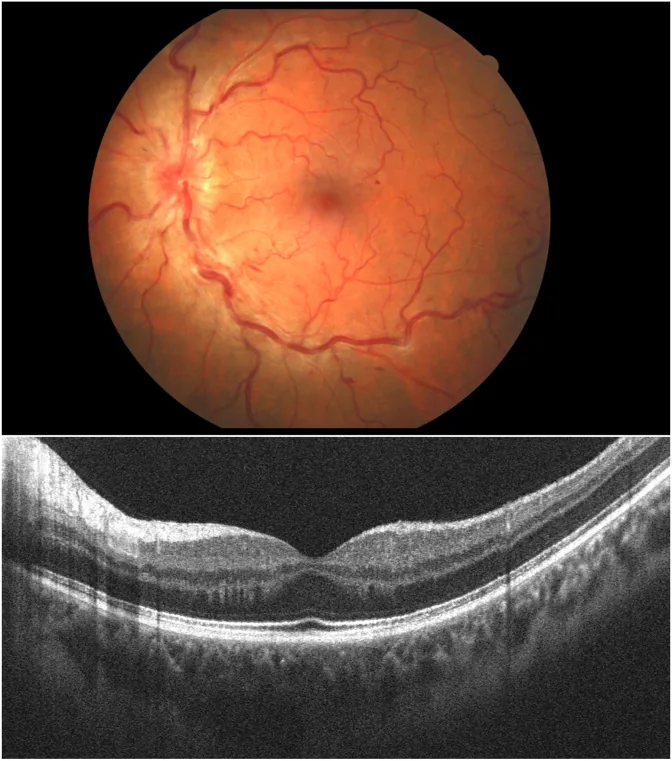
제I형 (유두부종형)
병소: 전사상판 부위의 혈관
기전: 비특이적 염증으로 인한 정맥 울혈
특징: 유두부종이 주를 이룹니다. 스테로이드가 효과적이라는 보고가 있습니다.

유두정맥염(Papillophlebitis)은 망막중심정맥폐쇄(CRVO)의 임상적 아형(불완전형)이며, 45세 미만의 젊은 건강한 사람에게 발생하는 드문 질환입니다1, 2). ‘유두혈관염(optic disc vasculitis)‘이라고도 불립니다.
중년 및 노년층의 CRVO가 노화, 고혈압, 동맥경화를 배경으로 하는 반면, 유두정맥염은 20~35세의 건강한 젊은 층, 특히 여성에게 많이 발생하는 것이 특징입니다. Hayreh(1972)는 이 질환을 다음과 같은 두 가지 유형으로 분류했습니다.
제I형 (유두부종형)
병소: 전사상판 부위의 혈관
기전: 비특이적 염증으로 인한 정맥 울혈
특징: 유두부종이 주를 이룹니다. 스테로이드가 효과적이라는 보고가 있습니다.
제II형 (중심정맥폐쇄형)
병소: 시신경 유두 또는 후사상판부
기전: 망막 중심 정맥의 염증
특징: 정맥 확장, 구불구불함, 망막 출혈을 동반함. 스테로이드 무효라는 보고도 있음
병인은 종종 특발성으로 추정되지만, 혈액 과응고 상태와의 연관성이 보고되었습니다.
아래 표는 주요 위험 요인과 전신 질환 동반율을 보여줍니다.
| 위험 요인/동반 질환 | 빈도/특이 사항 |
|---|---|
| 당뇨병 | 3~9% |
| 고혈압 | 23~42% |
| 염증성 장질환, 건선 | 관련 있음 |
| 임신, 경구 피임약 | 관련 있음 |
| 고지대, 탈수 | 관련 있음 |
유전성 응고 이상과의 연관성도 중요합니다. 유럽에서 가장 흔한 유전성 과응고 장애인 Factor V Leiden(FVL) 변이는 그리스에서 이형접합 유병률이 15%(유럽 최고 수준)로 높으며, FVL과 MTHFR-C677T 이형접합 변이가 병발하여 유두정맥 염증이 발생한 사례가 보고되었습니다2).
COVID-19와의 연관성도 주목받고 있습니다. SARS-CoV-2는 ACE2 수용체를 통해 혈관 내피 손상을 일으키고 응고계를 활성화합니다. COVID-19 환자의 30% 이상에서 정맥 또는 동맥 혈전색전증이 발생하며, 감염 6주 후에 유두정맥 염증이 발생한 사례도 보고되었습니다1).
20~35세의 젊은 여성에게 많습니다. 응고 이상(Factor V Leiden 변이 등), COVID-19 감염 후, 경구 피임약 사용 등이 위험 인자로 보고되었습니다. 전신 질환(고혈압, 당뇨병)이 동반된 경우도 있습니다.
유두정맥염은 배제 진단이며, 같은 연령대에서 흔한 질환인 유두부종, 시신경염 등과의 감별이 중요합니다.
진단 확정과 원인 검색을 위해 다음 검사를 시행합니다.
감별해야 할 질환으로 다음이 있습니다.
현재까지 근거 기반의 보편적으로 인정된 치료법은 확립되지 않았습니다.
부신피질 스테로이드가 주요 치료법이며, 혈관염의 관여가 추정되어 사용됩니다. I형에는 효과적이지만 II형에는 효과가 없다는 보고도 있습니다. 치료 없이도 자연 회복을 보이는 질환이므로, 스테로이드의 명확한 우월성을 입증하는 근거는 없습니다. 임상적으로 중증인 경우에만 전신 스테로이드 요법을 고려하는 경우가 많습니다.
Ntora 등(2021)은 22세 여성(FVL 이형접합 + MTHFR-C677T 이형접합 돌연변이 병발)에게 경구 메틸프레드니솔론 50mg/일을 시작하여 점차 감량한 결과, 1주 내에 소견이 개선되고 1개월에 완전히 소실되었음을 확인했습니다. 시력과 시야는 6개월 후에도 정상으로 유지되었습니다2).
다른 치료법으로 항혈소판 요법과 항응고 요법이 제안되었지만 효과는 입증되지 않았습니다.
황반 부종이 심한 경우 유리체강 내 항VEGF 약물 주입이 고려될 수 있습니다(FDA 승인되지 않음).
Insausti-García 등(2022)은 COVID-19 감염 후 유두정맥염이 발생한 40세 남성에게 초기에 아스피린 100mg/일 경구와 브롬페낙 0.9mg/mL 점안액(1일 2회)으로 치료를 시작했습니다. 이후 황반 부종으로 인한 시력 저하(20/200)에 대해 유리체 내 덱사메타손 서방형 임플란트(Ozurdex)를 주입하여 2주 후 시력이 20/40으로 개선되었습니다1).
이 질환은 치료 없이도 자연 호전을 보이며, 예후는 대체로 양호하여 6~12개월 내 자연 소실이 기대됩니다. 그러나 최대 30%에서 허혈성 정맥 폐쇄로 진행될 위험이 있으므로 정기적인 안과 경과 관찰이 필수적입니다. 자세한 내용은 “표준 치료법” 항목을 참조하십시오.
유두정맥염의 병태생리는 명확하지 않으며, 발병 기전이 단일하지 않은 것으로 생각됩니다.
주요 가설로는 시신경 유두의 특발성 염증이 망막 중심 정맥을 압박하여 이차적인 정맥 기능 부전 및 망막 내 출혈을 유발한다는 설이 있습니다. Hayreh 분류의 Type I에서는 전사상판부 혈관의 비특이적 염증이, Type II에서는 시신경 유두부 또는 후사상판부에서 망막 중심 정맥의 염증이 기전으로 추정됩니다.
COVID-19 관련 발병 기전에 대해서는 다음과 같은 캐스케이드가 제안되었습니다1).
COVID-19 관련 응고 이상(CAC)의 패턴으로 D-이량체와 피브리노겐 상승이 염증 표지자와 병행하여 발생하는 것이 특징입니다1).
유전성 응고 이상의 관련성도 보고되었습니다. FVL 이형접합과 MTHFR-C677T 이형접합의 병발이 응고 불균형을 초래하여 유두정맥염 발생에 기여할 수 있는 것으로 추정됩니다2). MTHFR-C677T 돌연변이는 동형접합인 경우 고호모시스테인혈증을 유발하여 과응고 상태에 기여할 수 있지만, 이형접합만으로는 고호모시스테인혈증이 발생하지 않는 경우도 있습니다.
발병 기전은 단일하지 않지만, 시신경 유두의 염증이 망막 중심 정맥을 압박하는 메커니즘이 추정됩니다. 젊은 사람의 경우 고혈압·동맥경화 같은 중장년층의 CRVO 위험 인자가 없기 때문에, 응고 이상(유전적 요인)이나 감염 후 염증(COVID-19 등)이 상대적으로 중요한 유발 요인이 됩니다.
Insausti-García 등(2022)은 40세 남성이 COVID-19 감염 6주 후 유두정맥염이 발생한 증례를 보고했습니다1). 검사에서 D-이량체 672 μg/L(정상 <460), 피브리노겐 451 mg/dL(정상 200–400), CRP 0.898 mg/dL(정상 <0.500)로 응고 및 염증 지표 상승이 확인되었습니다. 모든 유전성 혈전성 소인 검사는 정상이었습니다. 유리체내 덱사메타손 임플란트(Ozurdex) 주입 후 2주 만에 시력이 20/200에서 20/40으로 개선되었습니다. 덱사메타손에 의한 빠른 개선은 염증 가설을 지지할 수 있습니다.
Ntora 등(2021)은 FVL 이형접합과 MTHFR-C677T 이형접합 돌연변이가 동반된 22세 여성의 유두정맥염 증례를 세계 최초로 보고했습니다2). 경구 메틸프레드니솔론 단독으로 완전 관해되었습니다. 유전자 선별검사는 유두정맥염 진단에서 중요한 검색 항목임이 입증되었습니다. 혈액내과 상담은 향후 합병증 예방에 필수적입니다.
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.