प्रकार I (पैपिला एडिमा प्रकार)
घाव : पूर्वकाल क्रिब्रीफॉर्म प्लेट की रक्त वाहिकाएं
तंत्र : गैर-विशिष्ट सूजन के कारण शिरापरक ठहराव
विशेषताएं : पैपिला एडिमा प्रमुख। स्टेरॉयड प्रभावी होने की रिपोर्टें हैं।

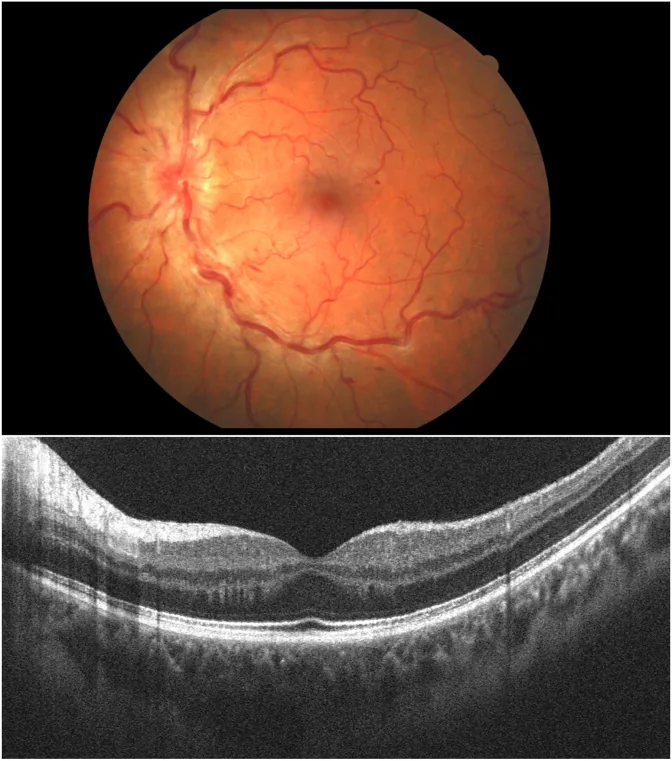
पैपिलोफ्लेबाइटिस (Papillophlebitis) रेटिनल सेंट्रल वेन ऑक्लूजन (CRVO) का एक नैदानिक उपप्रकार (अपूर्ण रूप) है, जो 45 वर्ष से कम आयु के युवा स्वस्थ व्यक्तियों में होने वाली एक दुर्लभ बीमारी है1, 2)। इसे ‘ऑप्टिक डिस्क वैस्कुलाइटिस’ भी कहा जाता है।
मध्यम आयु वर्ग के लोगों में CRVO उम्र बढ़ने, उच्च रक्तचाप और धमनीकाठिन्य के कारण होता है, जबकि पैपिलोफ्लेबिटिस 20-35 वर्ष के स्वस्थ युवाओं, विशेषकर महिलाओं में अधिक पाया जाता है। Hayreh (1972) ने इस रोग को निम्नलिखित दो प्रकारों में वर्गीकृत किया।
प्रकार I (पैपिला एडिमा प्रकार)
घाव : पूर्वकाल क्रिब्रीफॉर्म प्लेट की रक्त वाहिकाएं
तंत्र : गैर-विशिष्ट सूजन के कारण शिरापरक ठहराव
विशेषताएं : पैपिला एडिमा प्रमुख। स्टेरॉयड प्रभावी होने की रिपोर्टें हैं।
प्रकार II (केंद्रीय शिरा अवरोध प्रकार)
घाव : ऑप्टिक डिस्क या पश्च क्रिब्रीफॉर्म प्लेट क्षेत्र
तंत्र : रेटिना की केंद्रीय शिरा की सूजन
विशेषताएं : शिरापरक फैलाव, टेढ़ापन और रेटिना रक्तस्राव के साथ। कुछ रिपोर्टों में स्टेरॉयड अप्रभावी बताया गया है
CRVO अक्सर उच्च रक्तचाप, मधुमेह और धमनीकाठिन्य जैसे जोखिम कारकों वाले मध्यम आयु वर्ग या वृद्ध लोगों में होता है, और इस्केमिक प्रकार में गंभीर दृष्टि हानि होने की संभावना अधिक होती है। दूसरी ओर, पैपिलोफ्लेबिटिस युवा स्वस्थ व्यक्तियों में होता है, दृष्टि अक्सर अपेक्षाकृत संरक्षित रहती है, और यह एक अच्छे पूर्वानुमान वाला रोग है जो 6-12 महीनों में स्वतः ठीक हो जाता है। हालांकि, युवा CRVO में पैपिलोफ्लेबिटिस का विभेदन महत्वपूर्ण है, और प्रणालीगत स्टेरॉयड उपचार की आवश्यकता हो सकती है।
एटियोलॉजी प्रायः अज्ञातहेतुक मानी जाती है, लेकिन रक्त के अतिस्कंदन अवस्था से संबंध बताया गया है।
नीचे दी गई तालिका मुख्य जोखिम कारकों और प्रणालीगत रोग सहरुग्णता दरों को दर्शाती है।
| जोखिम कारक / सहरुग्ण रोग | आवृत्ति / विशेष टिप्पणियाँ |
|---|---|
| मधुमेह | 3–9% |
| उच्च रक्तचाप | 23–42% |
| सूजन आंत्र रोग, सोरायसिस | संबंधित |
| गर्भावस्था, मौखिक गर्भनिरोधक | संबंधित |
| ऊँचाई, निर्जलीकरण | संबंधित |
वंशानुगत जमावट विकारों से संबंध भी महत्वपूर्ण है। यूरोप में सबसे आम वंशानुगत अतिजमाव विकार फैक्टर V लीडेन (FVL) उत्परिवर्तन, ग्रीस में 15% (यूरोप में उच्चतम) की उच्च विषमयुग्मजी व्यापकता है, और FVL और MTHFR-C677T विषमयुग्मजी उत्परिवर्तन के संयोजन के कारण पैपिलोफ्लेबाइटिस के मामले रिपोर्ट किए गए हैं 2)।
COVID-19 से संबंध भी ध्यान आकर्षित कर रहा है। SARS-CoV-2 ACE2 रिसेप्टर के माध्यम से संवहनी एंडोथेलियल क्षति का कारण बनता है और जमावट प्रणाली को सक्रिय करता है। COVID-19 के 30% से अधिक रोगियों में शिरापरक और धमनी थ्रोम्बोएम्बोलिक घटनाएँ विकसित होने की सूचना है, और संक्रमण के 6 सप्ताह बाद पैपिलोफ्लेबाइटिस विकसित होने के मामले भी रिपोर्ट किए गए हैं 1)।
यह 20-35 वर्ष की युवा महिलाओं में अधिक पाई जाती है। जमावट विकार (जैसे फैक्टर V लीडेन म्यूटेशन), COVID-19 संक्रमण के बाद, और मौखिक गर्भनिरोधकों का उपयोग जोखिम कारकों के रूप में रिपोर्ट किए गए हैं। कुछ मामलों में प्रणालीगत रोग (उच्च रक्तचाप, मधुमेह) भी सह-मौजूद होते हैं।
पैपिलिटिस वेनोसा एक बहिष्करण निदान है, और इसी आयु वर्ग में सामान्य बीमारियों जैसे कंजेस्टिव पैपिला और ऑप्टिक न्यूरिटिस से अंतर करना महत्वपूर्ण है।
निदान की पुष्टि और कारण की खोज के लिए निम्नलिखित परीक्षण किए जाते हैं।
निम्नलिखित रोगों को विभेदित किया जाना चाहिए।
वर्तमान में साक्ष्य-आधारित कोई सार्वभौमिक रूप से स्वीकृत उपचार स्थापित नहीं है।
एड्रेनोकोर्टिकल स्टेरॉयड मुख्य उपचार है, जो वास्कुलिटिस की संभावित भागीदारी के कारण उपयोग किया जाता है। टाइप I में प्रभावी, लेकिन टाइप II में अप्रभावी होने की रिपोर्टें हैं। चूंकि यह बिना उपचार के स्वतः ठीक हो सकता है, स्टेरॉयड की स्पष्ट श्रेष्ठता का कोई सबूत नहीं है। नैदानिक रूप से गंभीर मामलों में ही प्रणालीगत स्टेरॉयड थेरेपी पर विचार किया जाता है।
Ntora एट अल. (2021) ने 22 वर्षीय महिला (FVL हेटेरोज़ीगस + MTHFR-C677T हेटेरोज़ीगस उत्परिवर्तन सह-अस्तित्व) में मौखिक मिथाइलप्रेडनिसोलोन 50 मिलीग्राम/दिन शुरू करके धीरे-धीरे कम किया। एक सप्ताह में लक्षणों में सुधार और एक महीने में पूर्ण समाधान देखा गया। छह महीने बाद भी दृष्टि और दृश्य क्षेत्र सामान्य बने रहे2).
अन्य उपचारों के रूप में एंटीप्लेटलेट थेरेपी और एंटीकोआगुलेंट थेरेपी भी सुझाई गई है, लेकिन उनकी प्रभावशीलता सिद्ध नहीं हुई है।
गंभीर मैक्यूलर एडिमा के उपचार के लिए, इंट्राविट्रियल एंटी-वीईजीएफ इंजेक्शन पर विचार किया जा सकता है (एफडीए द्वारा अनुमोदित नहीं)।
Insausti-García एट अल. (2022) ने COVID-19 संक्रमण के बाद पैपिलिटिस विकसित करने वाले 40 वर्षीय पुरुष का प्रारंभ में एस्पिरिन 100 मिलीग्राम/दिन मौखिक और ब्रोम्फेनाक 0.9 मिलीग्राम/एमएल आई ड्रॉप (दिन में दो बार) से उपचार किया। बाद में मैक्यूलर एडिमा के कारण दृष्टि हानि (20/200) के लिए इंट्राविट्रियल डेक्सामेथासोन सस्टेन्ड-रिलीज़ इम्प्लांट (Ozurdex) इंजेक्ट किया गया, और दो सप्ताह बाद दृष्टि 20/40 में सुधार हुआ1).
यह एक ऐसी बीमारी है जो बिना इलाज के भी स्वाभाविक रूप से ठीक हो सकती है, और इसका पूर्वानुमान आमतौर पर अच्छा होता है, 6-12 महीनों में स्वतः समाधान की उम्मीद की जाती है। हालांकि, 30% तक मामलों में इस्केमिक शिरापरक अवरोध का खतरा होता है, इसलिए नियमित नेत्र संबंधी अनुवर्ती आवश्यक है। विवरण के लिए «मानक उपचार» अनुभाग देखें।
पैपिलिटिस वेनोसा की पैथोफिजियोलॉजी स्पष्ट नहीं है, और ऐसा माना जाता है कि इसका एक भी तंत्र नहीं है।
मुख्य परिकल्पना यह है कि ऑप्टिक डिस्क की अज्ञातहेतुक सूजन रेटिना की केंद्रीय शिरा को संकुचित करती है, जिससे द्वितीयक शिरापरक अपर्याप्तता और रेटिना में रक्तस्राव होता है। हेयरेह वर्गीकरण में, टाइप I में पूर्वकाल लैमिना क्रिब्रोसा वाहिकाओं की गैर-विशिष्ट सूजन शामिल है, जबकि टाइप II में ऑप्टिक डिस्क या पश्च लैमिना क्रिब्रोसा में रेटिना की केंद्रीय शिरा की सूजन शामिल है।
COVID-19 से संबंधित तंत्र : निम्नलिखित कैस्केड प्रस्तावित किया गया है 1)।
COVID-19 से संबंधित जमावट असामान्यता (CAC) के पैटर्न में, D-डिमर और फाइब्रिनोजेन का बढ़ना सूजन मार्करों के समानांतर होता है, यह विशेषता है1)।
वंशानुगत जमावट असामान्यताओं की भूमिका की भी रिपोर्ट है। FVL हेटेरोज़ाइगस और MTHFR-C677T हेटेरोज़ाइगस का संयोजन जमावट असंतुलन पैदा कर सकता है और पैपिलरी फ्लेबिटिस के विकास में योगदान दे सकता है2)। MTHFR-C677T उत्परिवर्तन, जब समयुग्मजी होता है, तो हाइपरहोमोसिस्टीनेमिया का कारण बन सकता है और हाइपरकोएग्युलेबल अवस्था में योगदान दे सकता है, लेकिन केवल विषमयुग्मजी होने पर हाइपरहोमोसिस्टीनेमिया नहीं हो सकता है।
रोगजनन एकल नहीं है, लेकिन ऑप्टिक डिस्क की सूजन केंद्रीय रेटिना शिरा को संकुचित करने का तंत्र माना जाता है। युवाओं में, मध्यम आयु वर्ग के CRVO जोखिम कारक जैसे उच्च रक्तचाप और धमनीकाठिन्य नहीं होते हैं, इसलिए जमावट असामान्यताएं (वंशानुगत कारक) और संक्रमण के बाद की सूजन (जैसे COVID-19) अपेक्षाकृत महत्वपूर्ण ट्रिगर बन जाते हैं।
Insausti-García एट अल. (2022) ने एक 40 वर्षीय पुरुष में COVID-19 संक्रमण के 6 सप्ताह बाद पैपिलोफ्लेबिटिस विकसित होने के मामले की रिपोर्ट की1)। जांच में डी-डिमर 672 μg/L (सामान्य <460), फाइब्रिनोजेन 451 mg/dL (सामान्य 200-400), CRP 0.898 mg/dL (सामान्य <0.500) के साथ जमावट और सूजन मार्करों में वृद्धि पाई गई। सभी वंशानुगत थ्रोम्बोफिलिया सामान्य थे। इंट्राविट्रियल डेक्सामेथासोन इम्प्लांट (Ozurdex) इंजेक्शन के 2 सप्ताह बाद दृष्टि 20/200 से 20/40 में सुधर गई। डेक्सामेथासोन के साथ तेजी से सुधार सूजन परिकल्पना का समर्थन कर सकता है।
Ntora एट अल. (2021) ने FLV हेटेरोज़ायगोसिटी और MTHFR-C677T हेटेरोज़ायगोसिटी उत्परिवर्तन के संयोजन के कारण पैपिलोफ्लेबिटिस के पहले विश्व मामले (22 वर्षीय महिला) की रिपोर्ट की2)। अकेले मौखिक मिथाइलप्रेडनिसोलोन से पूर्ण छूट प्राप्त हुई। आनुवंशिक जांच पैपिलोफ्लेबिटिस निदान में एक महत्वपूर्ण खोज आइटम साबित हुई। भविष्य की जटिलताओं को रोकने के लिए हेमेटोलॉजी परामर्श आवश्यक माना जाता है।
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.