Tip I (Papilödem tipi)
Lezyon: Lamina kribrosa ön kısmındaki damarlar
Mekanizma: Spesifik olmayan inflamasyona bağlı venöz staz
Özellik: Baskın olarak papilödem. Steroidlerin etkili olduğuna dair raporlar vardır

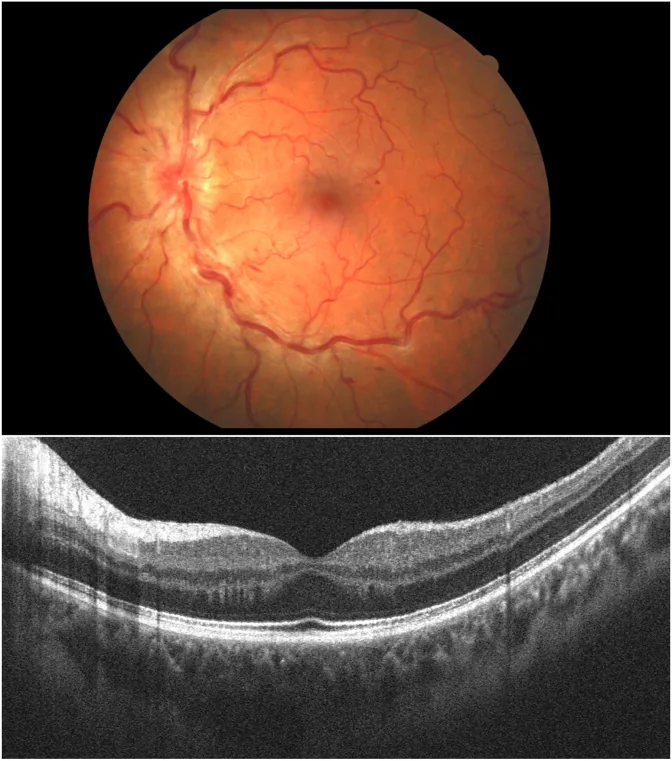
Papilloflebit (Papillophlebitis), santral retinal ven tıkanıklığının (CRVO) klinik bir alt tipidir (inkomplet tip) ve 45 yaş altı sağlıklı gençlerde görülen nadir bir hastalıktır1, 2). Optik disk vasküliti olarak da adlandırılır.
Optik nörit (papillit), orta yaşlılarda yaşlanma, hipertansiyon ve arterioskleroz zemininde gelişen CRVO’nun aksine, 20-35 yaş arası sağlıklı gençlerde, özellikle kadınlarda daha sık görülmesiyle karakterizedir. Hayreh (1972) bu hastalığı aşağıdaki iki tipe ayırmıştır:
Tip I (Papilödem tipi)
Lezyon: Lamina kribrosa ön kısmındaki damarlar
Mekanizma: Spesifik olmayan inflamasyona bağlı venöz staz
Özellik: Baskın olarak papilödem. Steroidlerin etkili olduğuna dair raporlar vardır
Tip II (Santral ven tıkanıklığı tipi)
Lezyon yeri: Optik sinir başı veya arka lamina kribroza bölgesi
Mekanizma: Retina santral veninin inflamasyonu
Özellikler: Venöz dilatasyon, tortuozite ve retina kanaması eşlik eder. Steroide yanıtsız olduğu bildirilmiştir
CRVO, hipertansiyon, diyabet ve arterioskleroz gibi risk faktörleri olan orta yaşlı ve yaşlı bireylerde sık görülür; iskemik tipte ciddi görme kaybı oluşabilir. Buna karşın papilloflebit, genç sağlıklı bireylerde ortaya çıkar, görme genellikle nispeten korunur ve 6-12 ay içinde kendiliğinden gerileyen iyi prognozlu bir hastalıktır. Ancak gençlerdeki CRVO’da papilloflebit ayırıcı tanısı önemlidir ve sistemik steroid tedavisi gerekebilir.
Etyoloji çoğunlukla idiyopatik olarak kabul edilir, ancak hiperkoagülabilite durumları ile ilişki bildirilmiştir.
Aşağıdaki tablo ana risk faktörlerini ve sistemik hastalık birliktelik oranlarını göstermektedir.
| Risk faktörleri / eşlik eden hastalıklar | Sıklık / özel notlar |
|---|---|
| Diyabet | %3–9 |
| Hipertansiyon | %23–42 |
| İnflamatuvar bağırsak hastalığı, sedef hastalığı | İlişkili |
| Gebelik, oral kontraseptifler | İlişkili |
| Yüksek rakım, dehidratasyon | İlişkili |
Kalıtsal pıhtılaşma bozuklukları ile ilişkisi de önemlidir. Avrupa’da en yaygın kalıtsal hiperkoagülasyon bozukluğu olan Faktör V Leiden (FVL) mutasyonu, Yunanistan’da %15 (Avrupa’nın en yüksek oranı) heterozigot prevalansına sahiptir ve FVL ile MTHFR-C677T heterozigot mutasyonlarının birlikteliğine bağlı papil flebiti vakaları bildirilmiştir 2).
COVID-19 ile ilişkisi de dikkat çekmektedir. SARS-CoV-2, ACE2 reseptörü aracılığıyla vasküler endotel hasarına neden olur ve pıhtılaşma sistemini aktive eder. COVID-19 hastalarının %30’undan fazlasında venöz ve arteriyel tromboembolik olaylar geliştiği ve enfeksiyondan 6 hafta sonra papil flebiti gelişen vakalar bildirilmiştir 1).
20-35 yaş arası genç kadınlarda daha sık görülür. Pıhtılaşma bozuklukları (Faktör V Leiden mutasyonu gibi), COVID-19 geçirme, oral kontraseptif kullanımı risk faktörleri olarak bildirilmiştir. Sistemik hastalıklar (hipertansiyon, diyabet) da eşlik edebilir.
Papil flebiti bir dışlama tanısıdır ve aynı yaş grubunda sık görülen papil ödemi, optik nörit gibi hastalıklardan ayırt edilmesi önemlidir.
Tanıyı doğrulamak ve nedeni araştırmak için aşağıdaki testler yapılır.
Ayırt edilmesi gereken hastalıklar şunlardır:
Kanıta dayalı, evrensel olarak kabul görmüş standart bir tedavi yöntemi henüz mevcut değildir.
Kortikosteroidler ana tedavidir ve vaskülit tutulumu olduğu düşünüldüğü için kullanılır. Tip I’de etkili olduğu, ancak Tip II’de etkisiz olduğu bildirilmiştir. Tedavisiz bile kendiliğinden iyileşme gösteren bir hastalık olduğu için steroidlerin net üstünlüğünü gösteren kanıt yoktur. Klinik olarak sadece ciddi vakalarda sistemik steroid tedavisi düşünülür.
Ntora ve ark. (2021), 22 yaşında bir kadında (FVL heterozigot + MTHFR-C677T heterozigot mutasyon birlikteliği) oral metilprednizolon 50 mg/gün başlayıp kademeli olarak azalttıklarında, bir haftada bulgularda düzelme, bir ayda tam gerileme gözlemledi. Görme keskinliği ve görme alanı 6 ay sonra da normal kaldı2).
Diğer tedaviler olarak antiplatelet ve antikoagülan tedaviler de önerilmiştir ancak etkinlikleri kanıtlanmamıştır.
Şiddetli makula ödemi durumunda, intravitreal anti-VEGF enjeksiyonu düşünülebilir (FDA onaylı değildir).
Insausti-García ve ark. (2022), COVID-19 sonrası papil flebiti gelişen 40 yaşında bir erkekte başlangıçta oral aspirin 100 mg/gün ve bromfenak 0.9 mg/mL göz damlası (günde 2 kez) başladı. Ardından makula ödemine bağlı görme azalması (20/200) nedeniyle intravitreal deksametazon uzun salınımlı implant (Ozurdex) uyguladı ve iki hafta sonra görme 20/40’a düzeldi1).
Tedavisiz kendiliğinden düzelme gösteren bir hastalıktır ve prognoz genellikle iyidir; 6-12 ay içinde kendiliğinden gerileme beklenir. Ancak %30’a varan oranda iskemik ven tıkanıklığına ilerleme riski olduğundan düzenli oftalmolojik takip şarttır. Ayrıntılar için «Standart Tedavi Yöntemleri» bölümüne bakın.
Papil flebitinin patofizyolojisi net değildir ve oluşum mekanizmasının tek bir nedene bağlı olmadığı düşünülmektedir.
Ana hipotez, optik diskteki idiyopatik inflamasyonun retina santral venini sıkıştırarak sekonder venöz yetmezlik ve retina içi kanamaya yol açmasıdır. Hayreh sınıflamasında Tip I’de prelaminer bölge damarlarının nonspesifik inflamasyonu, Tip II’de ise optik disk veya postlaminer bölgede retina santral veninin inflamasyonu mekanizma olarak öne sürülmüştür.
COVID-19 ile ilişkili oluşum mekanizması için aşağıdaki kaskad önerilmiştir1).
COVID-19 ilişkili koagülopati (CAC) paterni, D-dimer ve fibrinojen yüksekliğinin inflamatuar belirteçlerle paralel olarak ortaya çıkmasıyla karakterizedir1).
Kalıtsal pıhtılaşma bozukluklarının rolü de bildirilmiştir. FVL heterozigot ve MTHFR-C677T heterozigot birlikteliğinin pıhtılaşma dengesizliğine yol açarak papilloflebite katkıda bulunabileceği düşünülmektedir2). MTHFR-C677T mutasyonu homozigot durumda hiperhomosisteinemiye ve aşırı pıhtılaşma durumuna yol açabilir, ancak sadece heterozigot durumda hiperhomosisteinemi oluşmayabilir.
Oluş mekanizması tek değildir, ancak optik sinir başı iltihabının retina merkez venini sıkıştırdığı düşünülmektedir. Gençlerde orta yaşlılardaki hipertansiyon ve ateroskleroz gibi CRVO risk faktörleri bulunmadığından, pıhtılaşma bozuklukları (kalıtsal faktörler) ve enfeksiyon sonrası iltihap (COVID-19 gibi) görece önemli tetikleyicilerdir.
Insausti-García ve ark. (2022), COVID-19 enfeksiyonundan 6 hafta sonra papilloflebit gelişen 40 yaşında bir erkek hasta bildirdi1). Testlerde D-dimer 672 μg/L (normal <460), fibrinojen 451 mg/dL (normal 200-400), CRP 0.898 mg/dL (normal <0.500) ile pıhtılaşma ve inflamasyon belirteçlerinde yükselme saptandı. Kalıtsal trombofilik faktörlerin tümü normaldi. İntravitreal deksametazon implantı (Ozurdex) enjeksiyonundan 2 hafta sonra görme 20/200’den 20/40’a düzeldi. Deksametazon ile hızlı düzelme inflamasyon hipotezini destekleyebilir.
Ntora ve ark. (2021), FVL heterozigot ve MTHFR-C677T heterozigot mutasyon birlikteliğine bağlı papilloflebit gelişen 22 yaşında bir kadın olguyu dünyada ilk kez bildirdi2). Sadece oral metilprednizolon ile tam remisyon sağlandı. Genetik taramanın papilloflebit tanısında önemli bir araştırma kalemi olduğu gösterildi. Gelecekteki komplikasyonların önlenmesi için hematoloji konsültasyonu zorunlu kabul edilmektedir.
Insausti-García A, Reche-Sainz JA, Ruiz-Arranz C, et al. Papillophlebitis in a COVID-19 patient: inflammation and hypercoagulable state. Eur J Ophthalmol. 2022;32(1):NP168-NP172.
Ntora E, Dalianis G, Terzidou C. Papillophlebitis associated with coexisting heterozygous mutations of Factor V Leiden and methylenetetrahydrofolate reductase enzyme (C677T). Cureus. 2021;13(5):e15081.
Abdel Jalil S, Amer R. The Spectrum of Papillophlebitis. Ocul Immunol Inflamm. 2024;32(10):2515-2520. PMID: 38842197.