第1期

視網膜血管瘤樣增生(RAP)
一目了然的要點
Section titled “一目了然的要點”1. 什麼是視網膜血管瘤樣增生(RAP)?
Section titled “1. 什麼是視網膜血管瘤樣增生(RAP)?”視網膜血管瘤樣增生(RAP)是年齡相關性黃斑部病變(AMD)的一種特殊亞型。與其他源自脈絡膜血管的AMD不同,RAP的新生血管起源於視網膜深層毛細血管叢,隨著進展可與脈絡膜新生血管吻合。
2001年Yannuzzi等人將其作為獨立疾病概念提出,最初分為第1至第3期 3)。隨後在2010年,Yannuzzi本人增加了第4期,報告了四期分期。另一方面,Freund等人提出了統一的命名「第3型新生血管」,並認為分期沒有必要 4)。
在日本新生血管型AMD診療指引(2024年)中,將黃斑部新生血管統稱為「黃斑新生血管(MNV)」,並將RAP正式分類為「3型MNV」 1)。由於傳統的「脈絡膜新生血管(CNV)」一詞不包括視網膜來源的新生血管,目前正逐步向MNV過渡。
傳統上,黃斑部新生血管被稱為「脈絡膜新生血管(CNV)」,但由於也包括視網膜來源的新生血管,自2020年起國際上使用「黃斑新生血管(MNV)」這一術語 1)。對應於RAP的3型MNV起源於視網膜血管,與脈絡膜來源的1型和2型MNV在起源上明顯不同。
在歐美,新生血管型AMD患者中RAP佔15-20%。在日本,亞洲人中的頻率較低,約為5%。其特徵是好發於老年女性,發病年齡多在70歲以上。
雙眼發病率極高,單眼發病時對側眼的發病風險顯著升高。因此,臨床上追蹤觀察對側眼極為重要。與其他AMD亞型相比,進展較快,即使治療有反應,復發率也高。長期病程中易產生萎縮病灶,被認為是AMD中視力預後不良的亞型。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”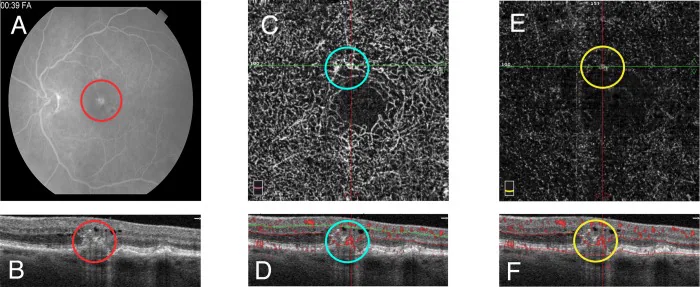
早期至中期出現以下自覺症狀。
症狀進展相對較快,與其他AMD亞型相比,早期即易出現嚴重視力下降。當囊樣黃斑水腫顯著時,可能出現急遽視力下降,因此早期就診及診斷對維持視覺功能至關重要。
臨床所見(醫師檢查確認的所見)
Section titled “臨床所見(醫師檢查確認的所見)”後極部多發性軟性玻璃膜疣聚集及網狀假性玻璃膜疣(RPD)是特徵性基礎所見。RPD是位於視網膜色素上皮(RPE)上的網狀至點狀沉積物,被認為是RAP的前驅病變1)。
活動期可見以下所見。
- 視網膜表層出血和視網膜內出血:後極部有少量至中等量出血。特別是在第1期,新生血管周圍可見少量表層出血,新生血管表現為結節狀紅點。
- 囊樣黃斑水腫:RAP的特徵性表現,與其他AMD亞型相比,更嚴重且更早出現。
- 視網膜下滲出液和漿液性視網膜剝離:第2期及以後出現。
- 色素上皮剝離(PED):在進展期(第3期及以後)合併出現。表現為纖維血管性PED或玻璃膜疣樣PED。
基於RAP分期分類(Yannuzzi 4期分類)的臨床發現如下所示3)。
第2期
第3期
第4期
影像檢查所見
Section titled “影像檢查所見”3型MNV在檢眼鏡或眼底照片下難以觀察,必須透過影像檢查確認1)。主要檢查方法與所見總結如下。
| 檢查 | 特徵性所見 |
|---|---|
| FA | 熱點(結節狀過螢光),後期螢光滲漏明顯 |
| IA(ICGA) | 熱點、RRA/RCA顯示 |
| OCT | bump sign、IRF、SRF、PED、囊樣黃斑水腫 |
| OCTA | 非侵入性顯示視網膜內及視網膜下新生血管 |
OCT是RAP分期與治療效果評估的主要工具。bump sign是RPE正上方的小隆起病變,被認為是3型MNV相對特異的發現。OCT在疾病早期即可見囊樣黃斑水腫,隨著病程進展會併發PED1)。
OCTA的B掃描影像可捕捉到與視網膜表層血管吻合的視網膜內新生血管,延伸至視網膜下或穿透RPE至RPE下的影像1)。由於RAP在視網膜內產生新生血管,因此在AMD中尤其容易透過OCTA顯示異常血管。對於難以重複進行造影檢查的老年患者,OCTA的非侵入性病灶評估非常有用10)。
IRF(視網膜內液)和SRF(視網膜下液)被用作疾病活動性的判斷指標。由於3型MNV的病灶不一定發生在中心凹,因此建議掃描整個黃斑或整個病變區域以準確評估液體1)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”RAP的主要風險因素如下所示。
- 年齡:最大的風險因子。年齡越大,發病風險越高。
- 性別:女性好發。
- 後極部軟性玻璃膜疣:黃斑部出現多個大型軟性玻璃膜疣(長徑≥125μm)是AMD進展的重要前驅表現1)。
- 網狀偽玻璃膜疣(RPD):被認為是與RAP發病最密切相關的前驅病變。RPD不同於通常的玻璃膜疣(位於RPE下),是位於RPE上的網狀至點狀沉積物,廣泛被認為是3型MNV和萎縮型AMD進展的風險因素1)。
- 遺傳易感性:ARMS2基因多態性和CFH(補體H因子)基因多態性與AMD的整體易感性有關11)。大規模全基因組關聯分析已證實這些基因座是AMD發病風險的主要決定因素。
- 吸菸:是AMD整體的風險因素,也是最重要的可改變危險因子。在針對日本人群的Funagata研究、Hisayama研究和Nagahama研究中,均報告了吸菸與AMD的關聯,Hisayama研究指出吸菸習慣使晚期AMD的發病風險增加4倍12)。
雙眼發病率高也是重要特徵,一旦發現單眼發病,必須定期追蹤對側眼。如果對側眼也出現軟性玻璃膜疣或RPD,發病風險會進一步升高,因此需要縮短間隔進行精密檢查。
關於性別比例,新生血管型AMD整體男性較多(男:女=3:1),而RAP則女性發病較多。發病年齡與AMD整體相同或略高,70歲以上佔大多數。
RAP的雙眼發病率極高。即使只有單眼發病,對側眼同樣發病的風險也高於其他AMD亞型。從單眼發病時起,就必須定期對側眼進行精密檢查。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”3型MNV難以透過檢眼鏡或眼底照片觀察,因此確診需要結合多種影像檢查進行系統評估1)。
診斷步驟如下。
- 臨床懷疑:雙眼多發軟性玻璃膜疣的老年患者,後極部出現視網膜內出血時,應懷疑3型MNV。
- OCT檢查:發病早期出現囊樣黃斑水腫,若出現bump sign(RPE斷裂樣團塊反射)則強烈提示。合併PED提示病情進展。
- OCTA檢查:B掃描影像中確認從視網膜表層血管向bump sign的連續血流訊號。非侵入性,尤其適用於難以進行造影檢查的老年患者。
- FA/ICGA檢查:FA顯示結節狀強螢光(熱點)和晚期明顯螢光滲漏。ICGA顯示RRA/RCA作為熱點,有助於確定病期。
活動性評估以OCT為主,非侵入性判斷IRF、SRF和sub-RPE fluid的存在1)。漿液性PED與出血性PED的鑑別透過OCT內容物亮度進行:中亮度為玻璃膜疣,低亮度為漿液性。
與黃斑部毛細血管擴張症2型(MacTel type 2)的鑑別
Section titled “與黃斑部毛細血管擴張症2型(MacTel type 2)的鑑別”MacTel 2型與RAP一樣在黃斑部產生病變,並可合併視網膜下新生血管,因此鑑別很重要5)。
| 鑑別點 | RAP(3型MNV) | MacTel type 2 |
|---|---|---|
| 發病年齡 | 老年(70歲以上多見) | 中老年(50~60歲) |
| 背景所見 | 多發軟性玻璃膜疣和RPD | 中心凹顳側視網膜透明度降低 |
| OCT | bump sign、PED、囊樣水腫 | 橢圓體帶缺損、視網膜空腔(無增厚) |
| 進展速度 | 快(以滲出/出血為主) | 緩慢(以視網膜萎縮為主) |
MacTel 2型的特徵性表現是直角小靜脈(向視網膜深層方向直角彎曲並被牽拉的小靜脈)和晶狀體蛋白樣沉積物。無赤光影像(尤其是共焦藍光反射)顯示黃斑區呈環形或水平橢圓形高反射,在疾病早期即可出現,對診斷有幫助5)。OCT上特徵性表現為無視網膜增厚的視網膜內空腔,進展時可形成外層板層孔或黃斑孔5)。
而RAP在IA上表現為熱點伴軟性玻璃膜疣聚集,OCT上以bump sign和囊樣黃斑水腫為主,可與MacTel明確區分。MacTel以視網膜萎縮為主,進展緩慢;而RAP以滲出/出血為主,進展迅速。
與息肉狀脈絡膜血管病變(PCV)的鑑別
Section titled “與息肉狀脈絡膜血管病變(PCV)的鑑別”PCV在IA上表現為息肉狀病灶(結節狀強螢光)和異常血管網(分支狀血管網),OCT上特徵性表現為內部低反射腔的陡峭RPE隆起1)。眼底照片可見橙紅色隆起病灶。RAP以IA上的熱點為主,囊樣黃斑水腫突出,可資鑑別。PCV常伴有脈絡膜增厚(厚脈絡膜表現),而RAP的背景表現為軟性玻璃膜疣和RPD聚集。
與典型AMD(1型和2型MNV)的鑑別
Section titled “與典型AMD(1型和2型MNV)的鑑別”典型AMD以脈絡膜來源的新生血管為主。1型MNV位於RPE下,OCT上表現為雙層徵。2型MNV位於RPE上(視網膜下腔),OCT上表現為視網膜下中等反射團塊1)。RAP因新生血管來源於視網膜血管且位於視網膜內,早期即出現囊樣黃斑水腫並伴有bump sign,可與之區分。此外,RAP常雙眼發病,且多伴有軟性玻璃膜疣多發。
5. 標準治療方法
Section titled “5. 標準治療方法”玻璃體內抗VEGF藥物注射(第一線治療)
Section titled “玻璃體內抗VEGF藥物注射(第一線治療)”新生血管性AMD的第一線治療是玻璃體內抗VEGF藥物注射1)。對於3型MNV,所有抗VEGF藥物也顯示出視力改善效果。
目前,可用於新生血管性AMD的抗VEGF藥物如下1)。
- 雷珠單抗(Lucentis/雷珠單抗BS):MARINA試驗中,24個月時假注射組視力下降14.9個字母,而雷珠單抗每月注射組視力改善6.6個字母14)。ANCHOR試驗也顯示其優於PDT15)。
- 阿柏西普2mg(Eylea):VIEW 1/2試驗中,初始3次注射後每8週注射一次,在維持視力方面非劣效於雷珠單抗每月注射6)。
- 布羅珠單抗6mg(Beovu):HAWK/HARRIER試驗中,初始3次注射後每8-12週注射一次,在視力改善方面非劣效於阿柏西普,且在減少中心視網膜厚度方面顯示出優效性7)。
- 法瑞西單抗(Vabysmo):針對VEGF和血管生成素-2的雙特異性抗體。TENAYA/LUCERNE試驗中,初始4次注射後每8-16週注射一次,非劣效於阿柏西普8)。
導入期:每月注射1次,通常連續3次(法瑞西單抗為4次),以改善視力1)。
維持期的給藥方法包括以下選擇。
- 固定給藥法:臨床試驗中使用的方法。按固定間隔(如每8週)給藥。
- 按需給藥法(PRN):每月追蹤,僅在觀察到疾病活動時給藥。但長期報告顯示PRN法可能導致視力惡化1, 13)。
- 治療並延長間隔法(T&E):根據疾病活動逐步延長給藥間隔的方法,是目前最推薦的維持療法。統合分析顯示,該方法可維持與每月注射相當的視力改善,且視力結果優於PRN法1)。
針對日本患者的ALTAIR試驗報告,阿柏西普的T&E法(以2週或4週為增量調整間隔)在96週內維持了視力和視網膜厚度的改善9)。關於T&E法應持續多久尚無共識,需根據患者病情和社會狀況判斷1)。
治療中的疾病活動性評估
Section titled “治療中的疾病活動性評估”OCT是評估治療效果的主要工具。MNV周圍液體(IRF、SRF、sub-RPE fluid)的存在或復發提示活動性1)。由於3型MNV的視網膜內新生血管不一定局限於中心凹,建議掃描整個黃斑或整個病變區域進行評估。
當治療中效果不佳(治療抵抗病例)或效果減弱(獲得抗藥性)時,換用其他抗VEGF藥物可能有效1)。RAP是容易表現出治療抵抗性的病變類型,因此在反應不良時早期換藥很重要。有時也會考慮換藥以減輕治療負擔。
光動力療法(PDT)
Section titled “光動力療法(PDT)”目前不建議對第3型MNV單獨使用PDT1)。對於抗VEGF藥物抵抗的病例,可考慮合併PDT,但長期而言PDT可能加重黃斑部萎縮。對於脈絡膜較薄或已有黃斑部萎縮的病例,最好避免使用PDT1)。
合併使用PDT時的處方如下。
- 維替泊芬(維視達):6 mg/體表面積(m²),靜脈輸注10分鐘
- 雷射照射:輸注開始後15分鐘照射(689 nm,600 mW/cm²,83秒)
- 照射範圍:基於血管攝影所見病變最大直徑+1,000 μm的光點大小
- 抗VEGF藥物合併時機:PDT前1週內或PDT當天(避光下)給藥
- 術後管理:治療後2天內需避免直射陽光
新生血管性AMD目前無法完全治癒,若未進行適當治療與長期管理,會導致不可逆的視力下降1)。RAP尤其需要在以下方面長期注意。
- 即使MNV活動性穩定,長期過程中仍可能復發
- 反覆滲出會導致萎縮性變化和纖維性疤痕。長期過程中容易發生視網膜萎縮(地圖狀萎縮),這是不可逆視力下降的主要原因
- 對側眼也高機率發生MNV
當出現嚴重視功能下降時,應積極考慮引入放大鏡、放大閱讀器等低視力輔具。由於新生血管性AMD無法完全治癒,建議與患者共同制定可持續的管理計畫,同時考量患者的社會狀況與對側眼的狀態1)。
個體差異很大,但導入期連續給藥3次(法瑞西單抗為4次)後,採用treat-and-extend法調整給藥間隔1)。RAP比其他AMD亞型更易出現治療抵抗,可能需要多次注射。針對日本人的ALTAIR試驗證實了96週長期維持治療效果9)。法瑞西單抗等新藥可維持最長16週的給藥間隔,有望減輕治療負擔8)。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”新生血管的起源
Section titled “新生血管的起源”RAP的本質是起源於視網膜深層毛細血管叢的視網膜內新生血管。這是其被命名為「3型MNV」的依據,與起源於脈絡膜的1型和2型MNV在發病機制上根本不同1)。
MNV分類中3型MNV的定位如下:
前驅病變與RAP形成的過程
Section titled “前驅病變與RAP形成的過程”軟性玻璃膜疣的聚集和網狀假性玻璃膜疣(RPD)是重要的前驅病變。RPD與一般的玻璃膜疣(位於RPE下方的沉積物)不同,是位於RPE上方的三角錐狀沉積物。在OCT上表現為從RPE層向視網膜內突出的形狀,有些可越過橢圓體帶達到外界膜。RPD與萎縮型AMD和3型MNV(RAP)密切相關,作為RAP發病的預測因子在臨床上受到重視1)。
在RPD和軟性玻璃膜疣積累的背景下,RPE和感光細胞的功能障礙逐漸進展。在慢性低氧環境下,包括VEGF在內的促血管生成因子產生並積累,誘導從深層毛細血管叢發出新生血管芽。新生血管按以下過程逐步進展。
- 第1階段:深層毛細血管叢內的新生血管形成(視網膜內新生血管)
- 第2階段:向視網膜下腔擴展
- 第3階段:合併色素上皮剝離
- 第4階段:與脈絡膜新生血管形成吻合(視網膜-脈絡膜血管吻合)
關於發病途徑的討論
Section titled “關於發病途徑的討論”在2001年Yannuzzi等人的原始報告中,提出了從視網膜側向脈絡膜方向進展的模型3)。然而近年來,隨著OCT的進步,也有報導稱新生血管從脈絡膜側發生並與視網膜血管吻合。Freund等人將形成視網膜-脈絡膜血管吻合的新生血管稱為「3型新生血管」,並認為分期是不必要的4)。
目前,假設有以下三種途徑。
- 視網膜血管→視網膜外層→RPE→脈絡膜(經典途徑)
- 脈絡膜新生血管→RPE→視網膜(逆行途徑)
- 雙向進展
在任何途徑中,RPE和感光細胞的損傷都是VEGF產生增加的起點。一旦視網膜-脈絡膜吻合完成,治療抵抗性進一步增加,向纖維瘢痕的進展加速,因此盡可能在早期階段抑制新生血管活動至關重要。
7. 最新研究與未來展望(研究階段的報告)
Section titled “7. 最新研究與未來展望(研究階段的報告)”法瑞西單抗的長期結果
Section titled “法瑞西單抗的長期結果”TENAYA和LUCERNE試驗的2年結果(Khanani等人,2024年報告)顯示,法瑞西單抗(抗VEGF/抗Ang-2雙特異性抗體)在視力和解剖學結果方面與阿柏西普2mg相比保持非劣效性,約半數患者實現了長達16週間隔的維持給藥8)。通過抑制Ang-2,預期可產生血管穩定和滲出抑制的協同效應。
阿柏西普8mg高劑量製劑
Section titled “阿柏西普8mg高劑量製劑”阿柏西普8mg(高劑量製劑)比現有的2mg製劑濃度更高,在PULSAR試驗中正在探討長達16-20週間隔的維持給藥2)。對於像RAP這樣需要多次注射的疾病類型,延長給藥間隔有望大大減輕治療負擔。
OCTA追蹤的進展
Section titled “OCTA追蹤的進展”OCTA作為一種非侵入性評估視網膜新生血管活動性的方法,正在迅速進入臨床應用10)。RAP由於新生血管存在於視網膜內,適合用OCTA顯示,在老年患者難以進行重複造影檢查時,有望作為替代手段。未來的挑戰是開發基於OCTA定量分析的治療決策演算法。
基因個體化治療與預防策略
Section titled “基因個體化治療與預防策略”基於ARMS2和CFH基因多態性的發病風險分層和個體化治療策略的研究正在推進11)。根據基因圖譜選擇治療和進行預防干預被認為是未來的課題。正在探索在中期AMD階段識別高遺傳風險患者並早期治療干預以改善視力預後的可能性。
黃斑下血腫的外科干預
Section titled “黃斑下血腫的外科干預”在包括RAP在內的新生血管性AMD中,大量黃斑下出血可導致急劇視力下降。在早期階段,玻璃體內注氣術(注入SF6或C3F8 0.3-0.5mL並保持俯臥位)或玻璃體切除術伴血腫移位可能對視力改善有效。也有嘗試聯合使用組織型纖溶酶原激活劑(tPA),但適應症仍需進一步研究1)。
8. 參考文獻
Section titled “8. 參考文獻”- 日本網膜硝子体学会新生血管型加齢黄斑変性診療ガイドライン作成ワーキンググループ. 新生血管型加齢黄斑変性の診療ガイドライン. 日眼会誌. 2024;128(9):680-695.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Age-Related Macular Degeneration Preferred Practice Pattern. Ophthalmology. 2024;131(1):P1-P49.
- Yannuzzi LA, Negrão S, Iida T, et al. Retinal angiomatous proliferation in age-related macular degeneration. Retina. 2001;21(5):416-434.
- Freund KB, Ho IV, Barbazetto IA, et al. Type 3 neovascularization: the expanded spectrum of retinal angiomatous proliferation. Retina. 2008;28(2):201-211.
- 飯田知弘ほか(黄斑部毛細血管拡張症2型診療ガイドライン作成ワーキンググループ). 黄斑部毛細血管拡張症2型診療ガイドライン(第1版). 日眼会誌. 2022;126(4):463-470.
- Heier JS, Brown DM, Chong V, et al. Intravitreal aflibercept (VEGF trap-eye) in wet age-related macular degeneration: VIEW 1 and VIEW 2 study results. Ophthalmology. 2012;119(12):2537-2548.
- Dugel PU, Koh A, Ogura Y, et al. HAWK and HARRIER: phase 3, multicenter, randomized, double-masked trials of brolucizumab for neovascular age-related macular degeneration. Ophthalmology. 2020;127(1):72-84.
- Khanani AM, Kotecha A, Chang A, et al. TENAYA and LUCERNE: 2-year results of faricimab for neovascular age-related macular degeneration. Ophthalmology. 2024;131(7):914-926.
- Ohji M, Takahashi K, Okada AA, et al. Efficacy and safety of intravitreal aflibercept treat-and-extend regimens in exudative age-related macular degeneration: 52- and 96-week findings from ALTAIR. Adv Ther. 2020;37(3):1173-1187.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Fritsche LG, Igl W, Bailey JN, et al. A large genome-wide association study of age-related macular degeneration highlights contributions of rare and common variants. Nat Genet. 2016;48(2):134-143.
- Klein R, Klein BE, Knudtson MD, et al. Fifteen-year cumulative incidence of age-related macular degeneration: the Beaver Dam Eye Study. Ophthalmology. 2007;114(2):253-262.
- Martin DF, Maguire MG, Fine SL, et al. Ranibizumab and bevacizumab for treatment of neovascular age-related macular degeneration: two-year results. Ophthalmology. 2012;119(7):1388-1398.
- Rosenfeld PJ, Brown DM, Heier JS, et al. Ranibizumab for neovascular age-related macular degeneration. N Engl J Med. 2006;355:1419-1431.
- Brown DM, Kaiser PK, Michels M, et al. Ranibizumab versus verteporfin for neovascular age-related macular degeneration. N Engl J Med. 2006;355:1432-1444.
