星狀玻璃體症(AH)
顆粒形狀:球形
成分:鈣、磷脂、黏多醣
玻璃體狀態:非液化,保持凝膠狀態
靜止時行為:回到原位
症狀:通常無症狀
發病背景:年齡相關性變性

星狀玻璃體症(Asteroid Hyalosis; AH)是一種通常見於60歲以上老年人的玻璃體纖維變性疾病。星狀體(asteroid body; AB)沉積在玻璃體的膠原纖維內,導致玻璃體變性。星狀體主要成分為含鈣磷脂和黏多醣(或磷酸鈣),呈黃白色球狀粗顆粒,漂浮在玻璃體中。隨眼球運動而移動,但靜止時回到原位。
1894年由Alfred Hugh Benson首次描述,後來Luxenberg和Sime將其命名為「asteroid hyalosis」。與閃輝性玻璃體融化症(synchysis scintillans)是不同的獨立疾病(參見鑑別診斷)。
80%為單眼。盛行率約1-2%,三大流行病學研究報告如下結果。
| 研究 | 盛行率 | 備註 |
|---|---|---|
| Beaver Dam Eye Study | 1.2% | 43-54歲:0.2% → 75-86歲:2.9%。男性1.4% vs 女性0.6%5) |
| 藍山眼科研究 | 1.0% | 49-55歲 0% → 75-97歲 2.1%6) |
| UCLA解剖隊列(10,801人) | 1.96% | 病理學分析7) |
性別差異方面,男性(1.4%)多於女性(0.6%),好發於60歲以上的老年人。5)
與糖尿病的關聯常被提及。然而,Beaver Dam、Blue Mountains和UCLA研究均未確認顯著關聯。5)6)7) 以單眼發病為主也對其與全身疾病的關聯提出了質疑。
長期以來一直有報導稱其與糖尿病有關。然而,Beaver Dam眼科研究、Blue Mountains眼科研究和UCLA解剖隊列這三項大規模研究均未確認顯著關聯。5)6)7) 以單眼發病為主也對其與全身疾病的直接因果關係提出了質疑。
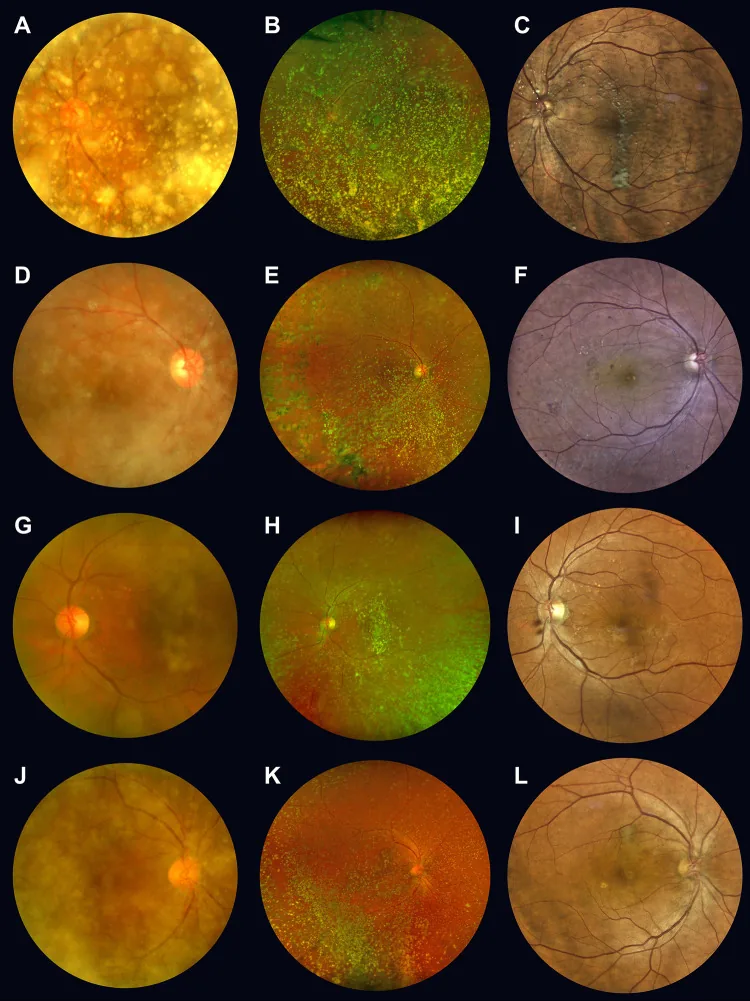
通常無症狀。即使有中度混濁,患者也常不察覺飛蚊症,視力良好,通常無需治療。即使嚴重混濁,視力也得以保持是其特點,甚至當星狀玻璃體症嚴重到難以觀察眼底時,視力仍良好且常無需治療。
少數情況下,以後部玻璃體剝離(PVD)發生為契機,出現急性視力下降。其機制是星狀體集中到前部玻璃體,使眼球結點附近的混濁密度升高,從而遮擋視軸。3)
Marlow等人的6眼病例系列中,所有病例均表現為急性或亞急性視力下降。術前最佳矯正視力(BCVA)平均為20/150(範圍20/25至20/2500),伴隨後部玻璃體剝離進展的平均下降量為logMAR 0.70。3)
必須用裂隙燈顯微鏡觀察前部玻璃體。讓患者轉動眼球,觀察玻璃體的運動。裂隙燈顯微鏡下可見黃白色、球狀的粗大顆粒漂浮在玻璃體中。
隨眼球運動而移動,但靜止時回到原位。這是因為玻璃體未液化,星狀體仍附著在玻璃體纖維上並跟隨運動。星狀體是較大的顆粒,容易與白血球區分。
玻璃體液化通常不發生,很多病例不發生後部玻璃體剝離。其特點是玻璃體與視網膜粘連牢固,不易發生後部玻璃體剝離。在星狀玻璃體病變眼中發生後部玻璃體剝離時,由於異常的玻璃體視網膜粘連,容易伴有玻璃體劈裂。3)
Marlow等人的6眼中,3眼確認完全後部玻璃體剝離,3眼確認部分後部玻璃體剝離(玻璃體劈裂)。3)
高度混濁的注意事項:在增殖性糖尿病視網膜病變病例中,視網膜光凝術常常困難,玻璃體手術也可能難度較高。
年齡增長是最大的風險因素。通常見於60歲以上的老年人。此外,還報告了與以下因素的關聯。
使用裂隙燈顯微鏡觀察前部玻璃體是必需的。讓患者轉動眼球,觀察玻璃體的運動即可診斷。玻璃體中出現特徵性的黃白色球形混濁,眼球運動時移動,靜止時回到原位,這是診斷的關鍵。這些是由鈣結晶形成的大顆粒,診斷相對容易。
各項檢查的特點如下所示。
| 檢查方法 | 特點 | 適用場景 |
|---|---|---|
| OCT | 受AH影響小(830nm波長) | 玻璃體視網膜界面評估 |
| FA | 可在AH下拍攝 | 合併糖尿病視網膜病變病例 |
| 超音波B模式 | 無後方回聲缺損的高亮度焦點 | 眼底無法窺見時 |
最重要的鑑別是與閃輝性玻璃體融解症(synchysis scintillans)的區分。
星狀玻璃體症(AH)
顆粒形狀:球形
成分:鈣、磷脂、黏多醣
玻璃體狀態:非液化,保持凝膠狀態
靜止時行為:回到原位
症狀:通常無症狀
發病背景:年齡相關性變性
閃輝性玻璃體融解症(SS)
其他鑑別診斷包括玻璃體澱粉樣變性、玻璃體出血、玻璃體炎(葡萄膜炎)、眼內淋巴瘤等。
通常患者沒有自覺症狀,視力良好,因此大多不需要治療。即使混濁嚴重,視力也常能保持,很少需要手術。
治療流程如下:
當出現視力障礙時,可考慮手術。若混濁嚴重導致視力障礙,則進行玻璃體手術。對於後玻璃體脫離引起的急性視力下降,玻璃體手術可治癒性地恢復視力。3)
玻璃體手術的適應症和效果
適應症:混濁嚴重導致視力障礙時
手術方式:23G或25G經結膜玻璃體手術3)
視力恢復過程:術後1個月,2隻眼恢復基線視力;3個月時,所有眼均恢復3)
最終最佳矯正視力:平均20/35(範圍20/20至20/200)3)
術後併發症:無報告3)
白內障手術時的注意事項
AH眼的玻璃體手術中,玻璃體不易液化,後玻璃體皮質與視網膜的沾黏病理性增強,需要謹慎操作。合併增殖性糖尿病視網膜病變時,視網膜光凝變得困難,玻璃體手術的難度也增加。
Saeed等人報告了一例70歲男性在白內障手術中(I/A操作時)黃白色球狀體移入前房的病例。無囊膜破裂或懸韌帶損傷。透過I/A吸引去除,並將IOL植入囊袋內。術後視力為20/20,4年後仍良好。1)
Desai等人報告了一例70歲男性,白內障術後2個月出現前房內黃色結晶塊、眼壓35 mmHg、前房變淺。診斷為惡性青光眼導致的AH前房移動。行前房沖洗+玻璃體切片+虹膜-懸韌帶-玻璃體切除術,次日眼壓降至17 mmHg。表明即使沒有後囊缺損或懸韌帶脆弱,房水逆流也可引起AH前房移動。2)
玻璃體手術將星狀體連同玻璃體一起去除,因此術後未見復發。Marlow等人的6隻眼全部在術後3個月內恢復基線視力,且未觀察到併發症。3)
星狀體被認為沉積在玻璃體的膠原纖維內,導致玻璃體變性。主要成分是含鈣磷脂、黏多醣(或磷酸鈣)。沉積在玻璃體膠原纖維上是基本病理,雖然有人指出與糖尿病有關,但大規模流行病學研究否定了這一點。5)6)7)
電子光譜成像顯示Ca、P、O均勻分佈,表明在結構和元素上與羥基磷灰石相似。免疫螢光顯微鏡在星狀體周圍檢測到硫酸軟骨素-6,凝集素金標記證實透明質酸特異性碳水化合物構成內部基質的一部分。蛋白聚醣和糖胺聚醣(GAG)側鏈被認為參與調節生物礦化過程。8)
玻璃體通常未液化,與視網膜的粘連牢固,後玻璃體剝離不易發生。然而,一旦發生後玻璃體剝離,異常的玻璃體視網膜粘連容易導致伴有玻璃體劈裂的異常PVD。3)
Marlow等人在6隻眼中的3隻眼中確認了部分後玻璃體剝離(玻璃體劈裂)。發生玻璃體劈裂時,含有星狀體的前玻璃體集中在眼的節點附近,導致視力障礙顯現。3)
Topilow等人的病理分析顯示,81%的AH眼玻璃體凝膠在顯微鏡下正常,19%有中度液化(玻璃體濃縮)。1)
術中AH前房移動被認為是由玻璃體液化(玻璃體濃縮)和星狀體通過睫狀小帶微小間隙向前移動所致。1) 術後遲發性前房移動的另一機制是惡性青光眼引起的房水逆流。2) 重要的是,即使沒有後囊缺損或睫狀小帶脆弱,也可能發生AH前房移動。1)2)
掃頻源OCT(SS-OCT,中心波長1050 nm)比傳統SD-OCT(840 nm)具有更高的穿透深度,可能有助於詳細評估星狀玻璃體變性眼中的玻璃體、脈絡膜和視網膜。它有望減少星狀體引起的光散射影響,並正在研究用於監測合併星狀玻璃體變性的糖尿病視網膜病變和黃斑疾病。
掃頻源生物測量(如IOLMaster 700)使用1050 nm波長,可能提高星狀玻璃體變性眼眼軸長度測量的準確性。傳統光學生物測量中,星狀體的干擾可能導致眼軸長度誤差,而長波長和信號處理的改進有望提高測量成功率。對於計劃進行白內障手術的星狀玻璃體變性患者,它作為術前精密檢查的選擇受到關注。
玻璃體溶解酶如ocriplasmin(微纖溶酶)已獲批用於玻璃體黃斑牽引症候群和黃斑裂孔,但尚未確立對星狀玻璃體變性的適應症。由於星狀玻璃體變性中玻璃體呈非液化狀態,藥物方法的有效性和安全性目前尚不清楚,需要進一步研究。