النجمة الزجاجية (AH)
شكل الجسيمات: كروي
التركيب: كالسيوم، فوسفوليبيدات، عديدات السكاريد المخاطية
حالة الجسم الزجاجي: غير مسال، يحافظ على حالة هلامية
السلوك عند السكون: يعود إلى موضعه الأصلي
الأعراض: عادةً بدون أعراض
خلفية الظهور: تنكس مرتبط بالعمر

التحلل الزجاجي النجمي (Asteroid Hyalosis; AH) هو مرض تنكسي يصيب ألياف الجسم الزجاجي، ويظهر عادة لدى كبار السن فوق 60 عامًا. يُعتقد أن الأجسام النجمية (asteroid bodies; AB) تترسب داخل ألياف الكولاجين في الجسم الزجاجي، مما يسبب تنكسًا فيه. تتكون الأجسام النجمية بشكل أساسي من الدهون الفوسفاتية المحتوية على الكالسيوم والموكوبوليساكاريد (أو فوسفات الكالسيوم)، وهي جسيمات خشنة صفراء-بيضاء كروية تطفو في الجسم الزجاجي. تظهر حركة مع حركة العين، ولكن عند السكون تعود إلى وضعها الأصلي.
تم وصفه لأول مرة بواسطة ألفريد هيو بنسون في عام 1894، ثم أطلق عليه لوكسنبرغ وسايم اسم “asteroid hyalosis”. وهو مرض مستقل يختلف عن التحلل الزجاجي الوميضي (synchysis scintillans) (انظر قسم التشخيص التفريقي).
80% من الحالات تكون في عين واحدة. يبلغ معدل الانتشار حوالي 1-2%، وقد أبلغت ثلاث دراسات وبائية كبيرة عن النتائج التالية.
| الدراسة | معدل الانتشار | ملاحظات خاصة |
|---|---|---|
| Beaver Dam Eye Study | 1.2% | 43-54 سنة 0.2% → 75-86 سنة 2.9%. الذكور 1.4% مقابل الإناث 0.6%5) |
| دراسة بلو ماونتنز للعيون | 1.0% | 49-55 سنة 0% → 75-97 سنة 2.1%6) |
| مجموعة تشريح UCLA (10,801 شخصًا) | 1.96% | تحليل مرضي7) |
من حيث الفروق بين الجنسين، الذكور (1.4%) أكثر من الإناث (0.6%)، ويحدث بشكل شائع لدى كبار السن فوق 60 عامًا.5)
غالبًا ما تم الإشارة إلى الارتباط مع مرض السكري. ومع ذلك، لم يتم تأكيد أي ارتباط كبير في دراسات Beaver Dam أو Blue Mountains أو UCLA.5)6)7) حقيقة أن الحالة تكون في الغالب في عين واحدة تثير أيضًا تساؤلات حول الارتباط بأمراض جهازية.
منذ فترة طويلة تم الإشارة إلى الارتباط مع مرض السكري. ومع ذلك، لم تؤكد أي من الدراسات الثلاث الكبيرة (Beaver Dam Eye Study و Blue Mountains Eye Study و UCLA cohort) وجود ارتباط كبير.5)6)7) حقيقة أن الحالة غالبًا ما تكون في عين واحدة تثير أيضًا تساؤلات حول وجود علاقة سببية مباشرة مع الأمراض الجهازية.
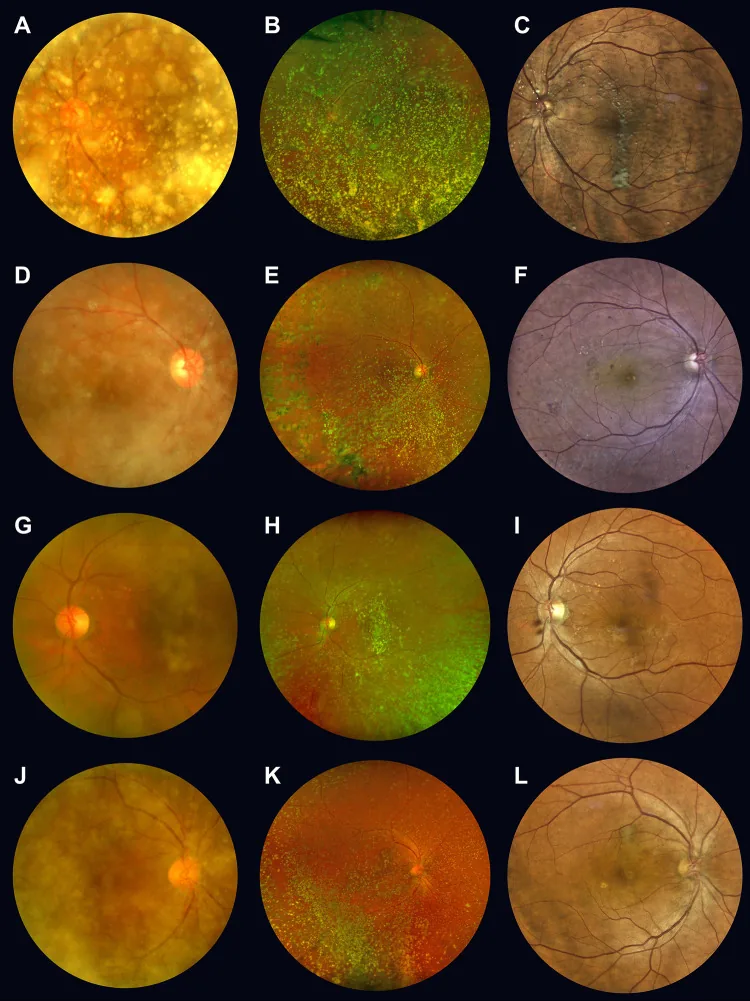
عادةً ما تكون بدون أعراض. حتى مع العتامة المتوسطة، غالبًا لا يلاحظ المرضى العوائم، وتكون الرؤية جيدة ولا تحتاج إلى علاج. حتى مع العتامة الشديدة، غالبًا ما تظل الرؤية محفوظة، وهو ما يميز هذه الحالة؛ حتى الزجاجي النجمي الشديد الذي يجعل فحص قاع العين صعبًا غالبًا ما يكون مع رؤية جيدة ولا يحتاج إلى علاج.
نادرًا ما يحدث انخفاض حاد في الرؤية نتيجة لانفصال الجسم الزجاجي الخلفي (PVD). الآلية هي أن الأجسام النجمية تتركز في الجسم الزجاجي الأمامي، مما يزيد من كثافة العتامة بالقرب من العقدة البصرية ويعيق المحور البصري. 3)
في سلسلة من 6 عيون لمارلو وآخرين، أظهرت جميع الحالات انخفاضًا حادًا أو تحت الحاد في الرؤية. كان متوسط أفضل حدة بصرية مصححة (BCVA) قبل الجراحة 20/150 (المدى 20/25 إلى 20/2500)، وكان متوسط الانخفاض المرتبط بتطور انفصال الجسم الزجاجي الخلفي 0.70 logMAR. 3)
من الضروري فحص الجسم الزجاجي الأمامي باستخدام المصباح الشقي. يُطلب من المريض تحريك العين لمراقبة حركة الجسم الزجاجي. يكشف المصباح الشقي عن وجود جسيمات خشنة كروية صفراء-بيضاء عائمة في الجسم الزجاجي.
تظهر هذه الجسيمات حركة مع حركة العين، لكنها تعود إلى وضعها الأصلي عند السكون. يحدث هذا لأن الجسم الزجاجي غير مسال، وتبقى الأجسام النجمية ملتصقة بألياف الجسم الزجاجي وتتبع الحركة. الأجسام النجمية كبيرة ويسهل تمييزها عن خلايا الدم البيضاء.
غالبًا لا يحدث تسيل للجسم الزجاجي، ولا يعاني معظم المرضى من انفصال الجسم الزجاجي الخلفي. هناك التصاق قوي بالشبكية مما يجعل انفصال الجسم الزجاجي الخلفي نادرًا. عند حدوث انفصال الجسم الزجاجي الخلفي في عين مصابة بالتنكس النجمي، غالبًا ما يكون مصحوبًا بانشقاق زجاجي (vitreoschisis) بسبب الالتصاق الزجاجي الشبكي غير الطبيعي. 3)
في سلسلة مارلو وآخرين، تم تأكيد انفصال الجسم الزجاجي الخلفي الكامل في 3 من 6 عيون، وانفصال جزئي (انشقاق زجاجي) في 3 عيون. 3)
ملاحظات حول العتامة الشديدة: في حالات اعتلال الشبكية السكري التكاثري، غالبًا ما يكون التخثير الضوئي للشبكية صعبًا، وقد تكون جراحة الجسم الزجاجي صعبة أيضًا.
عادةً لا تظهر أعراض، ولكن قد يحدث انخفاض حاد في الرؤية نتيجة لانفصال الجسم الزجاجي الخلفي (PVD). وذلك لأن الأجسام النجمية تتركز في الجسم الزجاجي الأمامي وتعيق المحور البصري. 3) في تقرير مارلو وآخرين، تحسنت جميع الحالات التي كان متوسط حدة البصر قبل الجراحة فيها 20/150 إلى خط الأساس خلال 3 أشهر بعد استئصال الزجاجية (PPV). 3)
التقدم في العمر هو أكبر عامل خطر. يظهر عادةً لدى كبار السن فوق 60 عامًا. كما تم الإبلاغ عن ارتباط بالعوامل التالية.
من الضروري فحص الجزء الأمامي من الجسم الزجاجي باستخدام المصباح الشقي. يمكن التشخيص من خلال مراقبة حركة الجسم الزجاجي أثناء تحريك العين. يُعد رؤية العتامات الكروية الصفراء المميزة في الجسم الزجاجي، والتي تتحرك مع حركة العين وتعود إلى مكانها عند السكون، مفتاح التشخيص. التشخيص سهل نسبيًا نظرًا لأن الجسيمات الكبيرة ناتجة عن بلورات الكالسيوم.
فيما يلي خصائص كل فحص:
| طريقة الفحص | الخاصية | الحالات المفيدة |
|---|---|---|
| OCT | تأثير ضئيل من AH (طول موجي 830 نانومتر) | تقييم الواجهة الزجاجية الشبكية |
| تصوير الأوعية الفلوريسيني (FA) | يمكن التصوير حتى تحت الزجاجي النزفي (AH) | حالات اعتلال الشبكية السكري المصاحب |
| الموجات فوق الصوتية (B-mode) | بؤرة عالية السطوع دون عيب صدى خلفي | عند عدم إمكانية رؤية قاع العين |
أهم تشخيص تفريقي هو التمييز عن التحلل الزجاجي الوميضي (synchysis scintillans).
النجمة الزجاجية (AH)
شكل الجسيمات: كروي
التركيب: كالسيوم، فوسفوليبيدات، عديدات السكاريد المخاطية
حالة الجسم الزجاجي: غير مسال، يحافظ على حالة هلامية
السلوك عند السكون: يعود إلى موضعه الأصلي
الأعراض: عادةً بدون أعراض
خلفية الظهور: تنكس مرتبط بالعمر
التحلل الزجاجي الوميضي (SS)
شكل الجسيمات: بلورات مسطحة ومدببة (لمعان ذهبي)
التركيب: بلورات كوليسترول
حالة الجسم الزجاجي: مسال (تنكس زجاجي)
السلوك عند السكون: يترسب إلى الأسفل
الأعراض: عرضة للإحساس بالأجسام العائمة
خلفية الظهور: بعد الصدمة أو الالتهاب أو قصر النظر الشديد
تشمل الأمراض التفريقية الأخرى الداء النشواني الزجاجي، والنزف الزجاجي، والتهاب الجسم الزجاجي (التهاب العنبية)، واللمفوما داخل العين.
في حالات التنكس الزجاجي النجمي الكثيف، قد يصبح رؤية قاع العين صعبة. ومع ذلك، يمكن الحصول على معلومات قاع العين باستخدام فحوصات مساعدة مثل التصوير المقطعي البصري (OCT بطول موجة 830 نانومتر)، وتصوير الأوعية بالفلوريسئين (FA)، والتصوير الذاتي الفلوري لقاع العين (FAF)، والموجات فوق الصوتية (B-mode). كما أن فحص FA مفيد لتشخيص اعتلال الشبكية السكري المصاحب للتنكس الزجاجي النجمي.
عادة لا يشعر المريض بأعراض العوائم وتكون الرؤية جيدة، لذلك لا يحتاج العلاج في معظم الحالات. حتى في حالات العتامة الشديدة، غالبًا ما تبقى الرؤية محفوظة، ونادرًا ما تكون الجراحة ضرورية.
مخطط العلاج كما يلي:
يُشار إلى الجراحة في حالات ضعف البصر. إذا كانت العتامة شديدة وتسبب ضعف البصر، يتم إجراء استئصال الزجاجية. في حالات الانخفاض الحاد في الرؤية المصاحب لانفصال الجسم الزجاجي الخلفي، يمكن لاستئصال الزجاجية استعادة الرؤية بشكل علاجي. 3)
مؤشرات ونتائج استئصال الزجاجية
المؤشرات: عتامة شديدة تسبب ضعف البصر
طريقة الجراحة: استئصال الزجاجية عبر الملتحمة باستخدام 23G أو 25G 3)
مسار استعادة الرؤية: تعافت عينان إلى خط الأساس بعد شهر واحد، وجميع العيون بعد 3 أشهر 3)
أفضل حدة بصر مصححة نهائية: متوسط 20/35 (المدى 20/20 إلى 20/200) 3)
مضاعفات ما بعد الجراحة: لم يتم الإبلاغ عن أي منها3)
نقاط مهمة أثناء جراحة الساد
أخطاء قياس طول المحور والانكسار: قد تحدث أخطاء في قيم الانكسار أو طول المحور، مما يستدعي الحذر أثناء جراحة الساد
انتقال إلى الغرفة الأمامية (أثناء الجراحة): مضاعفة نادرة حيث تنتقل الأجسام النجمية إلى الغرفة الأمامية أثناء التلاعب بالشفط والري1)
انتقال إلى الغرفة الأمامية (متأخر بعد الجراحة): يمكن أن يحدث أيضًا بسبب ارتجاع الخلط المائي مثل الجلوكوما الخبيثة2)
طريقة المعالجة: يمكن إزالتها بالشفط والري وغسل الغرفة الأمامية1)2)
في جراحة الجسم الزجاجي للعين المصابة بالتحلل النجمي، يكون تسييل الجسم الزجاجي نادرًا والتصاق القشرة الزجاجية الخلفية بالشبكية قويًا بشكل مرضي، مما يتطلب معالجة دقيقة. في حالة وجود اعتلال الشبكية السكري التكاثري، يصبح التخثير الضوئي للشبكية صعبًا وتزداد صعوبة جراحة الجسم الزجاجي.
أبلغ سعيد وآخرون عن حالة لرجل يبلغ من العمر 70 عامًا انتقلت خلال جراحة الساد (أثناء التلاعب بالشفط والري) كرة صفراء-بيضاء إلى الغرفة الأمامية. لم يكن هناك تمزق في المحفظة أو تلف في الأربطة الهدبية. تم شفطها وإزالتها بالشفط والري، وتم زرع العدسة داخل المحفظة. كانت الرؤية بعد الجراحة 20/20 وظلت جيدة بعد 4 سنوات.1)
أبلغ ديساي وآخرون عن رجل يبلغ من العمر 70 عامًا ظهرت لديه كتلة بلورية صفراء في الغرفة الأمامية بعد شهرين من جراحة الساد، مع ضغط داخل العين 35 مم زئبق وتقلص في الغرفة الأمامية. تم تشخيصه على أنه انتقال للتحلل النجمي إلى الغرفة الأمامية بسبب الجلوكوما الخبيثة. تم إجراء غسل للغرفة الأمامية وخزعة للجسم الزجاجي واستئصال للقزحية والرباط الهدبي والجسم الزجاجي، وتحسن الضغط داخل العين إلى 17 مم زئبق في اليوم التالي. أظهرت الحالة أنه حتى في حالة عدم وجود عيب في المحفظة الخلفية أو ضعف في الأربطة الهدبية، يمكن أن يحدث انتقال للتحلل النجمي إلى الغرفة الأمامية بسبب ارتجاع الخلط المائي.2)
نظرًا لأن جراحة الجسم الزجاجي تزيل الأجسام النجمية مع الجسم الزجاجي، لم يتم الإبلاغ عن تكرار بعد الجراحة. في جميع الحالات الست لمارلو وآخرين، تعافت الرؤية الأساسية في غضون 3 أشهر بعد الجراحة، ولم تلاحظ أي مضاعفات.3)
يُعتقد أن الأجسام النجمية (asteroid bodies) تترسب داخل ألياف الكولاجين في الجسم الزجاجي، مما يؤدي إلى تنكس الجسم الزجاجي. المكونات الرئيسية هي الفوسفوليبيدات المحتوية على الكالسيوم، عديدات السكاريد المخاطية (أو فوسفات الكالسيوم). الترسب على ألياف الكولاجين الزجاجية هو المرض الأساسي، وقد تم ربطه بمرض السكري، لكن الدراسات الوبائية الكبيرة تنفي ذلك. 5)6)7)
يظهر التصوير الطيفي الإلكتروني توزيعًا موحدًا للكالسيوم والفوسفور والأكسجين، مما يشير إلى تشابه هيكلي وعنصري مع الهيدروكسي أباتيت. يكشف الفحص المجهري المناعي الفلوري عن وجود كوندرويتين-6-سلفات حول الجسم النجمي، ويؤكد الوسم بالليكتين المرتبط بالذهب أن الكربوهيدرات الخاصة بحمض الهيالورونيك تشكل جزءًا من المصفوفة الداخلية. يُعتقد أن البروتيوغليكان وسلاسل الجليكوزامينوغليكان (GAG) الجانبية تشارك في تنظيم عملية التمعدن الحيوي (biomineralization). 8)
غالبًا لا يكون الجسم الزجاجي مسيلًا، ويكون الالتصاق بالشبكية قويًا، مما يجعل انفصال الجسم الزجاجي الخلفي نادرًا. ولكن بمجرد حدوث انفصال الجسم الزجاجي الخلفي، فإن الالتصاق الزجاجي الشبكي غير الطبيعي يؤدي إلى انفصال زجاجي خلفي غير طبيعي مصحوب بانشقاق الزجاجي (vitreoschisis). 3)
في 3 من 6 عيون في دراسة Marlow وآخرين، تم تأكيد انفصال زجاجي خلفي جزئي (vitreoschisis). عندما يحدث vitreoschisis، يتركز الجسم الزجاجي الأمامي المحتوي على الأجسام النجمية بالقرب من نقطة عقدة العين، مما يؤدي إلى ظهور ضعف البصر. 3)
في التحليل المرضي الذي أجراه Topilow وآخرون، كان هلام الجسم الزجاجي طبيعيًا مجهريًا في 81% من عيون AH، وتم تأكيد تسيل معتدل (syneresis) في 19%. 1)
يُعتقد أن انتقال AH إلى الغرفة الأمامية أثناء الجراحة يحدث بسبب تسيل الجسم الزجاجي (syneresis) وانتقال الأجسام النجمية إلى الأمام عبر الفجوات الدقيقة في الألياف الناحلة (zonules). 1) هناك آلية أخرى للانتقال الأمامي المتأخر بعد الجراحة وهي الارتداد الخلطي الناتج عن الجلوكوما الخبيثة. 2) من المهم أن انتقال AH إلى الغرفة الأمامية يمكن أن يحدث حتى في حالة عدم وجود عيب في المحفظة الخلفية أو ضعف في الألياف الناحلة. 1)2)
التصوير المقطعي التوافقي البصري ذو المصدر الممسوح (SS-OCT، الطول الموجي المركزي 1050 نانومتر) يتمتع بعمق اختراق أعلى مقارنة بـ SD-OCT التقليدي (840 نانومتر)، وقد يساهم في التقييم التفصيلي للجسم الزجاجي والمشيمية والشبكية في العيون المصابة بالداء النجمي الهياليني. من المتوقع أن يكون أقل تأثراً بتشتت الضوء الناتج عن الأجسام النجمية، ويجري دراسة تطبيقه في مراقبة اعتلال الشبكية السكري المصاحب للداء النجمي الهياليني وأمراض البقعة.
القياسات الحيوية ذات المصدر الممسوح (مثل IOLMaster 700) تستخدم طولاً موجياً 1050 نانومتر، مما قد يحسن دقة قياس طول المحور في العيون المصابة بالداء النجمي الهياليني. في القياسات الحيوية البصرية التقليدية، يمكن أن يتسبب تداخل الأجسام النجمية في أخطاء في قياس طول المحور، ولكن من المتوقع أن يؤدي استخدام الأطوال الموجية الأطول وتحسين معالجة الإشارات إلى زيادة معدل نجاح القياس. يُعتبر هذا الخيار مهماً في الفحوصات الدقيقة قبل الجراحة لمرضى الداء النجمي الهياليني المقرر إجراء جراحة الساد لهم.
الإنزيمات المحللة للجسم الزجاجي مثل أوكريبلازمين (ميكروبلازمين) معتمدة لعلاج متلازمة الجر الزجاجي البقعي والثقب البقعي، لكن لم يتم إثبات فعاليتها في الداء النجمي الهياليني. نظراً لأن الجسم الزجاجي في الداء النجمي الهياليني غير مسيل، فإن فعالية وسلامة النهج الدوائي غير معروفة حالياً، وتتطلب مزيداً من البحث.