星状玻璃体症(AH)
颗粒形状:球形
成分:钙、磷脂、黏多糖
玻璃体状态:非液化,保持凝胶状态
静止时行为:回到原位
症状:通常无症状
发病背景:年龄相关性变性

星状玻璃体症(Asteroid Hyalosis; AH)是一种通常见于60岁以上老年人的玻璃体纤维变性疾病。星状体(asteroid body; AB)沉积在玻璃体的胶原纤维内,导致玻璃体变性。星状体主要成分为含钙磷脂和黏多糖(或磷酸钙),呈黄白色球状粗颗粒,漂浮在玻璃体中。随眼球运动而移动,但静止时回到原位。
1894年由Alfred Hugh Benson首次描述,后来Luxenberg和Sime将其命名为“asteroid hyalosis”。与闪辉性玻璃体融化症(synchysis scintillans)是不同的独立疾病(参见鉴别诊断)。
80%为单眼。患病率约1-2%,三大流行病学研究报告如下结果。
| 研究 | 患病率 | 备注 |
|---|---|---|
| Beaver Dam Eye Study | 1.2% | 43-54岁:0.2% → 75-86岁:2.9%。男性1.4% vs 女性0.6%5) |
| 蓝山眼科研究 | 1.0% | 49-55岁 0% → 75-97岁 2.1%6) |
| UCLA尸检队列(10,801人) | 1.96% | 病理学分析7) |
性别差异方面,男性(1.4%)多于女性(0.6%),好发于60岁以上的老年人。5)
与糖尿病的关联常被提及。然而,Beaver Dam、Blue Mountains和UCLA研究均未确认显著关联。5)6)7) 以单眼发病为主也对其与全身疾病的关联提出了质疑。
长期以来一直有报道称其与糖尿病有关。然而,Beaver Dam眼科研究、Blue Mountains眼科研究和UCLA尸检队列这三项大规模研究均未确认显著关联。5)6)7) 以单眼发病为主也对其与全身疾病的直接因果关系提出了质疑。
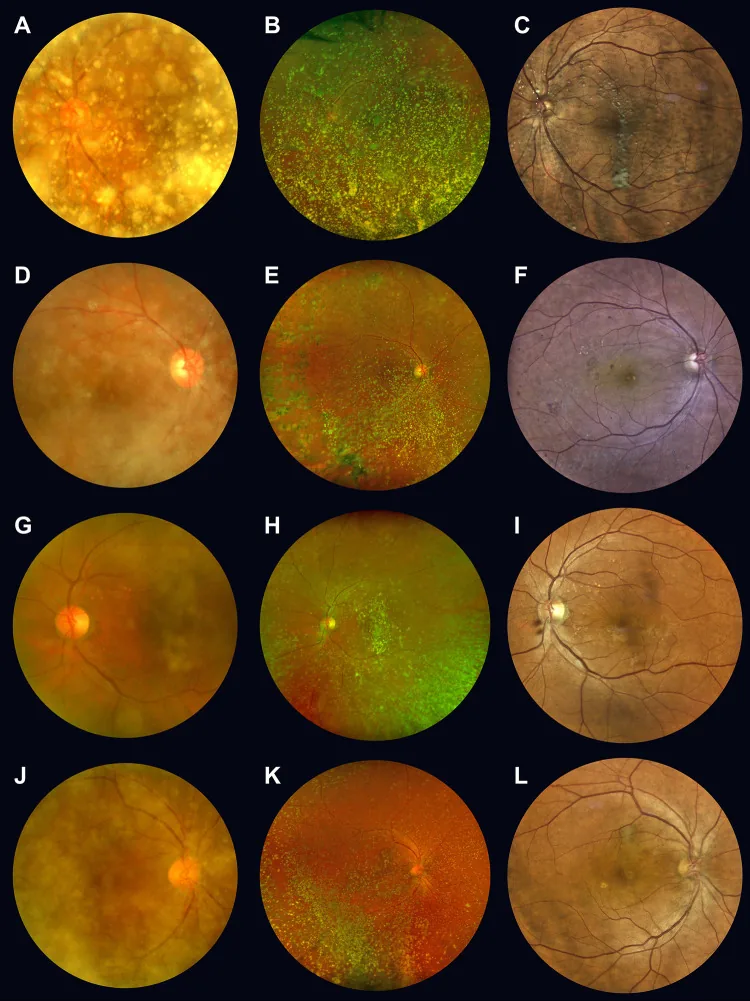
通常无症状。即使有中度混浊,患者也常不察觉飞蚊症,视力良好,通常无需治疗。即使严重混浊,视力也得以保持是其特点,甚至当星状玻璃体症严重到难以观察眼底时,视力仍良好且常无需治疗。
少数情况下,以后部玻璃体脱离(PVD)发生为诱因,出现急性视力下降。其机制是星状体集中到前部玻璃体,使眼球结点附近的混浊密度升高,从而遮挡视轴。3)
Marlow等人的6眼病例系列中,所有病例均表现为急性或亚急性视力下降。术前最佳矫正视力(BCVA)平均为20/150(范围20/25至20/2500),伴随后部玻璃体脱离进展的平均下降量为logMAR 0.70。3)
必须用裂隙灯显微镜观察前部玻璃体。让患者转动眼球,观察玻璃体的运动。裂隙灯显微镜下可见黄白色、球状的粗大颗粒漂浮在玻璃体中。
随眼球运动而移动,但静止时回到原位。这是因为玻璃体未液化,星状体仍附着在玻璃体纤维上并跟随运动。星状体是较大的颗粒,容易与白细胞区分。
玻璃体液化通常不发生,很多病例不发生后部玻璃体脱离。其特点是玻璃体与视网膜粘连牢固,不易发生后部玻璃体脱离。在星状玻璃体病变眼中发生后部玻璃体脱离时,由于异常的玻璃体视网膜粘连,容易伴有玻璃体劈裂。3)
Marlow等人的6眼中,3眼确认完全后部玻璃体脱离,3眼确认部分后部玻璃体脱离(玻璃体劈裂)。3)
高度混浊的注意事项:在增殖性糖尿病视网膜病变病例中,视网膜光凝术常常困难,玻璃体手术也可能难度较高。
年龄增长是最大的风险因素。通常见于60岁以上的老年人。此外,还报告了与以下因素的关联。
使用裂隙灯显微镜观察前部玻璃体是必需的。让患者转动眼球,观察玻璃体的运动即可诊断。玻璃体中出现特征性的黄白色球形混浊,眼球运动时移动,静止时回到原位,这是诊断的关键。这些是由钙结晶形成的大颗粒,诊断相对容易。
各项检查的特点如下所示。
| 检查方法 | 特点 | 适用场景 |
|---|---|---|
| OCT | 受AH影响小(830nm波长) | 玻璃体视网膜界面评估 |
| FA | 可在AH下拍摄 | 合并糖尿病视网膜病变病例 |
| 超声B模式 | 无后方回声缺损的高亮度焦点 | 眼底无法窥见时 |
最重要的鉴别是与闪辉性玻璃体融解症(synchysis scintillans)的区分。
星状玻璃体症(AH)
颗粒形状:球形
成分:钙、磷脂、黏多糖
玻璃体状态:非液化,保持凝胶状态
静止时行为:回到原位
症状:通常无症状
发病背景:年龄相关性变性
闪辉性玻璃体融解症(SS)
其他鉴别诊断包括玻璃体淀粉样变性、玻璃体出血、玻璃体炎(葡萄膜炎)、眼内淋巴瘤等。
通常患者没有自觉症状,视力良好,因此大多不需要治疗。即使混浊严重,视力也常能保持,很少需要手术。
治疗流程如下:
当出现视力障碍时,可考虑手术。若混浊严重导致视力障碍,则进行玻璃体手术。对于后玻璃体脱离引起的急性视力下降,玻璃体手术可治愈性地恢复视力。3)
玻璃体手术的适应证和效果
适应证:混浊严重导致视力障碍时
手术方式:23G或25G经结膜玻璃体手术3)
视力恢复过程:术后1个月,2只眼恢复基线视力;3个月时,所有眼均恢复3)
最终最佳矫正视力:平均20/35(范围20/20至20/200)3)
术后并发症:无报告3)
白内障手术时的注意事项
眼轴长/屈光测量误差:可能产生屈光值或眼轴长的测量误差,白内障手术时需注意
前房移动(术中):I/A操作中星状体移入前房的罕见并发症1)
前房移动(术后迟发):也可由恶性青光眼等房水逆流引起2)
处理方法:可通过I/A吸引和前房冲洗去除1)2)
AH眼的玻璃体手术中,玻璃体不易液化,后玻璃体皮质与视网膜的粘连病理性增强,需要谨慎操作。合并增殖性糖尿病视网膜病变时,视网膜光凝变得困难,玻璃体手术的难度也增加。
Saeed等人报告了一例70岁男性在白内障手术中(I/A操作时)黄白色球状体移入前房的病例。无囊膜破裂或悬韧带损伤。通过I/A吸引去除,并将IOL植入囊袋内。术后视力为20/20,4年后仍良好。1)
Desai等人报告了一例70岁男性,白内障术后2个月出现前房内黄色结晶块、眼压35 mmHg、前房变浅。诊断为恶性青光眼导致的AH前房移动。行前房冲洗+玻璃体活检+虹膜-悬韧带-玻璃体切除术,次日眼压降至17 mmHg。表明即使没有后囊缺损或悬韧带脆弱,房水逆流也可引起AH前房移动。2)
玻璃体手术将星状体连同玻璃体一起去除,因此术后未见复发。Marlow等人的6只眼全部在术后3个月内恢复基线视力,且未观察到并发症。3)
星状体被认为沉积在玻璃体的胶原纤维内,导致玻璃体变性。主要成分是含钙磷脂、黏多糖(或磷酸钙)。沉积在玻璃体胶原纤维上是基本病理,虽然有人指出与糖尿病有关,但大规模流行病学研究否定了这一点。5)6)7)
电子光谱成像显示Ca、P、O均匀分布,表明在结构和元素上与羟基磷灰石相似。免疫荧光显微镜在星状体周围检测到硫酸软骨素-6,凝集素金标记证实透明质酸特异性碳水化合物构成内部基质的一部分。蛋白聚糖和糖胺聚糖(GAG)侧链被认为参与调节生物矿化过程。8)
玻璃体通常未液化,与视网膜的粘连牢固,后玻璃体脱离不易发生。然而,一旦发生后玻璃体脱离,异常的玻璃体视网膜粘连容易导致伴有玻璃体劈裂的异常PVD。3)
Marlow等人在6只眼中的3只眼中确认了部分后玻璃体脱离(玻璃体劈裂)。发生玻璃体劈裂时,含有星状体的前玻璃体集中在眼的节点附近,导致视力障碍显现。3)
Topilow等人的病理分析显示,81%的AH眼玻璃体凝胶在显微镜下正常,19%有中度液化(玻璃体浓缩)。1)
术中AH前房移动被认为是由玻璃体液化(玻璃体浓缩)和星状体通过睫状小带微小间隙向前移动所致。1) 术后迟发性前房移动的另一机制是恶性青光眼引起的房水逆流。2) 重要的是,即使没有后囊缺损或睫状小带脆弱,也可能发生AH前房移动。1)2)
扫频源OCT(SS-OCT,中心波长1050 nm)比传统SD-OCT(840 nm)具有更高的穿透深度,可能有助于详细评估星状玻璃体变性眼中的玻璃体、脉络膜和视网膜。它有望减少星状体引起的光散射影响,并正在研究用于监测合并星状玻璃体变性的糖尿病视网膜病变和黄斑疾病。
扫频源生物测量(如IOLMaster 700)使用1050 nm波长,可能提高星状玻璃体变性眼眼轴长度测量的准确性。传统光学生物测量中,星状体的干扰可能导致眼轴长度误差,而长波长和信号处理的改进有望提高测量成功率。对于计划进行白内障手术的星状玻璃体变性患者,它作为术前精密检查的选择受到关注。
玻璃体溶解酶如ocriplasmin(微纤溶酶)已获批用于玻璃体黄斑牵拉综合征和黄斑裂孔,但尚未确立对星状玻璃体变性的适应症。由于星状玻璃体变性中玻璃体呈非液化状态,药物方法的有效性和安全性目前尚不清楚,需要进一步研究。