鼻竇期(早期)

眼眶毛黴菌病
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是眼眶毛黴菌病?
Section titled “1. 什麼是眼眶毛黴菌病?”眼眶毛黴菌病是由毛黴目真菌從鼻腔和鼻竇侵入眼眶組織引起的侵襲性真菌感染。鼻眼眶腦型毛黴菌病(ROCM)的眼眶受累最為重要,其中根黴屬(尤其是米根黴)佔鼻腦型病例的約85%~90%。以前稱為眼眶接合菌病。
毛黴目真菌組織侵襲性強,即使小病灶侵犯眼眶尖部也可導致不可逆的眼球運動障礙和視力喪失。估計年發生率為1.7/百萬人8),印度報導的發生率是已開發國家的80倍9)。歐洲報導為0.2~3/百萬人4)。總死亡率超過50%,未經治療為79%,治療後約40.5%。血糖控制不佳的糖尿病患者中樞神經系統受累率為33%~49%8)。
估計年發生率為1.7/100萬人8)。在印度,發生率據報導為已開發國家的80倍,地區差異很大。在患有糖尿病、血液惡性腫瘤或免疫缺陷的患者族群中,發生風險顯著增加。自COVID-19大流行以來,病例急遽增加,尤其是在印度6)。
依浸潤範圍分類
Section titled “依浸潤範圍分類”眼眶毛黴菌病根據浸潤範圍分為以下三種類型。
- 眼眶局限型:從鼻竇浸潤至眼眶(最早階段)
- 鼻眼眶型:浸潤鼻腔、鼻竇和眼眶
- 鼻眼眶腦型(ROCM):浸潤鼻腔、鼻竇、眼眶和顱內(最嚴重)
Chandler分類(眼眶病變嚴重程度分類)
Section titled “Chandler分類(眼眶病變嚴重程度分類)”炎症向眼眶進展的嚴重程度採用Chandler分類進行評估。
| Chandler分類 | 病理狀態 |
|---|---|
| 第1組 | 隔前(眼眶周圍)炎症 |
| 第2組 | 眼眶內浸潤性炎症 |
| 第3組 | 骨膜下膿瘍 |
| 第4組 | 眼眶內膿瘍 |
| 第5組 | 海綿靜脈竇血栓症 |
對於第3組及以上,應積極考慮手術介入;第5組表示最嚴重的顱內擴展。
2. 主要症狀與臨床發現
Section titled “2. 主要症狀與臨床發現”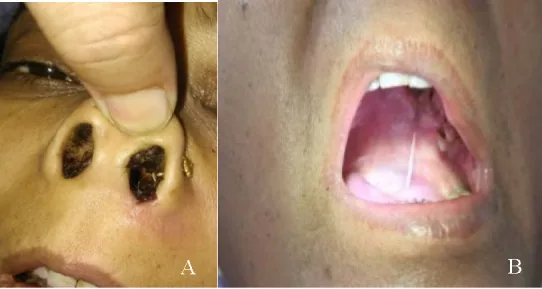
- 鼻竇炎症狀:鼻塞、流鼻水、鼻出血
- 頭痛(臉部疼痛、前額部疼痛)
- 視力下降至視力喪失
- 複視
- 鼻炎、單側眼瞼下垂、眼瞼水腫(早期症狀)
- 倦怠感、發燒
可能在1~2天內迅速惡化。
臨床所見(醫師檢查確認的發現)
Section titled “臨床所見(醫師檢查確認的發現)”隨著病程進展,出現特徵性的眼科和全身表現。
眼眶擴展期
眼球突出:64~83%的病例報告。
眼外肌麻痺至眼球固定(frozen globe):最常見的眼部體徵。
上瞼下垂、眼瞼水腫、眼瞼壞疽:反映炎症和壞死的進展。
顱內擴展期
所有COVID-19相關ROCM病例均出現CRAO、眼球突出及完全眼肌麻痺,預後極差(全部死亡)3)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”毛黴目(Mucorales)真菌,尤其是米根黴(Rhizopus oryzae),是主要致病菌。它們生長迅速,為無隔膜絲狀真菌,廣泛分布於熱帶和亞熱帶地區。透過吸入孢子侵入人體。
- 糖尿病(尤其是糖尿病酮酸中毒):最大的風險因素(58.9%–86.7%)
- 血液惡性腫瘤(如急性骨髓性白血病)和嗜中性白血球減少症
- 腎移植病史和免疫抑制治療
- HIV感染、慢性腎病和營養不良
- 血色素沉著症和去鐵胺治療
- COVID-19感染:尤其在使用類固醇和合併糖尿病時風險增加6)7)
- 長期ICU住院和靜脈藥物使用
- 伏立康唑預防性用藥(可能誘導毛黴目過度生長)4)
COVID-19感染後的ROCM病例在全球迅速增加,僅2021年印度就報告了2,826例6)。COVID-19引起的細胞激素風暴、免疫異常、類固醇使用和高血糖被認為會協同促進真菌生長。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”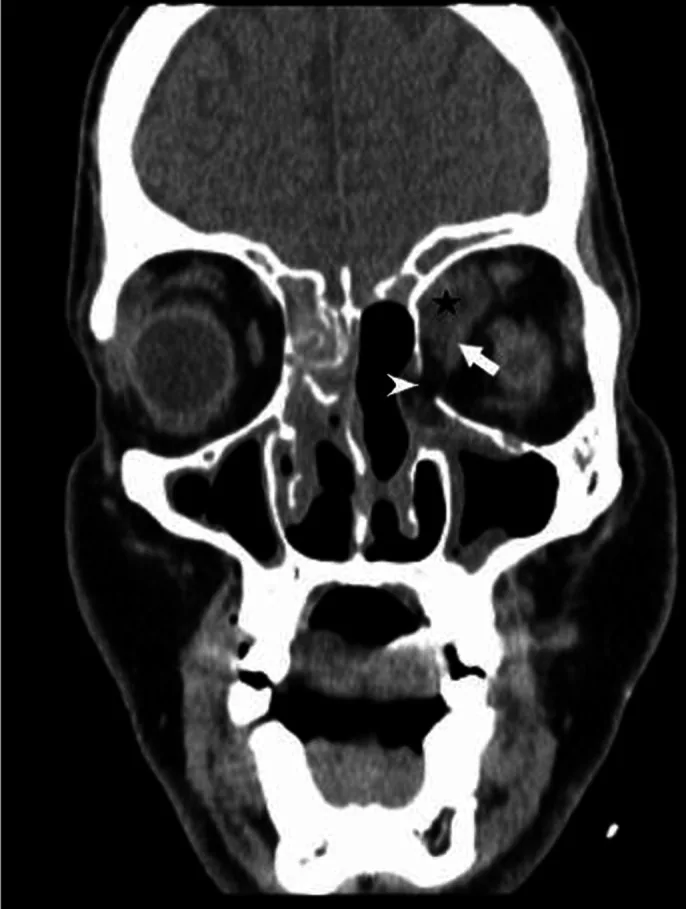
- CT:有助於評估鼻竇壁的骨侵蝕和腔內混濁。最常受累的部位是上頷竇和篩竇。首選顯影CT。早期許多病例無異常,因此重複影像檢查很重要。注意病灶附近鼻竇炎的表現(黏膜增厚、混濁)。
- MRI:
- T1加權影像:等訊號病變
- T2加權影像:低訊號(反映壞死)
- 「黑鼻甲徵」:顯影T1上鼻甲無顯影,反映壞死,具有特徵性5)
- 海綿竇受累:無顯影
- 檢測好發於額葉和基底核的腦梗塞灶5)
組織診斷(黃金標準)
Section titled “組織診斷(黃金標準)”切片檢查和培養是確診的黃金標準。組織病理學使用H&E染色、PAS染色和GMS染色,特徵性表現為寬大、無分隔、呈直角(90度)分支的絲帶狀菌絲、血管侵犯、血栓形成和壞死2)。透過培養鑑定菌種對選擇治療藥物很重要,但培養陽性率較低。確診依賴於組織病理學檢查或培養證實病原體。
mNGS(宏基因組次世代定序)5)
Section titled “mNGS(宏基因組次世代定序)5)”可在腦脊髓液中檢測到根黴屬的DNA序列。據報導,所有7例均為陽性(培養均為陰性),在傳統方法陰性時尤其有用。
診斷方法的特點如下所示。
| 檢查方法 | 特點 | 注意事項 |
|---|---|---|
| 切片檢查+培養 | 確診的黃金標準 | 培養陽性率低 |
| mNGS(腦脊髓液) | 培養陰性時也可檢出 | 需要專業設施 |
| β-D-葡聚糖/GM | 常規真菌標誌物 | 對毛黴目敏感性低,不適用於診斷 |
5. 標準治療方法
Section titled “5. 標準治療方法”抗真菌藥物與外科清創術合併使用是基本方案,建議在能進行全身管理的內科進行治療。由於抗真菌藥物在壞死組織中滲透性差,必須與外科治療合併使用。
抗真菌藥物治療
Section titled “抗真菌藥物治療”| 藥物 | 定位 | 劑量與用法 |
|---|---|---|
| 脂質體兩性黴素B(L-AMB) | 第一線選擇 | 通常5~7.5 mg/kg/日;中樞神經系統侵犯時10 mg/kg/日 |
| 泊沙康唑 | 降階梯/挽救治療 | 有效率60~70%2) |
| 艾沙康唑 | 替代療法(耐受性良好)7) | 200 mg負荷劑量後,200 mg/日(口服) |
| 伏立康唑 | 對毛黴菌病無效 | 不可使用(與麴菌病的決定性差異) |
-
第一線治療:脂質體兩性黴素B(L-AMB) 2)
- 常規劑量:5~7.5 mg/kg/日
- 中樞神經系統侵犯:10 mg/kg/日 1)
- 療程:3~36個月(根據臨床和影像學改善)
- 兩性黴素B去氧膽酸鹽腎毒性顯著較高,優先使用脂質體製劑
-
泊沙康唑:降階梯治療或救援治療。有效率60~70% 2)。
-
艾沙康唑:作為替代療法有效,耐受性良好7)。200 mg負荷劑量後,200 mg/日(口服)。
-
聯合治療:兩性黴素B合併卡泊芬淨據報導比單一藥物治療有更好的預後,但棘白菌素類對毛黴目的體外活性低,缺乏強力證據2)。
壞死組織的外科清創是必不可少的。應切除至正常出血為止,強烈建議對切除邊緣進行病理確認。功能性內視鏡鼻竇手術(FESS)是標準術式,有時需要多次手術4)。成人通常需要耳鼻喉科處理鼻竇,尤其在出現視力下降時,降低眶內壓非常重要。對於廣泛眼眶受累的病例,可能需要行包括骨切除在內的眼眶內容物剜除術。
抗真菌藥物聯合手術的死亡率為18.5%,而單用抗真菌藥物則高達60%2)。
- 球後及玻璃體內注射兩性黴素B(玻璃體內劑量:10 mcg/0.1 mL)1)
- 高壓氧治療:抗真菌作用及促進缺血區域血管新生1)
基礎疾病的矯正
Section titled “基礎疾病的矯正”- 糖尿病的血糖控制及糖尿病酮酸中毒的矯正7)
- 矯正免疫抑制狀態(盡可能減少免疫抑制藥物)
脂質體兩性黴素B的給藥時間為3至36個月不等,根據臨床和影像學改善情況個體化調整2)。重症或腦部擴展病例常需更長時間給藥。外科清創也可能需要多次進行。
伏立康唑是對麴菌症有效的抗真菌藥物,但對毛黴菌病(毛黴目)無效。由於兩者可能表現出相似的症狀與徵象,因此病原菌的鑑定對於治療選擇極為重要。有報告指出在伏立康唑給藥期間發生毛黴菌病的突破性感染 4),因此必須確保真菌鑑定的可靠性。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”感染途徑與擴散機制
Section titled “感染途徑與擴散機制”孢子經由吸入進入鼻竇並在其中增殖,透過直接浸潤或經由鼻淚管到達眼眶。從眼眶經由眶尖、海綿竇、篩板和血管侵入大腦。
主要的擴散機制是血管侵襲,穿透血管壁的內皮細胞和細胞外基質蛋白。GRP78(葡萄糖調節蛋白)參與此穿透過程。經由血管侵襲→血栓形成→缺血→無血管性壞死的途徑進展,形成無充血的壞死。
酮酸中毒與鐵代謝的角色
Section titled “酮酸中毒與鐵代謝的角色”在酸性條件下,鐵從運鐵蛋白中釋放,毛黴目真菌利用游離鐵快速增殖。在鐵過載狀態(血色素沉著症、頻繁輸血、去鐵胺治療)下也會發生類似機制。
與COVID-19相關的機制 6)
Section titled “與COVID-19相關的機制 6)”細胞激素風暴(IL-1、IL-2、IL-6、TNF-α等升高)、CD4+ T細胞IFN-γ表現降低、類固醇與免疫調節劑的使用,以及低氧環境+高血糖+酸性環境+高鐵水平的疊加,為真菌孢子發芽提供了理想環境 7)。
眼科併發症的機制
Section titled “眼科併發症的機制”- 視網膜中央動脈阻塞:真菌血管侵襲導致的直接血管閉塞或栓塞 3)
- 視神經梗塞:眶尖部血管閉塞
- 海綿竇血栓症:靜脈回流障礙
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”mNGS早期診斷的可能性
Section titled “mNGS早期診斷的可能性”Yang等人(2026)報告了7例以腦梗塞為首發症狀的ROCM病例5)。所有病例均透過腦脊髓液mNGS檢測到根黴屬,但培養均為陰性。診斷中位時間為5天,唯一存活者在2天內確診(死亡率85.7%)。mNGS是一種有前景的ROCM早期診斷工具,在傳統培養和血清標誌物陰性時尤其有價值。
mNGS(宏基因組次世代定序)在β-D-葡聚糖和半乳甘露聚糖敏感性差且培養無法鑑定致病菌時有用。特別是在以腦梗塞為首發症狀的非典型ROCM中,腦脊髓液mNGS可能是唯一的診斷手段5)。
COVID-19相關ROCM的激增與對策
Section titled “COVID-19相關ROCM的激增與對策”針對全球範圍內COVID-19合併ROCM的激增,Ostovan等人(2021)報告稱有機械通氣史的患者全部死亡6)。在印度,Sen等人(2021)報告了2,826例COVID-19相關ROCM,作為大流行中新的嚴重併發症受到關注。
兒童ROCM的治療策略
Section titled “兒童ROCM的治療策略”Al Reesi等人(2023)報告了一例患有急性慢性腎病和營養不良的兒童ROCM病例,透過積極治療包括脂質體兩性黴素B(5→9 mg/kg/日)+泊沙康唑+多次手術而治癒2)。24小時內早期診斷和積極治療被認為是良好預後的關鍵。
8. 參考文獻
Section titled “8. 參考文獻”- Benlamkaddem S, Zdaik G, Doughmi D, et al. Rhino-Orbital Cerebral Mucormycosis: A Fatal Evolution. Cureus. 2023.
- Al Reesi M, Al Muqbali T, Al Ajmi A, et al. Successful Management of Rhino-Orbital-Cerebral Mucormycosis in a Child with Acute-on-Chronic Kidney Disease and Malnutrition. Sultan Qaboos Univ Med J. 2023.
- Kamath GM, Jeganathan S, Salim S, et al. Case series of central retinal artery occlusion in COVID-19-associated rhino-orbital-cerebral mucormycosis. Indian J Ophthalmol. 2023.
- Siriwardena P, Wariyapperuma U, Nanayakkara P, et al. Rhino-orbital-cerebral mucormycosis in acute myeloid leukemia patients: a case series from Sri Lanka. BMC Infect Dis. 2024.
- Yang F, Yang C, Li H, et al. Metagenomic next-generation sequencing in diagnosing rhino-orbital-cerebral mucormycosis presenting as cerebral infarction: a case series and diagnostic analysis of seven patients. Front Fungal Biol. 2026.
- Ostovan VR, Rezapanah S, Behzadi Z, et al. Coronavirus disease (COVID-19) complicated by rhino-orbital-cerebral mucormycosis presenting with neurovascular thrombosis: a case report and review of literature. J Neurovirol. 2021.
- Ponce-Rosas L, Gonzales-Zamora J, Diaz-Reyes N, et al. Rhino-Orbital-Cerebral Mucormycosis in a Post-COVID-19 Patient from Peru. Case Rep Infect Dis. 2022.
- Alanazi RF, Almalki A, Alkhaibary A, et al. Rhino-Orbital-Cerebral Mucormycosis: A Rare Complication of Uncontrolled Diabetes. Case Rep Surg. 2022.
- Mokhtar EA, Fatima Q, Akbar S, et al. Rhino-Orbital Cerebral Mucormycosis Causing Temporomandibular Joint Ankylosis: A Case Series of Two Patients. Cureus. 2023.
