مرحله سینوسی (اولیه)
اسکار سیاه (black eschar): یافته مشخص در مخاط سینوس، شاخک بینی و مخاط کام.
درگیری سینوس فک بالا و اتموئید: شایعترین محل درگیری.
نکروز بدون پرخونی مشخصه آن است و با عفونتهای معمول متفاوت است.

موکورمایکوزیس چشمی (Orbital Mucormycosis) یک عفونت قارچی تهاجمی است که در اثر نفوذ قارچهای راسته موکورالها از حفره بینی و سینوسها به بافت چشم ایجاد میشود. نوع بینی-چشمی-مغزی (rhino-orbital-cerebral mucormycosis; ROCM) مهمترین نوع است و جنس رایزوپوس (به ویژه رایزوپوس اوریزه، Rhizopus oryzae) حدود ۸۵ تا ۹۰٪ موارد بینی-مغزی را تشکیل میدهد. پیشتر به این بیماری زیگومایکوزیس چشمی (orbital zygomycosis) نیز گفته میشد.
قارچهای موکورال نفوذپذیری بافتی بالایی دارند و حتی ضایعات کوچک در ناحیه راس چشم میتوانند منجر به اختلال غیرقابل برگشت حرکات چشم و از دست دادن بینایی شوند. بروز سالانه تخمینی ۱.۷ در هر میلیون نفر است8) و در هند بروز ۸۰ برابر کشورهای توسعهیافته گزارش شده است9). در اروپا بروز ۰.۲ تا ۳ در هر میلیون نفر گزارش شده است4). مرگومیر کلی بیش از ۵۰٪ است و بدون درمان به ۷۹٪ و با درمان حدود ۴۰.۵٪ میرسد. درگیری سیستم عصبی مرکزی در بیماران دیابتی با کنترل ضعیف قند خون ۳۳ تا ۴۹٪ است8).
بروز سالانه تخمینی 1.7 در هر میلیون نفر است8). در هند، بروز 80 برابر کشورهای توسعهیافته گزارش شده است که نشاندهنده تفاوتهای منطقهای زیاد است. در جمعیتهای مبتلا به دیابت، بدخیمیهای خونی و نقص ایمنی، خطر بروز به طور قابل توجهی افزایش مییابد. از زمان همهگیری کووید-۱۹، موارد به ویژه در هند به سرعت افزایش یافته است6).
موکورمایکوزیس چشمی بر اساس وسعت تهاجم به سه نوع زیر طبقهبندی میشود.
شدت گسترش التهاب به چشم با طبقهبندی چندلر ارزیابی میشود.
| طبقهبندی چندلر | وضعیت |
|---|---|
| گروه 1 | التهاب پیشسپتوم (اطراف چشم) |
| گروه 2 | التهاب نفوذی داخل چشم |
| گروه 3 | آبسه اطراف پریوست |
| گروه ۴ | آبسه داخل حدقه |
| گروه ۵ | ترومبوز سینوس کاورنو |
در گروه ۳ و بالاتر، مداخله جراحی به طور فعال در نظر گرفته میشود و گروه ۵ نشاندهنده گسترش شدید داخل جمجمه است.
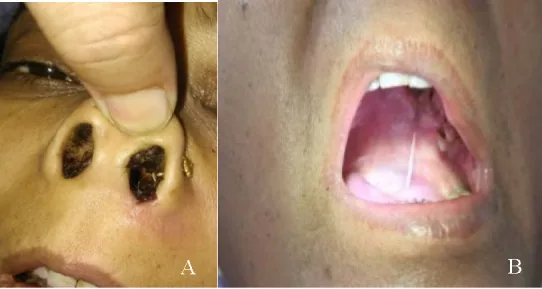
ممکن است در عرض ۱ تا ۲ روز به سرعت بدتر شود.
با پیشرفت بیماری، یافتههای چشمی و سیستمیک مشخصی ظاهر میشوند.
مرحله سینوسی (اولیه)
اسکار سیاه (black eschar): یافته مشخص در مخاط سینوس، شاخک بینی و مخاط کام.
درگیری سینوس فک بالا و اتموئید: شایعترین محل درگیری.
نکروز بدون پرخونی مشخصه آن است و با عفونتهای معمول متفاوت است.
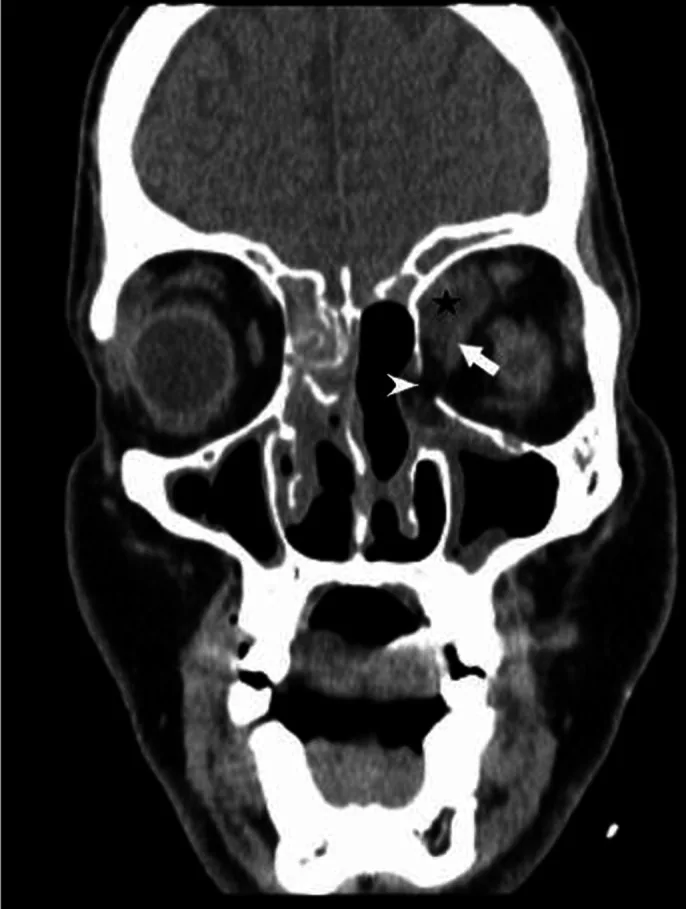
مرحله گسترش به مدار
برجستگی چشم (پروپتوز): در ۶۴ تا ۸۳٪ موارد گزارش شده است.
فلج عضلات خارج چشمی تا ثابت شدن کره چشم (frozen globe): شایعترین علامت چشمی گزارش شده.
پتوز، ادم پلک و گانگرن پلک: نشاندهنده پیشرفت التهاب و نکروز.
مرحله گسترش به مغز
سندرم راس مدار (OAS): همراه با ثابت شدن کره چشم و نشاندهنده درگیری گسترده اعصاب مغزی. میزان مرگومیر بالا.
ترومبوز سینوس کاورنو: به دلیل اختلال در تخلیه وریدی.
انسداد شریان مرکزی شبکیه (CRAO): لکه قرمز گیلاسی (cherry-red spot) در فوندوس.
در ROCM مرتبط با COVID-19، در همه موارد CRAO، پروپتوز و فلج کامل عضلات چشم مشاهده شد و پیشآگهی بسیار بد بود (همه موارد فوت شدند) 3).
قارچهای راسته Mucorales، به ویژه Rhizopus oryzae، عامل اصلی بیماری هستند. این قارچهای رشتهای بدون دیواره (aseptate) با سرعت رشد بالا هستند و عمدتاً در مناطق گرمسیری و نیمهگرمسیری پراکنده میباشند. استنشاق هاگها باعث ورود به بدن میشود.
موارد ROCM پس از عفونت کووید-19 در سراسر جهان به سرعت در حال افزایش است و به ویژه در هند در سال 2021، 2826 مورد گزارش شده است 6). تصور میشود طوفان سیتوکینی ناشی از کووید-19، ناهنجاری ایمنی، استفاده از استروئیدها و هیپرگلیسمی به طور همافزایی رشد قارچ را تسهیل میکنند.
بیوپسی و کشت، استاندارد طلایی تشخیص قطعی هستند. در آسیبشناسی بافتی از رنگآمیزی H&E، PAS و GMS استفاده میشود و ویژگیهای مشخصه شامل هیفهای پهن، روبانمانند، بدون سپتوم با انشعاب زاویه قائم (۹۰ درجه)، تهاجم عروقی، ترومبوز و نکروز است 2). شناسایی گونه قارچ از طریق کشت برای انتخاب داروی درمانی نیز مهم است، اما میزان مثبت شدن کشت پایین است. تشخیص قطعی با اثبات ارگانیسم از طریق بررسی بافتشناسی یا کشت انجام میشود.
میتوان توالی DNA جنس رایزوپوس را در مایع مغزی-نخاعی تشخیص داد. در هر ۷ مورد مثبت گزارش شده است (کشت در همه موارد منفی بود) و این روش به ویژه زمانی که روشهای معمول منفی هستند، مفید است.
ویژگیهای روشهای تشخیصی در زیر آورده شده است:
| روش آزمایش | ویژگی | نکات قابل توجه |
|---|---|---|
| بیوپسی + کشت | استاندارد طلایی تشخیص قطعی | میزان مثبت شدن کشت پایین است |
| mNGS (مایع مغزی-نخاعی) | قابل تشخیص حتی در موارد کشت منفی | نیاز به مرکز تخصصی دارد |
| β-D-گلوکان و GM | نشانگرهای قارچی روزمره | حساسیت پایین به موکورالس و نامناسب برای تشخیص |
ترکیب داروهای ضدقارچ و دبریدمان جراحی اساس درمان است و درمان در بخش داخلی با مدیریت سیستمیک ترجیح داده میشود. نفوذ داروهای ضدقارچ به بافت نکروزه ضعیف است، بنابراین ترکیب با درمان جراحی ضروری است.
| دارو | جایگاه | دوز و روش مصرف |
|---|---|---|
| آمفوتریسین B لیپوزومال (L-AMB) | خط اول | معمولاً ۵ تا ۷.۵ میلیگرم/کیلوگرم/روز؛ در موارد درگیری CNS ۱۰ میلیگرم/کیلوگرم/روز |
| پوزاکونازول | درمان مرحلهای و نجاتبخش | نرخ پاسخ ۶۰ تا ۷۰٪2) |
| ایزاوکونازول | درمان جایگزین (تحملپذیری خوب) 7) | پس از دوز بارگیری 200 میلیگرم، 200 میلیگرم در روز (خوراکی) |
| وریکونازول | در موکورمایکوزیس مؤثر نیست | قابل استفاده نیست (تفاوت قطعی با آسپرژیلوزیس) |
خط اول: آمفوتریسین B لیپوزومال (L-AMB) 2)
پوزاکونازول: درمان مرحلهای یا نجاتبخش. میزان پاسخ 60-70% 2).
ایزاوکونازول: به عنوان درمان جایگزین مؤثر، با تحملپذیری خوب 7). پس از دوز بارگیری 200 میلیگرم، 200 میلیگرم در روز (خوراکی).
درمان ترکیبی: گزارش شده است که ترکیب آمفوتریسین + کاسپوفانگین نتایج بهتری نسبت به تکدرمانی دارد، اما فعالیت in vitro اکینوکاندینها علیه موکورالس کم است و شواهد قوی وجود ندارد 2).
دبریدمان جراحی بافت نکروزه ضروری است. تا زمانی که خونریزی طبیعی حاصل شود، برداشته میشود و تأیید پاتولوژیک حاشیه برداشت به شدت توصیه میشود. جراحی آندوسکوپیک سینوس (FESS) روش استاندارد است و ممکن است نیاز به جراحیهای متعدد باشد 4). درمان گوش و حلق و بینی برای سینوسها در بزرگسالان اغلب ضروری است و به ویژه در صورت کاهش بینایی، کاهش فشار داخل مدار مهم است. در موارد درگیری گسترده مدار، ممکن است تخلیه محتویات مدار با برداشتن استخوان لازم باشد.
میزان مرگ و میر با ترکیب داروهای ضد قارچ و جراحی 18.5٪ است، در حالی که با داروهای ضد قارچ به تنهایی 60٪ است که به طور قابل توجهی بالاتر است 2).
مدت زمان تجویز آمفوتریسین B لیپوزومال از 3 تا 36 ماه متغیر است و با توجه به بهبود بالینی و تصویربرداری به صورت جداگانه تنظیم میشود 2). در موارد شدید یا با گسترش مغزی، معمولاً نیاز به تجویز طولانیتر است. دبریدمان جراحی نیز ممکن است نیاز به تکرار داشته باشد.
وری کونازول یک داروی ضد قارچ مؤثر برای آسپرژیلوزیس است، اما برای موکورمایکوز (Mucorales) بیاثر است. از آنجایی که این دو ممکن است علائم و یافتههای مشابهی داشته باشند، شناسایی عامل بیماریزا برای انتخاب درمان بسیار مهم است. مواردی از عفونتهای پیشرونده موکورمایکوز در حین درمان با وریکونازول گزارش شده است4)، بنابراین شناسایی دقیق قارچ ضروری است.
استنشاق اسپورها منجر به تکثیر در سینوسها و رسیدن به حدقه از طریق نفوذ مستقیم یا مجرای اشکی میشود. از حدقه، قارچ از طریق راس حدقه، سینوس کاورنو، صفحه کریبریفرم و عروق به مغز نفوذ میکند.
مکانیسم اصلی انتشار، تهاجم عروقی (angioinvasion) است که از سلولهای اندوتلیال دیواره عروق و پروتئینهای ماتریکس خارج سلولی عبور میکند. GRP78 (پروتئین تنظیمکننده گلوکز) در این فرآیند نقش دارد. این مسیر از تهاجم عروقی → ترومبوز → ایسکمی → نکروز ایسکمیک پیش میرود و نکروز بدون پرخونی ایجاد میکند.
در شرایط اسیدی، آهن از ترانسفرین آزاد میشود و قارچهای Mucorales از آهن آزاد برای تکثیر سریع استفاده میکنند. همین مکانیسم در شرایط اضافه بار آهن (هموکروماتوز، تزریق مکرر خون، درمان با دسفریوکسامین) نیز عمل میکند.
طوفان سیتوکینی (افزایش IL-1، IL-2، IL-6، TNF-α)، کاهش بیان IFN-γ در سلولهای CD4+ T، استفاده از استروئیدها و داروهای تعدیلکننده ایمنی، و همپوشانی هیپوکسی + هیپرگلیسمی + محیط اسیدی + سطح بالای آهن، محیطی ایدهآل برای جوانهزنی اسپورهای قارچ فراهم میکند7).
یانگ و همکاران (2026) 7 مورد ROCM را گزارش کردند که با سکته مغزی ایسکمیک به عنوان اولین علامت ظاهر شدند 5). در همه موارد، mNGS مایع مغزی-نخاعی جنس رایزوپوس را شناسایی کرد، اما کشت در همه موارد منفی بود. میانه زمان تشخیص 5 روز بود و تنها بازمانده در 2 روز تشخیص داده شد (میزان مرگومیر 85.7%). mNGS به عنوان ابزاری امیدوارکننده برای تشخیص زودهنگام ROCM است و به ویژه زمانی که کشت و نشانگرهای سرمی منفی هستند، ارزش بالایی دارد.
mNGS (توالییابی نسل بعدی متاژنومیک) زمانی مفید است که بتا-دی-گلوکان و گالاکتومانان حساسیت کافی ندارند و کشت نیز قادر به شناسایی عامل بیماری نیست. به ویژه در ROCM غیرمعمول که با سکته مغزی ایسکمیک به عنوان اولین علامت ظاهر میشود، mNGS مایع مغزی-نخاعی ممکن است تنها روش تشخیصی باشد 5).
با توجه به افزایش جهانی ROCM همراه با کووید-19، استووان و همکاران (2021) گزارش کردند که تمام بیماران با سابقه تهویه مکانیکی مصنوعی فوت کردند 6). در هند، سن و همکاران (2021) 2826 مورد ROCM مرتبط با کووید-19 را گزارش کردند که به عنوان یک عارضه جدی جدید در همهگیری مورد توجه قرار گرفته است.
ال ریسی و همکاران (2023) موردی از یک کودک مبتلا به بیماری مزمن کلیوی حاد و سوءتغذیه را گزارش کردند که با درمان تهاجمی شامل آمفوتریسین B لیپوزومی (5→9 mg/kg/day) + پوزاکونازول + جراحیهای متعدد بهبود یافت 2). تشخیص زودهنگام ظرف 24 ساعت و درمان تهاجمی کلید نتیجه مطلوب در نظر گرفته میشود.