眼前節和外眼

全身性微血管滲漏症候群的眼科特徵
一目瞭然的要點
Section titled “一目瞭然的要點”1. 全身性微血管滲漏症候群的眼科特徵
Section titled “1. 全身性微血管滲漏症候群的眼科特徵”全身性微血管滲漏症候群(Systemic Capillary Leak Syndrome; SCLS)是一種罕見疾病,特徵是微血管向組織一過性且重度地滲漏水分和大分子物質。1960年Clarkson首次報告,因此也稱為Clarkson病。自1960年以來,全球報告病例不足500例2),診斷時患者中位年齡為48歲,多見於老年男性。
特發性SCLS中高達80%合併MGUS(意義未明的單株丙種球蛋白病,主要為IgG型),但進展為骨髓瘤的風險並未增加。
由於水分滲漏可發生於任何組織,眼部併發症也多種多樣。主要眼部表現包括結膜水腫、脈絡膜滲出和眼壓升高。也有合併急性閉角型青光眼和非動脈炎性前部缺血性視神經病變(NAION)的嚴重病例報告1)。
自1960年以來,全球報告病例不足500例,是一種極為罕見的疾病2)。診斷時中位年齡為48歲,多見於老年男性。由於其罕見性,診斷容易延遲,需注意。
2. 主要症狀與臨床發現
Section titled “2. 主要症狀與臨床發現”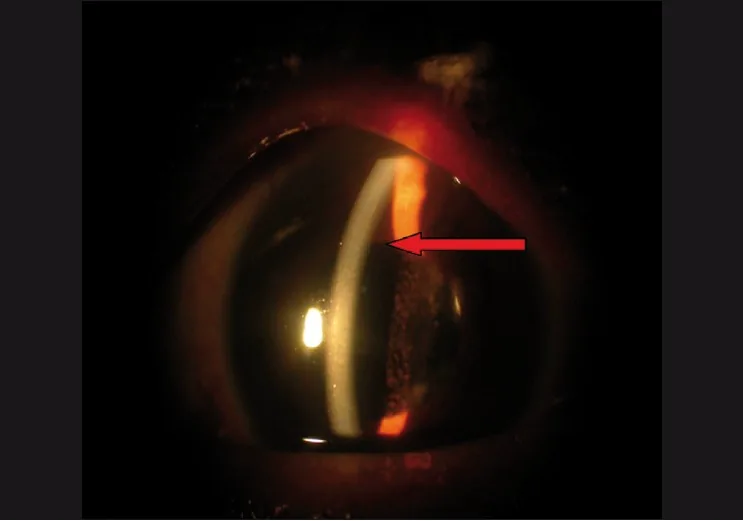
全身症狀(常先於眼部症狀出現)
Section titled “全身症狀(常先於眼部症狀出現)”- 前驅症狀:非特異性輕度症狀(類似呼吸道感染)在滲漏期前1-4天出現2)。
- 呼吸困難、倦怠感:因肺水腫和胸水導致的呼吸困難及全身虛弱。
- 全身性水腫:以四肢為主的快速水腫。
- 流淚、畏光、異物感、搔癢:由結膜水腫引起。視力通常保持正常。
- 視力下降、眼痛:在伴有脈絡膜滲出和急性閉角型青光眼的病例中有報告。
- 上方視野缺損:在合併非動脈炎性前部缺血性視神經病變的病例中,SCLS恢復期可出現雙側對稱性上方弓形視野缺損1)。
臨床所見(醫師檢查時確認的發現)
Section titled “臨床所見(醫師檢查時確認的發現)”後段和視神經
脈絡膜滲出:由於血清白蛋白急遽下降導致膠體滲透壓降低引起。常為雙側性。
睫狀體滲出:從後段到睫狀體的廣泛滲出。
視盤蒼白(非動脈炎性前部缺血性視神經病變):雙側下方視盤蒼白1)。
RNFL變薄(非動脈炎性前部缺血性視神經病變):OCT顯示雙眼下方RNFL變薄1)。
在合併非動脈炎性前部缺血性視神經病變的病例中,可能會留下永久性視野缺損。報告病例顯示,雖然出現雙側對稱性上方弓狀視野缺損,但雙眼中心視力仍保持在6/7.5(約0.8)1)。另一方面,由結膜水腫、脈絡膜滲出和閉角引起的視力下降通常隨著全身狀況的改善而恢復。
3. 原因與風險因素
Section titled “3. 原因與風險因素”SCLS的原因大部分是特發性(原因不明)。除特發性外,還報告了以下誘因。
- 藥物誘發:吉西他濱、克拉屈濱等抗癌藥,單株抗體,治療用生長因子。地尼白介素-白喉毒素(CTCL治療藥)的臨床試驗中,36%的患者出現SCLS9)。
- 病毒感染:A型和B型流感、帶狀皰疹、登革熱。在合併非動脈炎性前部缺血性視神經病變的病例報告中,確認了B型流感1)。
- COVID-19相關:除COVID-19感染本身外,阿斯特捷利康、嬌生-楊森、輝瑞-BioNTech疫苗也有發病報告7)8)。歐洲藥品管理局(EMA)建議有SCLS病史者禁用阿斯特捷利康疫苗7)。
- 減壓症:已有報告潛水後減壓症繼發的SCLS6)。
- 惡性腫瘤:瀰漫性大B細胞淋巴瘤(DLBCL)等引起的副腫瘤症候群性SCLS3)。
- 遺傳背景:家族性SCLS中已發現TLN1基因的剪接位點突變(c.7188+2T>C)。呈體染色體顯性遺傳,不完全外顯4)。
易合併非動脈炎性前部缺血性視神經病變的危險因子包括SCLS引起的低血壓、血液濃縮、高凝血狀態,以及糖尿病、高血壓、動脈硬化、小視盤擁擠1)。
已有腺病毒載體型和mRNA疫苗兩種接種後發病的報導7)8)。因果關係尚未確定,但EMA建議有SCLS病史者禁用阿斯特捷利康疫苗。有SCLS病史者應在接種前諮詢主治醫師。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”SCLS是一種排除性診斷,基於全身性水腫、難治性低血壓等微血管滲漏徵象的存在,並排除其他疾病。
全身檢查所見
Section titled “全身檢查所見”急性期可見以下特徵性實驗室檢查異常。
- 低白蛋白血症(無蛋白尿):平均約1.7 g/dL2)。重症病例有報告白蛋白16 g/L5)、18 g/L8)。
- 血液濃縮:血比容升高(平均約60%)。重症病例Ht可達69%5)、72.3%8)。
- MGUS:血清蛋白電泳(SPEP)檢出率高達80%。以IgG-κ2)5)和IgG-λ1)多見。
- 血栓栓塞風險:血液濃縮導致高凝狀態。有合併深部靜脈血栓、下腔靜脈血栓8)、肺栓塞2)的病例。
- 急性腎損傷(AKI):部分病例發生9)。
99mTc-HSA閃爍攝影可透過24小時後四肢皮下HSA積聚直接證明血管通透性增加9)。
- 裂隙燈顯微鏡檢查:評估結膜水腫程度、淺前房及隅角閉鎖的有無。
- B型超音波:確認脈絡膜滲出的有無及程度。
- Humphrey視野檢查:檢測上方弓狀視野缺損(非動脈炎性前部缺血性視神經病變合併病例)1)。
- 光學同調斷層掃描(OCT):定量評估下方視網膜神經纖維層變薄(合併非動脈炎性前部缺血性視神經病變的病例)1)。
- 頭部和眼眶MRI:用於排除局部梗塞或腫塊病變1)。
主要鑑別疾病如下。
- 敗血症、過敏反應、血管性水腫:最重要的鑑別。
- 腎病症候群:SCLS無重度蛋白尿,可與之鑑別。
- 卵巢過度刺激症候群(OHSS):女性患者需進行鑑別診斷。
- 噬血細胞性淋巴組織球增生症(HLH):也需考慮病毒性出血熱和蛇毒。
- 遺傳性血管性水腫:若C1酯酶抑制劑正常則可排除6)。
5. 標準治療方法
Section titled “5. 標準治療方法”全身治療(內科治療)
Section titled “全身治療(內科治療)”急性期支持治療
Section titled “急性期支持治療”- 輸液管理:晶質液為首選。過量輸液會增加肺水腫和腔室症候群的風險。僅在收縮壓低於70 mmHg時考慮使用高分子膠體液作為「允許性低血壓」策略的一部分6)。
- 升壓劑:使用去甲腎上腺素等。
- 全身性類固醇/IVIG(急性期):IVIG以1–2 g/kg/天給藥2–3天。
- 血栓栓塞預防:針對血液濃縮導致的高凝血狀態進行預防性治療。
發作預防(維持治療)
Section titled “發作預防(維持治療)”發作預防的主要選擇如下所示。
- IVIG(靜脈注射免疫球蛋白):定期給藥,最大劑量2 g/kg/月。合併MGUS的SCLS患者中,IVIG組的5年存活率為91%,10年存活率為77%,而非IVIG組分別為47%和37%,差異顯著。IVIG治療下年發作頻率中位數為0(範圍0–3.3)8)。
- β2受體激動劑(特布他林)+ 茶鹼:透過升高cAMP抑制內皮通透性。特布他林5 mg每日3次,茶鹼400–1600 mg/日6)。但治療下年發作頻率中位數為2.25(範圍0–20),效果不如IVIG8)。
- 甲基潑尼松龍脈衝 + IVIG聯合治療:已報導使用mPSL 1000 mg/日×3天 + IVIG 1 g/kg的方案8)。
每月靜脈注射IVIG(靜脈注射免疫球蛋白)被認為最有效。IVIG組的5年存活率為91%,而非IVIG組為47%,差異顯著。IVIG組的年發作頻率中位數為0,顯示出優異的抑制效果8)。
- 脈絡膜/睫狀體滲出:使用全身和局部(點眼、眼周)類固醇,部分報告有效。一些病例系列顯示反應不佳。
- 眼壓管理:使用局部降眼壓藥物。
- 結膜水腫/暴露性角膜病變:使用人工淚液潤滑。嚴重病例可考慮暫時性瞼板縫合術,但有壓迫眼眶導致眼眶間隔症候群的風險。
- 隅角閉塞:可考慮雷射虹膜切開術(LPI)或白內障手術,但需注意即使人工水晶體眼,睫狀體滲出也可能導致隅角持續閉塞。
- 脈絡膜滲出的手術/雷射:通常具抗性。SCLS尚無確立的外科治療方法。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”SCLS的最終共同路徑是血管內皮功能障礙。內皮細胞間的間隙增大,導致大分子滲漏和水分外滲。
細胞激素與分子機轉
Section titled “細胞激素與分子機轉”發作期間可觀察到以下變化:
- 單核細胞IL-2受體表現增加,CXCL10、CCL2、IL-1β、IL-8、IL-12產生增加
- CD8+/CD25+ T細胞濃度增加,TNF-α表現增加
- VEGF-D增加5)
- 發作期間VEGF與血管生成素-2升高5)
在體外模型中,血管生成素-2抑制劑和IVIG顯著降低了內皮通透性,而貝伐珠單抗(VEGF抑制劑)的效果微乎其微5)。
TLN1基因突變與內皮屏障破壞
Section titled “TLN1基因突變與內皮屏障破壞”Elefant等人(JCI Insight, 2024)在3例家族性SCLS患者中發現了TLN1基因的雜合剪接突變(c.7188+2T>C)4)。該突變導致外顯子54框內跳躍,使talin1 R13結構域不穩定。C端肌動蛋白結合位點(ABS3)功能障礙導致VE-鈣黏蛋白的連接定位顯著減少,黏附連接(AJ)和緊密連接(TJ)碎片化,內皮屏障通透性增加。在凝血酶刺激下,SCLS突變內皮細胞對FITC-葡聚糖的通透性約為對照組的4倍。
IL-2受體介導的機制
Section titled “IL-2受體介導的機制”地尼白介素-白喉毒素融合蛋白與表達IL-2受體的細胞結合,通過內化白喉毒素片段抑制蛋白質合成。SCLS被認為是由血管通透性增加(IL-2R作用)和蛋白質合成抑制(白喉毒素作用)共同引起的9)。
眼部症狀的發生機制
Section titled “眼部症狀的發生機制”- 脈絡膜滲出:由血清白蛋白急遽下降導致的膠體滲透壓降低引起。
- 睫狀體滲出和隅角閉塞:睫狀體滲出 → 睫狀體前旋 → 淺前房和隅角閉塞。由於不是瞳孔阻滯機制,即使在人工水晶體眼中也可能發生。
- 眼壓升高:除隅角閉塞外,鞏膜上靜脈壓升高也起作用。
- 非動脈炎性前部缺血性視神經病變:低血壓加高凝血狀態 → 後睫狀動脈導致的視神經盤區域性梗塞。由於後睫狀動脈形成終末動脈和分水嶺區,休克時容易發生視神經盤梗塞 1)。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”靶向TLN1的基因治療策略
Section titled “靶向TLN1的基因治療策略”Elefant等人(2024)表明,在表現SCLS突變talin1的內皮細胞中,透過剪接轉換反義寡核苷酸恢復正常剪接可作為治療策略提出4)。如果VE-鈣黏蛋白的連接部定位和黏附連接完整性得以恢復,則可能有助於修復內皮屏障功能。
靶向VEGF-D和血管生成素2的治療
Section titled “靶向VEGF-D和血管生成素2的治療”SCLS患者中記錄到VEGF-D濃度升高,VEGFR3介導的通路被認為是未來的治療靶點候選。抗VEGF治療(靜脈注射貝伐珠單抗)曾在一例病例中嘗試,但未獲得臨床反應。另一方面,血管生成素2抑制劑在體外模型中與IVIG一起顯著降低了內皮通透性,但臨床報告有限5)。
COVID-19疫苗相關SCLS的因果關係研究
Section titled “COVID-19疫苗相關SCLS的因果關係研究”mRNA疫苗和腺病毒載體疫苗均有發病報告7)8),但因果關係尚未確立,需要進一步研究。
8. 參考文獻
Section titled “8. 參考文獻”- Neo YN, Sobti M, Zambarakji H. Bilateral simultaneous non-arteritic ischaemic optic neuropathy: a rare complication of idiopathic systemic capillary leak syndrome (SCLS). BMJ Case Rep. 2021;14:e242847.
- Correia R, Santos D, Delgado M. Idiopathic Systemic Capillary Leak Syndrome: A Clinical Case. Cureus. 2023;15(12):e50301.
- Silva B, Gaspar V, Alves C, et al. Systemic Capillary Leak Syndrome as a Paraneoplastic Syndrome. Cureus. 2024;16(5):e60923.
- Elefant N, Rouni G, Arapatzi C, et al. Talin1 dysfunction is genetically linked to systemic capillary leak syndrome. JCI Insight. 2024;9(24):e173664.
- Bouchlarhem A, Lamzouri O, El aidouni G, et al. Consider systemic capillary leak syndrome in monoclonal gammopathy with shock. Ann Med Surg. 2021;72:103013.
- Mathavan A, Mathavan A, Jones K, et al. Systemic capillary leak syndrome secondary to decompression sickness. BMJ Case Rep. 2023;16:e253045.
- Yang C, Tsang MYC, Zypchen LN, et al. Pericardial effusion and systemic capillary leak syndrome late post-SARS-CoV-2 vaccination. BMJ Case Rep. 2023;16:e256527.
- Inoue M, Yasue Y, Kobayashi Y, et al. Systemic capillary leak syndrome (SCLS) after receiving BNT162b2 mRNA COVID-19 (Pfizer-BioNTech) vaccine. BMJ Case Rep. 2022;15:e248927.
- Horino T, Okada D, Inotani S, et al. Denileukin diftitox-induced systemic capillary leak syndrome with acute kidney injury. CEN Case Reports. 2023;12:63-67.
