神經母細胞瘤(NB)是源自神經嵴的兒童最常見的顱外實體腫瘤,約占兒童惡性腫瘤的10%。
原發部位以腎上腺/腹部最常見,11%~56%轉移至眼眶 。
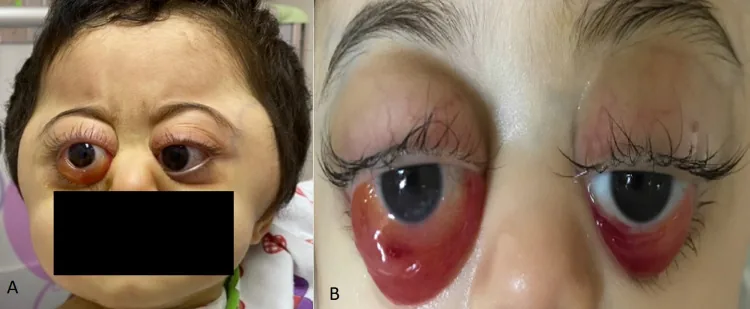
眼眶 轉移的特徵性表現包括眶周皮下出血(浣熊眼)、眼球突出 和眼瞼下垂 。有時可作為視性眼陣攣-肌陣攣症候群(OMS )的副腫瘤性徵候被發現。
MIBG閃爍造影是識別轉移病灶最有用的影像學檢查。
高風險病例聯合使用大劑量化療、自體造血幹細胞移植和免疫治療,但5年總存活率低於50%。
伴有眼眶 轉移的病例5年存活率僅為7.6%,預後極差。
神經母細胞瘤(Neuroblastoma; NB)是一種源自神經嵴來源的交感神經系統前驅細胞的惡性腫瘤。約占兒童惡性腫瘤的10%,是兒童最常見的顱外實體腫瘤。也是僅次於白血病的常見惡性腫瘤。
原發部位中,腎上腺約占46%,腹部(腎上腺外)約占18%,後縱膈約占14%,骨盆及其他約占22%4) 。60%以上發生在腎上腺或交感神經節等腹部區域。
流行病學特徵 如下:
美國每年約診斷700例
診斷時中位年齡為19個月。90%在5歲前確診5)
成人發病極為罕見,每年每1000萬人中約1例5)
從眼科角度來看,11%~56%的神經母細胞瘤會轉移至眼眶 。臨床表現多樣,從自然消退到高度轉移不等。
歷史沿革 如下:
1864年:Virchow首次將腹部腫瘤報告為「神經膠質瘤 」
1891年:Marchand描述了起源於腎上腺髓質和交感神經系統的特徵
1901年:Pepper報告了伴有肝轉移的嬰兒病例(相當於現在的MS 期)
1910年:Homer Wright描述了骨髓中的Homer-Wright假菊形團
Q
神經母細胞瘤容易轉移到哪裡?
A
常見轉移部位包括骨、骨髓、淋巴結、肝臟和皮膚。眼眶 轉移的發生率為11%~56%,眼球突出 或眼眶 周圍皮下出血(浣熊眼)可能是首發症狀。
??????????????????? Rahaf A Mandura. Rapidly Progressive Ocular Proptosis as the First Sign of Neuroblastoma in a 16-Month-Old Child: Case Report and Review of Literature. Cureus. 2022 Jan 6; 14(1):e20982. Figure 1. PM
CI D: PMC8817620. License: CC BY.
?????1?????????????????????????????????????????????????????????
家長或患者本人注意到的症狀如下。
眼周腫脹和瘀傷 :眼睛周圍青紫色腫脹(浣熊眼)眼球突出 眼瞼腫脹 :上下眼瞼水腫複視 (看東西重影)眼球運動障礙 引起視力 下降全身症狀 :腹痛、腹脹、骨痛、發燒、倦怠、腹瀉、肌無力
可分為眼眶 轉移相關的眼科所見,以及腫瘤引起的神經學所見。
眼眶及眼周所見
眼眶 周圍皮下出血(浣熊眼)眼眶 轉移最常見的表現。由腫瘤出血壞死引起。容易被誤認為虐待。
眼球突出 眼眶 內腫瘤塊導致眼球向前移位。
眼瞼和結膜 水腫 :水腫可能變得顯著。
眼瞼瘀斑 :NB和白血病的特徵性表現。
眼眶 骨破壞
神經和眼底表現
霍納綜合徵 :瞳孔 縮小、眼瞼下垂 和無汗三聯徵。當胸部原發腫瘤累及交感神經鏈時發生。
虹膜 異色症
眼球陣攣 :高頻(10-15 Hz)、多方向的掃視樣眼球運動。伴有肌陣攣。
外直肌麻痺、斜視 、內斜視 :由眼球運動障礙 引起。
視乳頭水腫 、視網膜 出血、視神經萎縮
Q
孩子眼睛周圍出現瘀傷樣出血,可能是神經母細胞瘤嗎?
A
眼眶 周圍皮下出血(浣熊眼)是2歲以下眼眶 轉移最常見的表現。無外傷史的雙側眼眶 周圍出血應高度懷疑神經母細胞瘤。由於容易被誤認為虐待,需要進行腹部超音波、尿兒茶酚胺檢查等全身檢查以鑑別診斷。
Q
什麼是眼球陣攣-肌陣攣症候群?
A
這是一種以高頻(10-15 Hz)、多方向掃視樣眼球運動伴肌陣攣為特徵的症候群。被認為是針對神經元RNA的異常抗體引起的副腫瘤症候群 。OMS 患者中48%存在隱匿性神經母細胞瘤,因此兒童出現OMS 時必須進行全身檢查。
大多數為散發性,尚未明確特定的風險因素。
遺傳因素(約佔所有病例的1-2%):
ALK生殖細胞系列突變 :家族性NB最常見的原因PHOX2B異常 :與成熟神經元分化障礙相關KIF1B異常/MYCN擴增 :部分家族性NBNBPF10拷貝數變異(1p/11q缺失) :與高風險NB相關LMO1基因重複 :侵襲性NB的風險因子與NF1 和Beckwith-Wiedemann症候群的關聯 :罕見合併
與散發性NB相關的基因突變:
MYCN擴增 在20-25%的兒童NB中發現,呈現3-10倍或100-300倍的雙峰分佈。它是與侵襲性NB密切相關的分子標誌物5) 。
成人NB的分子生物學特徵 與兒童不同,MYCN擴增罕見。ATRX突變(11%)、ALK突變(高達14%)和TERT重排(23%)是其特點5) 。
圍產期風險因素 (來自回顧性隊列研究):
低月齡嬰兒:高出生體重、母親體重過度增加、妊娠高血壓、高齡分娩
較大月齡嬰兒:低出生體重增加風險
高齡組:第一胎、首次剖腹產、產程延長、早期破水
母親用藥(利尿劑、降血壓藥)、孕期貧血、暫時性染髮劑使用
尚無已知的眼眶 轉移特有風險因子。
尿液兒茶酚胺(HVA/VMA) :過去報告90-95%升高,但近期研究顯示敏感性較低。成人僅40-57%(與兒童95%形成對比)。血液檢查 :全血球計數、肝腎功能、電解質、鐵蛋白、乳酸脫氫酶、甲狀腺功能。骨髓切片檢查 :雙側後腸骨脊穿刺和骨髓芯切片以評估骨髓浸潤。抗體檢查 :抗Hu抗體(ANNA-1)對兒童神經母細胞瘤的診斷有幫助。腰椎穿刺 :除非已知有中樞神經系統轉移,否則應避免(有報告指出腰椎穿刺後中樞神經系統轉移增加)
各模態的特點如下所示。
檢查 特點 適應症 CT 邊界清晰/不清晰、高吸收值、微小鈣化 初步評估、眼眶 溶骨性變化 MRI T1低訊號、T2不均勻、顱內侵犯評估 顱內及眼眶 詳細檢查 MIBG(123I) 最適合識別軟組織和骨轉移 全身轉移評估 PET 高靈敏度、高特異性 診斷和治療監測
MIBG閃爍攝影(123I-MIBG)在辨識軟組織與骨骼轉移方面優於PET/CT。眼眶 轉移時,CT顯示溶骨性變化,MRI T1加權影像上與眼外肌 等訊號、低於脂肪訊號,T2加權影像上高於眼外肌 與脂肪訊號。眼眶 後外側壁轉移常見。
Q
神經母細胞瘤影像診斷中最有用的檢查是什麼?
A
MIBG閃爍攝影(123I-MIBG)被認為在辨識軟組織與骨骼轉移方面最有用,優於PET/CT。由於可一次評估全身轉移病灶,因此既用於初始分期也用於治療效果評估。
腫瘤細胞特徵 :未成熟神經母細胞(直徑10-15μm)。大而深染的泡狀核,胞質嗜酸性稀少排列模式 :片狀、巢狀或索狀排列;假菊形團(Homer-Wright型)形成免疫組織化學 :synaptophysin陽性、chromogranin陽性、CD56陽性、NSE陽性4) Shimada分類(INPC) :用於區分預後良好/不良的組織學分類Ki-67增殖指數 :≥25%時3年存活率34%(<25%時為76%)5)
國際神經母細胞瘤風險分組分期系統(INRGSS)的分期如下所示4) 。
L1 :侷限性腫瘤,無影像學定義風險因子(IDRF),侷限於一個腔室內L2 :局部腫瘤,存在1個或多個IDRFM :遠端轉移(不包括MS )MS
眼眶 轉移的鑑別橫紋肌肉瘤 全身性鑑別 :嗅神經母細胞瘤、神經節神經母細胞瘤、嗜鉻細胞瘤、Wilms腫瘤、橫紋肌肉瘤
根據風險分類進行治療。
低風險組:
高風險群(M期、年齡≥18個月等):
誘導化療 :順鉑、環磷醯胺、多柔比星、右雷佐生、依託泊苷、長春新鹼的多藥聯合4) 手術切除 :原發灶切除(如腎上腺切除術)4) 鞏固治療 :大劑量化療(BuMel:白消安+美法侖)+ 自體造血幹細胞移植 + 放射治療(原發灶20 Gy/10次,殘留病灶30 Gy/15次)4) 免疫治療 :抗GD2抗體(地努妥昔單抗)5) 維持治療 :13-順式維甲酸(異維A酸)160 mg/m²/天,每月14天,持續6個月4)
高風險組的5年總存活率低於50%4) 。
轉移性眼眶 腫瘤很少需要全切除。應進行對原發癌有效的治療,如化療或放療。兒童神經母細胞瘤對化療有反應時,預後相對較好。伴有眼眶 轉移時,5年存活率僅為7.6%,非常差。
沒有確立的標準方案,通常採用兒童方案5) 。進行手術(包括腹腔鏡手術)+化療(如卡鉑+依託泊苷)。20歲及以上成人的5年總存活率為36.3%,預後不良5) 。
高風險NB需要結合高劑量化療、自體造血幹細胞移植、放射治療和免疫療法的多學科治療,必須在專業機構進行治療。
服用13-順式視黃酸(維持治療)期間具有致畸性,因此育齡期患者必須嚴格避孕。
高風險組的長期存活率僅為40-50%2) ,治療後需要長期追蹤。
Q
神經母細胞瘤轉移到眼眶時預後如何?
A
伴有眼眶 轉移的神經母細胞瘤5年存活率極低,僅為7.6%。眼眶 轉移通常意味著遠端轉移(相當於M期),作為高風險組進行多學科治療,但預後改善有限。
NB起源於交感神經系統前驅細胞(交感神經母細胞)。PHOX2B突變導致分化為成熟神經元受阻,進而發生腫瘤化。ALK突變與增殖降低及未成熟交感神經元增加相關。
兒茶酚胺代謝異常 :由於腫瘤細胞兒茶酚胺合成缺陷,中間代謝產物HVA和VMA蓄積並經尿液排出。這是尿液兒茶酚胺檢查的依據。
MYCN擴增活化多胺路徑,促進腫瘤生長3) 。
MYCN(MYC家族轉錄因子)→ ODC1轉錄增強 → 多胺合成促進(鳥胺酸→腐胺→亞精胺→精胺)→ eIF5A活化 → LIN28活化 → Let-7 miRNA抑制 → 腫瘤生長促進
眼陣攣-肌陣攣症候群(OMS ) :由針對神經元RNA的異常抗體引起。被認為是與組織交叉反應的副腫瘤症狀。視力 障礙的機制(無直接壓迫)
部分NB(尤其是MS 期)會發生自然消退。機制涉及亞端粒DNA過度甲基化、凋亡、神經生長因子(NGF)缺乏和免疫反應等。
兒童和成人的遺傳特徵有很大不同1) 5) 。
特徵 兒童NB 成人NB MYCN擴增 20–25% 罕見 PHOX2B表現 高(高敏感度、高特異度) 50%為陰性 ATRX突變 罕見 11% ALK突變 罕見 高達14% TERT重組 罕見 23%
50%的成人NB為PHOX2B陰性,暗示其可能具有與兒童型不同的細胞譜系(如胸腺起源)1) 。
2023年12月13日,美國FDA批准了一種用於高風險NB維持治療的新藥3) 。
Jiang & Yu等人(2024)詳細描述了依氟鳥氨酸的藥理學特徵,報告其作為ODC(鳥胺酸脫羧酶)的不可逆抑制劑(自殺性抑制劑),靶向MYCN擴增NB中的多胺途徑3) 。作為免疫療法(dinutuximab)後的維持治療,一項2期試驗(NCT 02395666)已完成,並獲得FDA批准。
藥物特性:
分子量:182.2 g/mol
給藥途徑:口服
半衰期:約3.5小時(腎臟排泄,幾乎不被代謝)
適應症:高風險神經母細胞瘤免疫治療後的維持治療
主要副作用: 發燒、感染、過敏反應、咳嗽、結膜 充血 、肝毒性、聽力下降、腹瀉、噁心、嘔吐3)
針對基因突變產生的腫瘤微環境的新型治療方法正在開發中。
利用數位治療計劃(如Oncompass™)的個人化治療策略正在研究中5) 。
Q
依氟鳥氨酸(IWILFIN)是什麼藥物?
A
它是一種口服藥物,於2023年12月獲得FDA核准,用於高風險神經母細胞瘤免疫治療後的維持治療。它通過不可逆地抑制ODC(鳥胺酸脫羧酶),抑制多胺合成,阻斷MYCN擴增驅動的腫瘤生長訊號3) 。在日本是否核准需諮詢主治醫師。
Collins K, Ulbright TM, Davis JL. Anterior mediastinal neuroblastoma in an adult: an additional case of a rare tumor in an unusual location with review of the literature. Diagn Pathol. 2023;18:127.
Hu J, Xia B, Yuan X, et al. Neuroblastoma with superficial soft tissue mass as the first symptom: case reports with atypical ultrasonic image and literature review. Braz J Med Biol Res. 2023;56:e12975.
Jiang J, Yu Y. Eflornithine for treatment of high-risk neuroblastoma. Trends Pharmacol Sci. 2024;45(6):577-578.
do Amaral-Silva GK, Leite AA, Mariz BALA, et al. Metastatic neuroblastoma to the mandible of children: report of two cases and critical review of the literature. Head Neck Pathol. 2021;15:757-768.
Telecan T, Andras I, Bungardean MR, et al. Adrenal gland primary neuroblastoma in an adult patient: a case report and literature review. Medicina. 2023;59:33.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。