眼肌麻痺

比克斯塔夫腦幹腦炎
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什么是比克斯塔夫脑干脑炎
Section titled “1. 什么是比克斯塔夫脑干脑炎”比克斯塔夫腦幹腦炎(Bickerstaff Brainstem Encephalitis; BBE)是一種侵犯周邊神經系統及中樞神經系統(腦幹)的罕見自體免疫疾病。1951年由Bickerstaff & Cloake首次描述,1957年Bickerstaff單獨以「預後良好的嚴重症候群」補充報告。
典型表現為前驅感染後1至4週,急性至亞急性出現眼外肌麻痺、運動失調及意識障礙三徵。與格林-巴利症候群(GBS)及米勒費雪症候群(MFS)同屬抗GQ1b抗體症候群譜系,被歸類為免疫介導性多發性神經炎的亞型。
日本全國調查顯示年發生率為0.078/10萬人,估計每年新增約100例4)。男女比為1.3(略偏男性),發病年齡中位數為35歲(平均39歲)4)。
日本全國調查顯示年發生率為0.078/10萬人,估計每年新增約100例4)。此病比米勒費雪症候群更為罕見。
2. 主要症狀與臨床表現
Section titled “2. 主要症狀與臨床表現”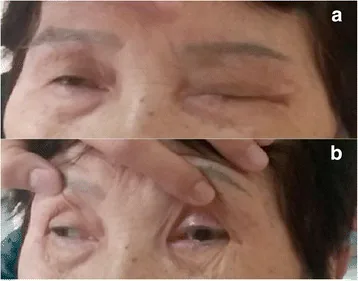
- 複視:常見於初發症狀,伴隨眼肌麻痺出現。
- 頭暈、步態不穩:由運動失調引起,早期即可出現。
- 構音障礙:作為球麻痺的症狀之一出現2)3)。
- 吞嚥困難:伴隨球麻痺,增加誤吸風險3)6)。
- 波動性嗜睡至意識喪失:因腦幹網狀激活系統受損所致2)4)。
- 手腳麻木:周邊神經病變引起的感覺異常5)。
- 頭痛:可能在前驅感染後持續存在6)。
Odaka等人報告的62例系列研究5)中,主要表現的發生頻率如下所示。
運動失調・肌無力
運動失調:所有病例皆可觀察到的三主徵之一。
四肢肌無力:60%出現弛緩性、對稱性肌無力5)。
反射減弱/消失:58%病例可觀察到5)。
反射亢進:反之,34%表現出反射亢進,暗示錐體束病變4)5)。
巴賓斯基徵:40%出現向上的足底反射4)5)。
意識・腦幹症狀
意識障礙:45%出現嗜睡,29%出現木僵至昏迷4)。
顏面神經麻痺:45%的病例會出現6)。
球麻痺:34%出現構音障礙及吞嚥困難6)。
深部感覺障礙:16%的病例會出現4)。
費雪症候群(MFS)是以眼外肌麻痺、運動失調及腱反射消失三徵為特徵的周邊神經病變。BBE則因合併意識障礙及錐體束徵(反射亢進、巴賓斯基徵陽性)而有所區別,顯示中樞神經(腦幹)受累更明顯。兩者形成連續譜系,亦存在重疊型。
3. 原因與風險因素
Section titled “3. 原因與風險因素”92%的病例有前驅感染,從感染到出現神經症狀通常間隔1至4週5)。
- 上呼吸道感染:最常見,約佔整體的60%6)。
- 腹瀉(消化道感染):約29%6)。
- 空腸彎曲菌・流感嗜血桿菌:最常見的致病菌。
- 肺炎衣原體:首次報告與BBE-GBS重疊症候群相關6)。
- 肺炎黴漿菌・EB病毒・水痘帶狀疱疹病毒・巨細胞病毒・HIV-1:有病例報告。
- SARS-CoV-2:已有冠狀病毒感染後發病的病例報告。
- 帶狀皰疹:免疫功能低下患者中曾有發病報告5)。
- 傷寒沙門氏菌:感染後有發病案例4)。
- 潰瘍性結腸炎(IBD):曾有懷疑與藥物(美沙拉嗪相關)有關的案例3)。
- 接種德國麻疹混合疫苗後:也有疫苗後發病的案例報告。
病因(分子擬態)
Section titled “病因(分子擬態)”先行感染的病原體結構與GQ1b神經節苷脂相似,會誘導產生交叉反應性抗GQ1b抗體(分子擬態;molecular mimicry)。此抗體被認為會攻擊腦神經末梢、背根神經節及血腦屏障,導致神經障礙。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”診斷主要基於臨床表現。Odaka等人(2003)的臨床診斷標準為「4週內出現進行性、相對對稱的外眼肌麻痺+運動失調+意識障礙或反射亢進」6)。
血清抗體檢查
Section titled “血清抗體檢查”- 抗GQ1b IgG抗體:最重要的輔助檢查。在BBE中的陽性率為68~80%,陰性亦不能排除BBE2)5)。敏感度60~70%,特異度90%以上3)。在MFS中更高,83~100%為陽性。
- 抗GM1抗體:約10%的BBE患者呈陽性2)。
- 抗GD1a抗體:約13%的BBE患者呈陽性2)。
主要檢查的異常率
Section titled “主要檢查的異常率”主要檢查項目的異常率如下所示。
| 檢查 | 異常率 |
|---|---|
| 外眼肌麻痺(臨床所見) | 100%5) |
| EEG異常 | 57〜70%5)6) |
| 抗GQ1b抗體陽性 | 68〜80%4)5) |
| MRI異常 | 11〜30%5)6) |
| CSF蛋白細胞分離 | 約25%5) |
腦脊髓液檢查(CSF)
Section titled “腦脊髓液檢查(CSF)”CSF檢查結果在三分之二的患者中相對正常1)。約25%的患者出現蛋白細胞分離(白蛋白細胞分離),發生率低於GBS5)。CSF蛋白升高可能隨時間進展。
腦部影像檢查
Section titled “腦部影像檢查”腦部MRI在三分之二的病例中正常。異常時,T2/FLAIR上腦幹(橋腦、中腦橋腦接合處)的高信號為典型表現2)3)6),FLAIR、T2及冠狀切面有助於檢測腦幹病變。通常無顯影增強。
腦電圖(EEG)
Section titled “腦電圖(EEG)”57%至70%的患者可觀察到EEG異常5)6)。瀰漫性δ波活動是其特徵1)6),有助於排除非抽搐性癲癇重積狀態2)。
神經傳導檢查(NCS/EMG)
Section titled “神經傳導檢查(NCS/EMG)”多數發現與GBS譜系重疊。可能出現F波延長或消失(提示早期脫髓鞘)6)、運動軸索性多發性神經病變4)、以及感覺神經動作電位(SNAP)振幅下降5)。但部分患者檢查結果可正常5)。
BBE、MFS與GBS的主要臨床差異如下所示。
| 特徵 | BBE | MFS | GBS |
|---|---|---|---|
| 意識障礙/錐體束徵 | 有 | 無 | 無 |
| 主要病變部位 | 中樞(腦幹)+周邊 | 周邊(優勢) | 周邊 |
| 抗GQ1b陽性率 | 68〜80% | 83〜100% | 約8%4)5) |
其他鑑別診斷包括Wernicke腦病變、腦幹血管病變、多發性硬化症、視神經脊髓炎、急性瀰散性腦脊髓炎(ADEM)、病毒性腦炎、細菌性腦膜腦炎、重症肌無力、腦幹腫瘤、肉毒桿菌症、萊姆病等,也需排除。
抗GQ1b抗體在BBE患者中的陽性率為68〜80%,陰性案例佔20〜30%以上2)5)。BBE為臨床診斷,若出現典型三徵(眼外肌麻痺、運動失調、意識障礙或反射亢進),即使抗體陰性,也不排除診斷2)。
5. 標準治療方法
Section titled “5. 標準治療方法”目前尚無針對BBE治療的隨機對照試驗5)6)。許多病例會自然緩解,預後相對良好。治療是根據GBS的證據進行推斷。
- 靜脈注射免疫球蛋白(IVIg):建議用於GBS進展或合併意識障礙的患者。標準劑量為0.4克/公斤/天,連續5天2)3)。可能略微加快恢復,但對最終預後的影響尚不明確。
- 血漿置換:對於對IVIg無反應的患者,尤其是兒童病例,有報告顯示有效6)。
- 類固醇脈衝療法:有時會合併使用靜脈注射甲基潑尼松龍1克/天,連續5天2)3)6)。有報告稱可能加快恢復,但其作用仍在討論中,Cochrane回顧未能明確推薦或不推薦5)。
- 呼吸道管理與機械通氣:當意識障礙進展或出現呼吸肌麻痺時需要2)4)。
- 物理治療:對恢復期的功能恢復至關重要。
- 營養管理與預防誤吸:對於伴有吞嚥困難的病例,應考慮管灌營養及唾液分泌管理。
目前尚無針對BBE的治療隨機對照試驗5)6)。IVIg和血漿置換是從GBS的證據外推使用的,但對最終預後的影響尚不明確。許多病例會自然恢復,預後相對良好。
6. 病理生理學・詳細發病機制
Section titled “6. 病理生理學・詳細發病機制”GQ1b神經節苷脂的角色
Section titled “GQ1b神經節苷脂的角色”GQ1b神經節苷脂在動眼神經(III)、滑車神經(IV)、外展神經(VI)、舌咽神經(IX)、迷走神經(X)的旁結區及神經肌肉接頭處豐富表現。眼運動神經的旁結區和終末區比其他腦神經有更高密度的GQ1b分布,這是外眼肌麻痺的主要原因。GQ1b僅佔周邊神經組織中神經節苷脂的5-6%,但在腦神經中佔11-13%5)。
後根神經節的大型細胞(Ia神經元)也富含GQ1b,導致感覺輸入障礙,進而產生運動失調和肌腱反射消失。
周邊與中樞障礙的機制
Section titled “周邊與中樞障礙的機制”周邊神經障礙機制
抗GQ1b抗體引起的神經末梢障礙:在III、IV、VI腦神經的終末部,突觸前後發生阻斷。
後根神經節Ia神經元障礙:感覺輸入喪失導致運動失調和肌腱反射消失。
Node-paranodopathy:Ranvier結節被提出為功能障礙部位的新概念。既非「脫髓鞘型」也非「軸索型」的障礙模式5)。
中樞障礙機制(BBE特有)
血腦屏障(BBB)的破壞:BBE血清使腦微血管內皮細胞(BMECs)增加黏膜類天疱瘡分泌,破壞BBB(Saito et al. 2013的in vitro研究)4)6)。MFS血清對BBB無影響,BBB的破壞程度決定Fisher/BBE的臨床表現型。
意識障礙的發生:由腦幹網狀激活系統障礙引起6)。
Area postrema路徑:腦幹的area postrema微循環對大分子通透性較高,可作為抗體進入腦幹的路徑6)。
剖檢案例(罕見)中,腦幹可見血管周圍淋巴細胞浸潤、水腫、神經膠質結節,HLA-DR陽性巨噬細胞/微膠質細胞的瀰漫性上調在整個腦幹顯著1)。病變也可波及小腦白質、胼胝體、脊髓灰質、後索、脊髓神經根1)。
Imam et al.(2022)的剖檢案例中,確認了顳部軟腦膜的局限性反應性腦膜上皮增生與稀疏慢性炎症細胞。免疫組織化學顯示HLA-DR陽性巨噬細胞/微膠質細胞的瀰漫性上調在整個腦幹顯著,也存在於小腦白質、胼胝體、脊髓灰質、後索、脊髓神經根1)。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”抗神經節苷脂抗體模式與復發及嚴重度的關聯
Section titled “抗神經節苷脂抗體模式與復發及嚴重度的關聯”復發時,有報告指出抗GQ1b抗體從陰性轉變為其他抗神經節苷脂抗體陽性的模式變化;反之,也有從陰性狀態在12年後復發時轉為陽性的報告5)。基於抗GQ1b抗體效價隨臨床病程變化的觀察,連續檢測抗神經節苷脂抗體以預測復發的可能性正在研究中5)。MFS/BBE的復發率約為14%,高於GBS(4%)5)。
BBE-MFS-GBS譜系的整合理解
Section titled “BBE-MFS-GBS譜系的整合理解”包括一項針對581例病例的分析在內的多項研究,已累積證據顯示BBE、MFS與GBS構成連續譜系4)5)6)。BBE與MFS的重疊型(Fisher-Bickerstaff重疊症候群)報告也逐漸增加。
難治病例的利妥昔單抗治療
Section titled “難治病例的利妥昔單抗治療”對於標準IVIg或血漿置換無反應的難治病例,有報告使用利妥昔單抗(抗CD20單株抗體),但證據僅限於病例報告層級5)。
腸腦軸與自體免疫機制
Section titled “腸腦軸與自體免疫機制”根據潰瘍性結腸炎(IBD)合併病例的發現,腸腦軸(gut-brain axis)的免疫調節異常可能參與BBE的發病機制3)。美沙拉嗪等非生物性免疫調節藥物與神經併發症的關聯也正在研究中3)。
8. 參考文獻
Section titled “8. 參考文獻”- Imam I, Sarrigiannis PG, Shivane AG. Bickerstaff brainstem encephalitis: clinical, neurophysiological, laboratory and postmortem findings of a case presenting as encephalomyelitis. BMJ Case Rep. 2022;15:e245588.
- Warcup A, Movio G, Dhar S, et al. Bickerstaff Brainstem Encephalitis Presenting With Negative Anti-GM1 and Anti-GQ1B Antibodies. Cureus. 2024;16(6):e61653.
- Joo H, Lee CS, Joe S, et al. Bickerstaff’s brainstem encephalitis: a rare case of neurologic complication in Ulcerative Colitis. BMC Neurology. 2023;23:386.
- Pantbalekundri N, Acharya S, Shukla S, et al. Bickerstaff’s Brainstem Encephalitis and Miller Fisher Syndrome: A Rare Overlap. Cureus. 2024;16(2):e55000.
- Bhatia SS, Canepa C, Notarianni A. Bickerstaff’s brainstem encephalitis mimicking herpetic encephalomyelitis in a liver transplant patient with anti-GQ1b antibodies. BMJ Case Rep. 2022;15:e251784.
- Wong CK, Ng CF, Tan HJ, et al. Bickerstaff brainstem encephalitis with Guillain-Barré syndrome overlap following chlamydia infection. BMJ Case Rep. 2021;14:e242090.
