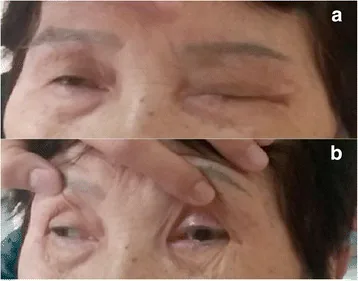
โรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์ (BBE) เป็นโรคสมองอักเสบจากภูมิคุ้มกันตนเองที่พบได้ยาก โดยมีลักษณะสามประการคือ ตาเหล่ หรือตาไม่ขยับ (ophthalmoplegia) การเคลื่อนไหวไม่ประสานกัน (ataxia) และความรู้สึกตัวผิดปกติ (หรือปฏิกิริยาตอบสนองเกินปกติ)
อุบัติการณ์รายปีในญี่ปุ่นประมาณ 0.078 ต่อ 100,000 คน โดยมีผู้ป่วยรายใหม่ประมาณ 100 รายต่อปี
92% ของผู้ป่วยมีการติดเชื้อนำมาก่อน เช่น การติดเชื้อทางเดินหายใจส่วนบนหรือทางเดินอาหาร
แอนติบอดีต่อต้าน GQ1b ให้ผลบวกในประมาณ 68–80% ของผู้ป่วย BBE แต่ผลลบไม่ได้ตัดการวินิจฉัยออก
การวินิจฉัยขึ้นอยู่กับอาการทางคลินิกเป็นหลัก และ MRI ปกติใน 2 ใน 3 ของผู้ป่วย
ไม่มีการศึกษา RCT สำหรับการรักษา; ใช้ IVIg หรือพลาสมาเฟเรซิสตามหลักฐานจาก GBS
ผู้ป่วยส่วนใหญ่หายได้เอง แต่กรณีที่ลุกลามเร็วหรือรุนแรงอาจเสี่ยงต่อการหายใจล้มเหลวหรือหัวใจหยุดเต้น
โรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์ (BBE) เป็นโรคภูมิต้านตนเองที่พบได้ยากซึ่งส่งผลต่อระบบประสาทส่วนปลายและส่วนกลาง (ก้านสมอง) อธิบายครั้งแรกโดย Bickerstaff & Cloake ในปี 1951 และรายงานโดย Bickerstaff เพียงผู้เดียวในปี 1957 ว่าเป็น “กลุ่มอาการรุนแรงที่มีพยากรณ์โรคดี”
โดยทั่วไป 1-4 สัปดาห์หลังการติดเชื้อนำ จะเกิดสามอาการคือ ตาเหล่ จากกล้ามเนื้อตาภายนอกเสีย, การเคลื่อนไหวไม่ประสานกัน, และความรู้สึกตัวผิดปกติแบบเฉียบพลันถึงกึ่งเฉียบพลัน อยู่ในสเปกตรัมของกลุ่มอาการแอนติบอดีต่อต้าน GQ1b เช่นเดียวกับ GBS และ MFS และจัดเป็นชนิดย่อยของปลายประสาทอักเสบจากภูมิคุ้มกัน
การสำรวจทั่วประเทศญี่ปุ่นประมาณการอุบัติการณ์รายปี 0.078 ต่อ 100,000 คน โดยมีผู้ป่วยรายใหม่ประมาณ 100 รายต่อปี4) อัตราส่วนชายต่อหญิงคือ 1.3 (ชายมากกว่าเล็กน้อย) อายุมัธยฐานเมื่อเริ่มป่วยคือ 35 ปี (เฉลี่ย 39 ปี)4) .
Q
โรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์พบได้น้อยเพียงใด?
A
การสำรวจทั่วประเทศญี่ปุ่นประมาณการอุบัติการณ์รายปี 0.078 ต่อ 100,000 คน โดยมีผู้ป่วยรายใหม่ประมาณ 100 รายต่อปี4) โรคนี้พบได้น้อยกว่ากลุ่มอาการฟิชเชอร์เสียอีก.
ภาพประกอบโรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์ Pei-Ru Chen et al. Posterior reversible encephalopathy as the first manifestation of Bickerstaff’s brainstem encephalitis. BMC Neurology. 2016 Nov 8; 16:215. Figure 1. PM
CI D: PMC5100286. License: CC BY.
แผนผังกลไกของโรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์และอาการที่เกี่ยวข้อง
ภาพซ้อน (เห็นภาพซ้อน )เวียนศีรษะ เดินเซ : อาการจากภาวะเสียการทรงตัว พบได้ในระยะแรกพูดไม่ชัด : ปรากฏเป็นอาการหนึ่งของอัมพาตของ bulbar2) 3) กลืนลำบาก : ร่วมกับอัมพาตของ bulbar ทำให้เสี่ยงต่อการสำลักเพิ่มขึ้น3) 6) อาการง่วงนอนที่แปรปรวนจนถึงหมดสติ : เนื่องจากความผิดปกติของระบบกระตุ้นการทำงานของก้านสมอง (reticular activating system)2) 4) อาการชาที่มือและเท้า : ความผิดปกติทางประสาทสัมผัสที่เกี่ยวข้องกับโรคปลายประสาทอักเสบ5) .ปวดศีรษะ : อาจคงอยู่หลังการติดเชื้อก่อนหน้า6) .
ความถี่ของอาการแสดงหลักที่รายงานในชุดผู้ป่วย 62 รายของ Odaka et al.5) แสดงไว้ด้านล่าง
กล้ามเนื้อตาอัมพาต
กล้ามเนื้อนอกลูกตา อัมพาต5) .
หนังตาตก
กลุ่มอาการ WEB INO (ตาเหล่ออก ทั้งสองข้างร่วมกับอัมพาตการมองเข้าใน) : มีรายงานผู้ป่วยที่มีความผิดปกติของการหุบตาทั้งสองข้าง2) .
อาตา 5) .
ความผิดปกติของรูม่านตา ม่านตา ขยายหรือปฏิกิริยาต่อแสงช้า
การเสียการทรงตัวและกล้ามเนื้ออ่อนแรง
การเสียการทรงตัว : หนึ่งในสามอาการหลักที่พบในทุกราย
กล้ามเนื้อแขนขาอ่อนแรง : กล้ามเนื้ออ่อนแรงแบบอ่อนปวกเปียกและสมมาตร เกิดขึ้นใน 60% ของผู้ป่วย5) .
ปฏิกิริยาตอบสนองลดลง/หายไป : พบใน 58% ของผู้ป่วย5) .
ปฏิกิริยาตอบสนองมากเกินไป : ในทางกลับกัน 34% มีปฏิกิริยาตอบสนองมากเกินไป บ่งชี้ถึงความเสียหายของทางเดินคอร์ติโคสไปนัล4) 5) .
สัญญาณบาบินสกี : การตอบสนองของฝ่าเท้าแบบเหยียดนิ้วเท้าขึ้นเป็นบวกใน 40% ของผู้ป่วย4) 5) .
อาการทางความรู้สึกตัวและก้านสมอง
ความรู้สึกตัวผิดปกติ : ซึมใน 45% ซึมมากถึงโคม่าใน 29% ของผู้ป่วย4) .
อัมพาตเส้นประสาทใบหน้า : พบใน 45% ของผู้ป่วย6) .
อัมพาตของกล้ามเนื้อที่ควบคุมโดยสมองส่วนท้าย : อาการพูดไม่ชัดและกลืนลำบากเกิดขึ้นใน 34% ของผู้ป่วย6) .
ความผิดปกติของการรับรู้ความรู้สึกลึก : พบใน 16% ของผู้ป่วย4) .
ในกรณีที่ดำเนินโรคอย่างรวดเร็ว อาจนำไปสู่อัมพาตของกล้ามเนื้อหายใจ การสำลัก และหัวใจหยุดเต้น หากความรู้สึกตัวแย่ลงหรือมีอาการกลืนลำบาก จำเป็นต้องเฝ้าระวังอย่างใกล้ชิด รวมถึงการเตรียมการจัดการทางเดินหายใจ
Q
กลุ่มอาการฟิชเชอร์และสมองอักเสบก้านสมองแบบบิกเกอร์สตาฟฟ์แตกต่างกันอย่างไร?
A
กลุ่มอาการฟิชเชอร์ (MFS) เป็นโรคทางระบบประสาทส่วนปลายที่มีลักษณะสามประการคือ กล้ามเนื้อตาภายนอกอ่อนแรง (external ophthalmoplegia) การเคลื่อนไหวไม่ประสานกัน (ataxia) และการตอบสนองของเอ็นกล้ามเนื้อหายไป (areflexia) BBE แตกต่างโดยมีภาวะสับสนหรือหมดสติและอาการแสดงของทางเดินคอร์ติโคสไปนัล (hyperreflexia และ Babinski sign positive) ซึ่งบ่งชี้ถึงการมีส่วนร่วมของระบบประสาทส่วนกลาง (ก้านสมอง) ที่เด่นชัดกว่า ทั้งสองก่อให้เกิดสเปกตรัมต่อเนื่อง และยังมีรูปแบบที่ซ้อนทับกันอยู่ด้วย
พบการติดเชื้อก่อนหน้าใน 92% ของผู้ป่วย โดยระยะเวลาระหว่างการติดเชื้อและการเริ่มมีอาการทางระบบประสาทมักอยู่ที่ 1–4 สัปดาห์5)
การติดเชื้อทางเดินหายใจส่วนบน : พบบ่อยที่สุด คิดเป็นประมาณ 60% ของผู้ป่วย6) ท้องเสีย (การติดเชื้อทางเดินอาหาร) : ประมาณ 29%6) Campylobacter jejuni และ Haemophilus influenzae : แบคทีเรียก่อโรคที่พบบ่อยที่สุดChlamydia pneumoniae : มีรายงานความสัมพันธ์กับกลุ่มอาการทับซ้อน BBE-GBS เป็นครั้งแรก6) Mycoplasma pneumoniae, EB virus, VZV, CMV, HIV-1 : มีรายงานผู้ป่วยSARS-CoV-2 : มีรายงานผู้ป่วยหลังติดเชื้อโคโรนาไวรัสงูสวัด : มีรายงานในผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง5) Salmonella typhi : มีรายงานผู้ป่วยหลังติดเชื้อ4) ลำไส้ใหญ่อักเสบชนิดมีแผล (IBD) : มีรายงานกรณีที่สงสัยว่ามีสาเหตุจากยา (เกี่ยวข้องกับเมซาลาซีน)3) .หลังฉีดวัคซีนรวมหัดเยอรมัน : มีรายงานกรณีที่เกิดขึ้นหลังการฉีดวัคซีนด้วย.
โครงสร้างของเชื้อก่อโรคที่ติดเชื้อก่อนหน้ามีความคล้ายคลึงกับแกงกลิโอไซด์ GQ1b ทำให้เกิดการเหนี่ยวนำแอนติบอดีต่อต้าน GQ1b ที่เกิดปฏิกิริยาข้าม (molecular mimicry) เชื่อว่าแอนติบอดีนี้จะโจมตีปลายประสาทสมอง ปมประสาทรากหลัง และอุปสรรคเลือด-สมอง ทำให้เกิดความผิดปกติทางระบบประสาท.
การวินิจฉัยขึ้นอยู่กับอาการทางคลินิกเป็นหลัก เกณฑ์การวินิจฉัยทางคลินิกของ Odaka et al. (2003) คือ “กล้ามเนื้อตาภายนอกเป็นอัมพาตแบบค่อยเป็นค่อยไปและค่อนข้างสมมาตรภายใน 4 สัปดาห์ + การเคลื่อนไหวไม่ประสานกัน + สติสัมปชัญญะผิดปกติหรือรีเฟล็กซ์เกินปกติ” 6) .
แอนติบอดี IgG ต่อต้าน GQ1b : การตรวจสนับสนุนที่สำคัญที่สุด อัตราการให้ผลบวกใน BBE คือ 68-80% และไม่สามารถตัด BBE ออกได้แม้ผลเป็นลบ 2) 5) ความไว 60-70% ความจำเพาะ >90% 3) ใน MFS สูงกว่า โดย 83-100% ให้ผลบวกแอนติบอดีต่อต้าน GM1 : ให้ผลบวกในประมาณ 10% ของผู้ป่วย BBE 2) .แอนติบอดีต่อ GD1a : พบผลบวกในประมาณ 13% ของผู้ป่วย BBE2) .
อัตราความผิดปกติของผลการตรวจหลักแสดงไว้ด้านล่าง
การตรวจ อัตราความผิดปกติ อัมพาตของกล้ามเนื้อนอกลูกตา (อาการทางคลินิก) 100%5) ความผิดปกติของ EEG 57–70%5) 6) ผลบวกของแอนติบอดีต่อ GQ1b 68–80%4) 5) ความผิดปกติของ MRI 11–30%5) 6) การแยกตัวของโปรตีน-เซลล์ในน้ำไขสันหลัง ประมาณ 25%5)
ผลการตรวจน้ำไขสันหลังค่อนข้างปกติใน 2 ใน 3 ของผู้ป่วย1) พบการแยกตัวของโปรตีน-เซลล์ (การแยกตัวของอัลบูมิน-เซลล์) ในประมาณ 25% ซึ่งพบน้อยกว่าใน GBS5) ระดับโปรตีนในน้ำไขสันหลังที่สูงขึ้นอาจเพิ่มขึ้นตามเวลา
MRI สมองปกติใน 2 ใน 3 ของกรณี หากมีความผิดปกติ สัญญาณความเข้มสูงในก้านสมอง (พอนส์, รอยต่อพอนส์-สมองส่วนกลาง) ในภาพ T2/FLAIR เป็นลักษณะเฉพาะ2) 3) 6) และภาพตัด FLAIR, T2 และแนว冠状มีประโยชน์ในการตรวจหารอยโรคที่ก้านสมอง มักไม่มีการเพิ่มความเข้มของสารทึบแสง
พบความผิดปกติของ EEG ใน 57–70% ของผู้ป่วย5) 6) ลักษณะเด่นคือคลื่นเดลต้าแบบกระจาย1) 6) มีประโยชน์ในการแยกภาวะสถานะลมชักแบบไม่ชัก2) .
พบความซ้ำซ้อนกับสเปกตรัมของ GBS เป็นจำนวนมาก พบคลื่น F ยาวขึ้น/หายไป (บ่งชี้การทำลายปลอกไมอีลินระยะแรก)6) โรคปลายประสาทอักเสบแบบแอกซอนชนิดมอเตอร์4) และการลดลงของแอมพลิจูดศักย์ไฟฟ้าประสาทรับความรู้สึก (SNAP)5) อย่างไรก็ตาม บางรายอาจมีผลตรวจค่อนข้างปกติ5) .
ความแตกต่างทางคลินิกหลักระหว่าง BBE, MFS และ GBS แสดงดังนี้
ลักษณะ BBE MFS GBS ความรู้สึกตัวผิดปกติ/อาการแสดงทางระบบคอร์ติโคสไปนัล มี ไม่มี ไม่มี ตำแหน่งรอยโรคหลัก ส่วนกลาง (ก้านสมอง) + ส่วนปลาย ส่วนปลาย (เด่น) ส่วนปลาย อัตราการตรวจพบแอนติบอดีต่อ GQ1b 68-80% 83-100% ประมาณ 8%4) 5)
การวินิจฉัยแยกโรคอื่นๆ ได้แก่ โรคสมองจากเวอร์นิเก (Wernicke encephalopathy), โรคหลอดเลือดสมองก้านสมอง, โรคปลอกประสาทเสื่อมแข็ง (multiple sclerosis), โรคปลอกประสาทอักเสบเส้นประสาทตา (neuromyelitis optica), โรคสมองและไขสันหลังอักเสบเฉียบพลันแพร่กระจาย (ADEM ), สมองอักเสบจากไวรัส, เยื่อหุ้มสมองและสมองอักเสบจากแบคทีเรีย, โรคกล้ามเนื้ออ่อนแรงชนิดร้าย (myasthenia gravis), เนื้องอกก้านสมอง, โรคโบทูลิซึม (botulism), โรคไลม์ (Lyme disease) และอื่นๆ ที่ต้องแยกออก
Q
สามารถวินิจฉัยโรคสมองก้านสมองอักเสบของบิกเกอร์สตาฟฟ์ (Bickerstaff brainstem encephalitis) ได้หรือไม่แม้แอนติบอดีต่อ GQ1b จะเป็นลบ
A
อัตราการพบแอนติบอดีต่อ GQ1b เป็นบวกในผู้ป่วย BBE อยู่ที่ 68–80% และมีผู้ป่วยที่ผลเป็นลบมากกว่า 20–30% 2) 5) BBE เป็นการวินิจฉัยทางคลินิก หากพบสามอาการหลัก (กล้ามเนื้อตาภายนอกเป็นอัมพาต, การเคลื่อนไหวไม่ประสานกัน, ความรู้สึกตัวผิดปกติหรือรีเฟล็กซ์เกิน) การวินิจฉัยจะไม่ถูกตัดออกแม้แอนติบอดีจะเป็นลบ 2)
ปัจจุบันยังไม่มีการศึกษาแบบสุ่มและมีกลุ่มควบคุม (RCT) เกี่ยวกับการรักษา BBE 5) 6) ผู้ป่วยส่วนใหญ่หายได้เองและการพยากรณ์โรคค่อนข้างดี การรักษาจะใช้หลักฐานจากโรค GBS มาประยุกต์ใช้
การให้อิมมูโนโกลบูลินทางหลอดเลือดดำขนาดสูง (IVIg ) : แนะนำในกรณี GBS ที่มีการดำเนินโรคหรือมีภาวะสติสัมปชัญญะผิดปกติ ขนาดมาตรฐานคือ 0.4 กรัม/กก./วัน นาน 5 วัน2) 3) อาจช่วยให้ฟื้นตัวเร็วขึ้นเล็กน้อย แต่ผลต่อผลลัพธ์สุดท้ายยังไม่ชัดเจนการแลกเปลี่ยนพลาสมา IVIg โดยเฉพาะในเด็ก6) การให้สเตียรอยด์ ขนาดสูงแบบชีพจร : อาจใช้ methylprednisolone ทางหลอดเลือดดำ 1 กรัม/วัน นาน 5 วันร่วมด้วย2) 3) 6) มีรายงานว่าอาจช่วยให้ฟื้นตัวเร็วขึ้น แต่บทบาทยังเป็นที่ถกเถียง และการทบทวนของ Cochrane ยังไม่สามารถให้คำแนะนำชัดเจน5)
การจัดการทางเดินหายใจและการใช้เครื่องช่วยหายใจ : จำเป็นเมื่อมีภาวะสติสัมปชัญญะผิดปกติมากขึ้นหรือเกิดอัมพาตของกล้ามเนื้อหายใจ2) 4) กายภาพบำบัด : สำคัญต่อการฟื้นฟูสมรรถภาพในระยะพักฟื้นการจัดการโภชนาการและการป้องกันการสำลัก : ในกรณีที่มีภาวะกลืนลำบาก ควรพิจารณาการให้อาหารทางสายยางและการจัดการน้ำลาย
เนื่องจากไม่มีมาตรฐานการรักษาที่ชัดเจน การกำหนดแผนการรักษาจึงต้องอาศัยความร่วมมือกับแพทย์ผู้เชี่ยวชาญด้านประสาทวิทยา
โดยทั่วไปไม่แนะนำให้ทำ IVIg และการแลกเปลี่ยนพลาสมา อย่างต่อเนื่องในเหตุการณ์เดียวกัน
มีความเห็นว่าในกรณีที่ดำเนินโรคเร็ว ควรพิจารณาใช้ยาปรับภูมิคุ้มกันหลายชนิดร่วมกันตั้งแต่แรก1)
การเฝ้าระวังอย่างใกล้ชิดต่อความผิดปกติของระบบประสาทอัตโนมัติ เช่น ภาวะหัวใจหยุดเต้นและความดันโลหิตผันผวนระหว่างการรักษาในโรงพยาบาลเป็นสิ่งสำคัญ
Q
มีการรักษาที่เป็นมาตรฐานสำหรับโรคสมองอักเสบก้านสมองบิกเกอร์สตาฟฟ์หรือไม่?
A
ปัจจุบันยังไม่มีการทดลองแบบสุ่มที่มีกลุ่มควบคุมสำหรับการรักษา BBE 5) 6) มีการใช้ IVIg หรือพลาสมาเฟเรซิสโดยอ้างอิงจากหลักฐานใน GBS แต่ผลต่อผลลัพธ์สุดท้ายยังไม่ชัดเจน ผู้ป่วยส่วนใหญ่ฟื้นตัวได้เอง และการพยากรณ์โรคค่อนข้างดี
แกงกลิโอไซด์ GQ1b แสดงออกอย่างมากในบริเวณพาราโนดและ NMJ ของเส้นประสาทสมองคู่ที่ 3 (oculomotor), 4 (trochlear), 6 (abducens), 9 (glossopharyngeal) และ 10 (vagus) การกระจายของ GQ1b ในบริเวณพาราโนดและปลายประสาทของเส้นประสาทกล้ามเนื้อตามีความหนาแน่นสูงกว่าเส้นประสาทสมองอื่นๆ ซึ่งเป็นสาเหตุหลักของอัมพาตกล้ามเนื้อนอกลูกตา GQ1b คิดเป็นเพียง 5-6% ของแกงกลิโอไซด์ในเนื้อเยื่อประสาทส่วนปลาย แต่คิดเป็น 11-13% ในเส้นประสาทสมอง 5) .
นอกจากนี้ยังมีมากในเซลล์ขนาดใหญ่ของปมประสาทรากหลัง (Ia neuron) ทำให้เกิดการเสียการทรงตัวและการสูญเสียรีเฟล็กซ์เอ็นผ่านการรบกวนการรับความรู้สึก
กลไกของโรคเส้นประสาทส่วนปลาย
ความเสียหายที่ปลายประสาทจากแอนติบอดีต่อต้าน GQ1b : เกิดการอุดกั้นทั้งก่อนและหลังไซแนปส์ที่ปลายประสาทสมองคู่ที่ III, IV และ VI
ความผิดปกติของเซลล์ประสาท Ia ในปมประสาทรากหลัง : การสูญเสียข้อมูลรับความรู้สึกทำให้เกิดภาวะเสียการทรงตัวและการหายไปของรีเฟล็กซ์เอ็นกล้ามเนื้อ.
Node-paranodopathy : แนวคิดใหม่ที่เสนอให้โนดของรันเวียร์เป็นตำแหน่งของความผิดปกติ รูปแบบการบาดเจ็บที่ไม่ใช่แบบ “ทำลายปลอกไมอีลิน” หรือ “แอกซอน” 5) .
กลไกความผิดปกติส่วนกลาง (เฉพาะ BBE)
การทำลายกำแพงเลือด-สมอง (BBB) : เซรั่ม BBE เพิ่มการหลั่งเพมฟิกัสมิวโคซาในเซลล์บุผนังหลอดเลือดขนาดเล็กของสมอง (BMECs) และทำลาย BBB (การศึกษาในหลอดทดลองโดย Saito et al. 2013) 4) 6) . เซรั่ม MFS ไม่มีผลต่อ BBB และระดับการทำลาย BBB เป็นตัวกำหนดฟีโนไทป์ทางคลินิกของ Fisher/BBE.
การเกิดความผิดปกติของความรู้สึกตัว : เนื่องจากความเสียหายของระบบร่างแหกระตุ้นการทำงานของก้านสมอง 6) .
วิถี Area postrema : การไหลเวียนระดับจุลภาคของ area postrema ในก้านสมองมีการซึมผ่านต่อโมเลกุลขนาดใหญ่ค่อนข้างสูง จึงทำหน้าที่เป็นเส้นทางที่แอนติบอดีเข้าสู่ก้านสมอง6) .
ในการชันสูตรพลิกศพ (พบได้น้อย) จะพบการแทรกซึมของลิมโฟไซต์รอบหลอดเลือด สมองบวม และก้อนเกลียในก้านสมอง โดยมีการเพิ่มการแสดงออกแบบกระจายของมาโครฟาจ/ไมโครเกลียที่ติดสี HLA-DR อย่างเด่นชัดทั่วก้านสมอง 1) รอยโรคอาจลุกลามไปยังเนื้อขาวของสมองน้อย คอร์ปัส คาโลซัม เนื้อเทาของไขสันหลัง ฟันนิคูลัสหลัง และรากประสาทไขสันหลัง 1) .
ในการชันสูตรพลิกศพของ Imam et al. (2022) พบการเจริญเกินของเยื่อหุ้มสมองชั้นใยแมงมุมแบบปฏิกิริยาเฉพาะที่บริเวณขมับร่วมกับเซลล์อักเสบเรื้อรังกระจายบางส่วน การย้อมอิมมูโนฮิสโตเคมีพบการเพิ่มขึ้นแบบกระจายของแมคโครฟาจ/ไมโครเกลียที่ติดสี HLA-DR บวกทั่วทั้งก้านสมอง รวมถึงในเนื้อขาวของสมองน้อย คอร์ปัส คัลโลซัม เนื้อเทาของไขสันหลัง ฟันนิคูลัสหลัง และรากประสาทไขสันหลัง1) .
มีการรายงานการเปลี่ยนแปลงรูปแบบแอนติบอดีจากลบ anti-GQ1b เป็นบวกต่อแอนติบอดีต่อแกงกลิโอไซด์อื่นเมื่อกลับเป็นซ้ำ และในทางกลับกัน มีรายงานกรณีที่เปลี่ยนจากลบเป็นบวกหลังจากกลับเป็นซ้ำ 12 ปี 5) จากการสังเกตว่าไทเทอร์ anti-GQ1b เป็นไปตามแนวทางทางคลินิก จึงมีการศึกษาความเป็นไปได้ในการทำนายการกลับเป็นซ้ำโดยการตรวจแอนติบอดีต่อแกงกลิโอไซด์อย่างต่อเนื่อง 5) อัตราการกลับเป็นซ้ำใน MFS/BBE อยู่ที่ประมาณ 14% ซึ่งสูงกว่า GBS (4%) 5) .
หลักฐานจากการศึกษาหลายชิ้น รวมถึงการวิเคราะห์ผู้ป่วย 581 ราย แสดงให้เห็นว่า BBE, MFS และ GBS ก่อตัวเป็นสเปกตรัมต่อเนื่อง4) 5) 6) รายงานเกี่ยวกับชนิดที่ซ้อนทับกันระหว่าง BBE และ MFS (Fisher-Bickerstaff overlap syndrome) ก็เพิ่มขึ้นเช่นกัน
มีรายงานการใช้ rituximab (โมโนโคลนอลแอนติบอดีต่อต้าน CD20) ในผู้ป่วยดื้อต่อการรักษาที่ไม่ตอบสนองต่อ IVIg มาตรฐานหรือการแลกเปลี่ยนพลาสมา แต่หลักฐานยังอยู่ในระดับรายงานผู้ป่วย5)
จากข้อค้นพบในผู้ป่วยโรคลำไส้อักเสบเรื้อรัง (IBD) มีข้อเสนอว่าความผิดปกติของการควบคุมภูมิคุ้มกันในแกนลำไส้-สมอง (gut-brain axis) อาจเกี่ยวข้องกับการเกิดโรค BBE3) ความสัมพันธ์ระหว่างยาปรับภูมิคุ้มกันที่ไม่ใช่ชีวภาพ เช่น mesalazine และภาวะแทรกซ้อนทางระบบประสาทก็กำลังอยู่ระหว่างการศึกษา3)
Imam I, Sarrigiannis PG, Shivane AG. Bickerstaff brainstem encephalitis: clinical, neurophysiological, laboratory and postmortem findings of a case presenting as encephalomyelitis. BMJ Case Rep. 2022;15:e245588.
Warcup A, Movio G, Dhar S, et al. Bickerstaff Brainstem Encephalitis Presenting With Negative Anti-GM1 and Anti-GQ1B Antibodies. Cureus. 2024;16(6):e61653.
Joo H, Lee CS, Joe S, et al. Bickerstaff’s brainstem encephalitis: a rare case of neurologic complication in Ulcerative Colitis. BMC Neurology. 2023;23:386.
Pantbalekundri N, Acharya S, Shukla S, et al. Bickerstaff’s Brainstem Encephalitis and Miller Fisher Syndrome: A Rare Overlap. Cureus. 2024;16(2):e55000.
Bhatia SS, Canepa C, Notarianni A. Bickerstaff’s brainstem encephalitis mimicking herpetic encephalomyelitis in a liver transplant patient with anti-GQ1b antibodies. BMJ Case Rep. 2022;15:e251784.
Wong CK, Ng CF , Tan HJ, et al. Bickerstaff brainstem encephalitis with Guillain-Barré syndrome overlap following chlamydia infection. BMJ Case Rep. 2021;14:e242090.