眼肌麻痹

比克斯塔夫脑干脑炎
一目了然的要点
Section titled “一目了然的要点”1. 比克斯塔夫脑干脑炎概述
Section titled “1. 比克斯塔夫脑干脑炎概述”比克斯塔夫脑干脑炎(Bickerstaff Brainstem Encephalitis; BBE)是一种罕见的自身免疫性疾病,累及周围神经系统和中枢神经系统(脑干)。1951年由Bickerstaff & Cloake首次描述,1957年Bickerstaff单独将其报告为“一种预后良好的严重综合征”。
典型表现为前驱感染后1~4周,急性至亚急性出现眼外肌麻痹、共济失调和意识障碍三联征。与吉兰-巴雷综合征(GBS)和米勒-费希尔综合征(MFS)同属抗GQ1b抗体综合征谱系,被视为免疫介导性多发性神经炎的亚型。
日本全国调查显示年发病率为0.078/10万人,估计每年新发病例约100例4)。男女比为1.3(男性略多),发病年龄中位数为35岁(平均39岁)4)。
日本全国调查显示年发病率为0.078/10万人,估计每年新发病例约100例4)。比米勒-费希尔综合征更为罕见。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”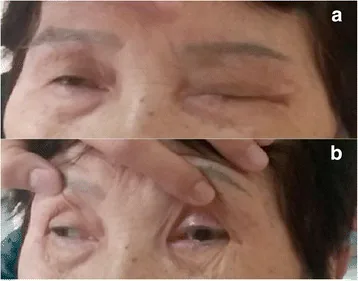
- 复视:作为首发症状多见,伴随眼肌麻痹出现。
- 头晕·步态不稳:由运动失调引起的症状,早期即可出现。
- 构音障碍:作为球麻痹的症状之一出现2)3)。
- 吞咽困难:伴随球麻痹,误吸风险升高3)6)。
- 波动性嗜睡至意识丧失:由脑干网状结构激活系统障碍引起2)4)。
- 手足麻木:伴随周围神经病变的感觉异常5)。
- 头痛:前驱感染后可能持续存在6)。
Odaka等人62例系列研究5)报告的主要所见频率如下。
运动失调·肌力低下
运动失调:所有病例均可见的三主征之一。
四肢肌力低下:60%出现弛缓性、对称性肌力低下5)。
反射低下/消失:58%的病例可见5)。
反射亢进:另一方面,34%表现为亢进,提示锥体束损害4)5)。
巴宾斯基征:40%出现向上足底反射阳性4)5)。
意识·脑干症状
意识障碍:嗜睡占45%,昏睡至昏迷占29%4)。
面神经麻痹:45%的病例出现6)。
球麻痹:构音障碍和吞咽困难在34%的病例中出现6)。
深感觉障碍:16%的病例出现4)。
Fisher综合征(MFS)是一种以外眼肌麻痹、共济失调和腱反射消失三联征为主要特征的周围神经疾病。BBE则在此基础上增加了意识障碍和锥体束征(反射亢进、巴宾斯基征阳性),中枢神经(脑干)受累更为显著。两者形成连续谱,也存在重叠型。
3. 原因和风险因素
Section titled “3. 原因和风险因素”92%的病例有前驱感染,从感染到出现神经症状通常间隔1-4周5)。
- 上呼吸道感染:最常见,约占全部病例的60%6)。
- 腹泻(消化道感染):约占29%6)。
- 空肠弯曲菌和流感嗜血杆菌:最常见的致病菌。
- 肺炎衣原体:首次报道与BBE-GBS重叠综合征相关6)。
- 肺炎支原体、EB病毒、水痘-带状疱疹病毒、巨细胞病毒、HIV-1:有病例报告。
- SARS-CoV-2:有冠状病毒感染后发病的报道。
- 带状疱疹:已有报道在免疫抑制患者中发病5)。
- 伤寒沙门菌:感染后出现病例4)。
- 溃疡性结肠炎(IBD):有病例怀疑与药物(美沙拉嗪相关)有关3)。
- 风疹联合疫苗接种后:也有接种后发病的报道。
病因(分子模拟)
Section titled “病因(分子模拟)”先前感染的病原体结构与GQ1b神经节苷脂相似,诱导产生交叉反应性抗GQ1b抗体(分子模拟)。该抗体靶向脑神经末梢、后根神经节和血脑屏障,导致神经损伤。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”诊断主要基于临床所见。Odaka等人(2003)的临床诊断标准为“4周内进行性、相对对称的外眼肌麻痹+运动失调+意识障碍或反射亢进”6)。
血清抗体检查
Section titled “血清抗体检查”- 抗GQ1b IgG抗体:最重要的支持性检查。BBE阳性率为68~80%,阴性也不能排除BBE2)5)。灵敏度60~70%,特异性90%以上3)。MFS中更高,83~100%为阳性。
- 抗GM1抗体:约10%的BBE患者阳性2)。
- 抗GD1a抗体:约13%的BBE患者阳性2)。
主要检查的异常率
Section titled “主要检查的异常率”主要检查结果的异常率如下所示。
| 检查 | 异常率 |
|---|---|
| 外眼肌麻痹(临床所见) | 100%5) |
| EEG异常 | 57〜70%5)6) |
| 抗GQ1b抗体阳性 | 68〜80%4)5) |
| MRI异常 | 11~30%5)6) |
| CSF蛋白细胞分离 | 约25%5) |
脑脊液检查(CSF)
Section titled “脑脊液检查(CSF)”CSF检查结果在2/3的患者中相对正常1)。蛋白细胞分离(白蛋白细胞分离)见于约25%的患者,发生率低于GBS5)。CSF蛋白升高可能随时间进展。
脑影像学检查
Section titled “脑影像学检查”脑MRI在2/3的病例中正常。异常时,T2/FLAIR上脑干(桥脑、中脑-桥脑结合部)的高信号是典型表现2)3)6),FLAIR、T2和冠状位对检测脑干病变有用。通常不伴有强化。
脑电图(EEG)
Section titled “脑电图(EEG)”57%至70%的患者可见EEG异常5)6)。特征性表现为弥漫性δ活动1)6),有助于排除非惊厥性癫痫持续状态2)。
神经传导检查(NCS/EMG)
Section titled “神经传导检查(NCS/EMG)”多数表现与GBS谱系重叠。可见F波延长/消失(提示早期脱髓鞘)6)、运动轴索性多发性神经病4)、感觉神经动作电位(SNAP)波幅降低5)。但部分患者可正常5)。
BBE、MFS与GBS的主要临床差异如下所示。
| 特征 | BBE | MFS | GBS |
|---|---|---|---|
| 意识障碍/锥体束征 | 有 | 无 | 无 |
| 主要病变部位 | 中枢(脑干)+外周 | 外周(优势) | 外周 |
| 抗GQ1b阳性率 | 68〜80% | 83〜100% | 约8%4)5) |
其他需要鉴别的疾病包括:Wernicke脑病、脑干血管病变、多发性硬化、视神经脊髓炎、急性播散性脑脊髓炎(ADEM)、病毒性脑炎、细菌性脑膜脑炎、重症肌无力、脑干肿瘤、肉毒中毒、莱姆病等。
抗GQ1b抗体在BBE患者中的阳性率为68〜80%,阴性病例占20〜30%以上2)5)。BBE是临床诊断,若出现典型三联征(眼外肌麻痹、共济失调、意识障碍或反射亢进),即使抗体阴性也不能排除诊断2)。
5. 标准治疗方法
Section titled “5. 标准治疗方法”目前尚无关于BBE治疗的随机对照试验5)6)。许多病例可自然缓解,预后相对良好。治疗通常借鉴GBS的证据。
- 静脉注射免疫球蛋白(IVIg):推荐用于GBS进展或合并意识障碍的患者。标准方案为0.4g/kg/天,连续5天2)3)。可能略微加快恢复,但对最终结局的影响尚不明确。
- 血浆置换:对IVIg无效的病例,尤其是儿童病例,有有效的报道6)。
- 甲泼尼龙冲击疗法:有时联合使用甲泼尼龙1g/天,连续5天2)3)6)。有报道称可能加快恢复,但其作用仍在讨论中,Cochrane综述未能明确推荐或反对5)。
- 气道管理和机械通气:当意识障碍进展或出现呼吸肌麻痹时需要2)4)。
- 物理治疗:对恢复期的功能恢复至关重要。
- 营养管理·预防误吸:对于伴有吞咽困难的病例,考虑管饲营养和唾液分泌管理。
目前尚无针对BBE的治疗性RCT5)6)。IVIg和血浆置换是从GBS的证据外推使用的,但对最终预后的影响尚不明确。许多病例可自然恢复,预后相对良好。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”GQ1b神经节苷脂的作用
Section titled “GQ1b神经节苷脂的作用”GQ1b神经节苷脂在动眼神经(III)、滑车神经(IV)、外展神经(VI)、舌咽神经(IX)、迷走神经(X)的结旁区和神经肌肉接头处大量表达。眼运动神经的结旁区和终末区GQ1b密度高于其他脑神经,这是眼外肌麻痹的主要原因。GQ1b仅占周围神经组织中神经节苷脂的5-6%,但在脑神经中占11-13%5)。
后根神经节的大细胞(Ia神经元)中也富含GQ1b,导致感觉输入障碍,从而出现共济失调和腱反射消失。
周围与中枢损伤机制
Section titled “周围与中枢损伤机制”周围神经损伤机制
抗GQ1b抗体引起的神经末梢损伤:在III、IV、VI脑神经末梢的突触前和突触后发生阻滞。
后根神经节Ia神经元损伤:感觉输入丧失导致共济失调和腱反射消失。
Node-paranodopathy:一种新概念,提出Ranvier结是功能障碍部位。既非“脱髓鞘型”也非“轴索型”的损伤模式5)。
中枢损伤机制(BBE特有)
血脑屏障(BBB)的破坏:BBE血清增加脑微血管内皮细胞(BMECs)的黏膜类天疱疮分泌,破坏BBB(Saito et al. 2013的体外研究)4)6)。MFS血清对BBB无影响,BBB的破坏程度决定Fisher/BBE的临床表型。
意识障碍的发生:由脑干网状激活系统损伤引起6)。
Area postrema通路:脑干最后区的微循环对大分子通透性相对较高,作为抗体进入脑干的通路6)。
尸检病例(罕见)中,脑干可见血管周围淋巴细胞浸润、水肿、胶质结节,HLA-DR阳性巨噬细胞/小胶质细胞弥漫性上调在整个脑干中显著1)。病变也可波及小脑白质、胼胝体、脊髓灰质、后索和脊神经根1)。
Imam et al.(2022)的尸检病例中,确认了颞部软脑膜的局灶性反应性脑膜上皮增生和稀疏的慢性炎症细胞。免疫组织化学显示HLA-DR阳性巨噬细胞/小胶质细胞弥漫性上调在整个脑干中显著,也存在于小脑白质、胼胝体、脊髓灰质、后索和脊神经根1)。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”抗神经节苷脂抗体模式与复发及严重程度的关系
Section titled “抗神经节苷脂抗体模式与复发及严重程度的关系”有报道称,复发时抗GQ1b抗体从阴性转为其他抗神经节苷脂抗体阳性,反之也有从阴性转为12年后复发时阳性的报道5)。基于抗GQ1b抗体滴度随临床病程变化的观察,正在探讨通过连续抗神经节苷脂检测预测复发的可能性5)。MFS/BBE的复发率约为14%,高于GBS(4%)5)。
BBE-MFS-GBS谱系的整合理解
Section titled “BBE-MFS-GBS谱系的整合理解”包括对581例病例分析在内的多项研究已积累证据表明,BBE、MFS和GBS构成连续谱系4)5)6)。BBE与MFS的重叠型(Fisher-Bickerstaff重叠综合征)的报道也在增加。
难治病例的利妥昔单抗治疗
Section titled “难治病例的利妥昔单抗治疗”有报告称,对于标准IVIg或血浆置换无效的难治病例,使用了利妥昔单抗(抗CD20单克隆抗体),但证据仅限于病例报告水平5)。
肠脑轴与自身免疫机制
Section titled “肠脑轴与自身免疫机制”来自溃疡性结肠炎(IBD)合并病例的见解表明,肠脑轴的免疫调节异常可能参与BBE的发病机制3)。美沙拉嗪等非生物免疫调节药物与神经并发症的关系也正在研究中3)。
8. 参考文献
Section titled “8. 参考文献”- Imam I, Sarrigiannis PG, Shivane AG. Bickerstaff brainstem encephalitis: clinical, neurophysiological, laboratory and postmortem findings of a case presenting as encephalomyelitis. BMJ Case Rep. 2022;15:e245588.
- Warcup A, Movio G, Dhar S, et al. Bickerstaff Brainstem Encephalitis Presenting With Negative Anti-GM1 and Anti-GQ1B Antibodies. Cureus. 2024;16(6):e61653.
- Joo H, Lee CS, Joe S, et al. Bickerstaff’s brainstem encephalitis: a rare case of neurologic complication in Ulcerative Colitis. BMC Neurology. 2023;23:386.
- Pantbalekundri N, Acharya S, Shukla S, et al. Bickerstaff’s Brainstem Encephalitis and Miller Fisher Syndrome: A Rare Overlap. Cureus. 2024;16(2):e55000.
- Bhatia SS, Canepa C, Notarianni A. Bickerstaff’s brainstem encephalitis mimicking herpetic encephalomyelitis in a liver transplant patient with anti-GQ1b antibodies. BMJ Case Rep. 2022;15:e251784.
- Wong CK, Ng CF, Tan HJ, et al. Bickerstaff brainstem encephalitis with Guillain-Barré syndrome overlap following chlamydia infection. BMJ Case Rep. 2021;14:e242090.
