裂隙燈顯微鏡檢查

虹膜外傷修復
一目了然的要點
Section titled “一目了然的要點”1. 什麼是虹膜外傷修復?
Section titled “1. 什麼是虹膜外傷修復?”虹膜是分隔前房和後房的膜狀組織。虹膜根部是虹膜最薄的部分,外傷時容易斷裂。鈍性外傷導致前房內壓升高時,眼球壁變形,虹膜受到伸展力。虹膜根部斷裂則形成虹膜斷裂,瞳孔發生移位。
若在虹膜根部稍靠鞏膜側的睫狀體內形成裂隙,則為隅角後退。若更靠鞏膜側睫狀體從鞏膜剝離,則為睫狀體分離。穿孔性外傷時,虹膜可能從角鞏膜裂傷處脫出。
瞳孔括約肌損傷會導致外傷性散瞳。對光反射減弱或消失。對於這些虹膜損傷,若症狀持續存在,則透過虹膜縫合和瞳孔成形術進行修復。
如果虹膜斷裂範圍小且無自覺症狀,通常觀察即可。但若斷裂範圍大伴有瞳孔偏位,或出現單眼複視、畏光,則需要手術修復。此外,常合併前房出血或隅角後退,因此長期監測眼壓很重要。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”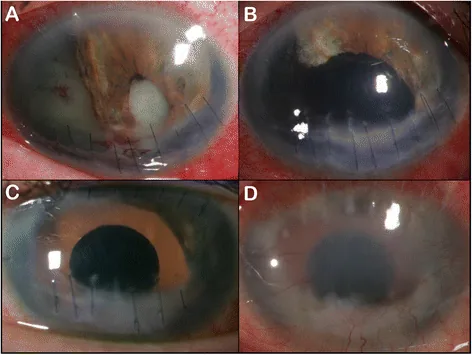
畏光是由於瞳孔增大或偏移導致光線過度進入眼內所致。單眼複視是由虹膜缺損處的異常光路引起。視力下降通常由高階像差增加或併發的外傷性白內障/玻璃體出血導致。
| 所見 | 特徵 |
|---|---|
| 虹膜根部斷離 | 新月形或半月形裂隙 |
| 外傷性瞳孔散大 | 不規則的中度散大 |
| 前房積血 | 提示合併隅角後退 |
虹膜根部斷離時,裂隙燈顯微鏡下可見新月形或半月形裂隙。也可能伴有Zinn小帶斷裂導致的玻璃體脫出。鈍挫傷後瞳孔偏移輕微且伴有前房積血時,應懷疑隅角後退或睫狀體分離。穿孔性外傷時,若裂傷處有虹膜嵌頓或脫出,瞳孔會向該方向偏移。
3. 原因與風險因素
Section titled “3. 原因與風險因素”鈍挫傷是最常見的原因。包括球類運動的球、拳頭、樹枝、飛來物等。穿孔性外傷時,角鞏膜裂傷伴有虹膜脫出。
白內障手術中的虹膜損傷也是原因之一1)。小瞳孔是術中虹膜損傷最重要的風險因素1)。全身使用α1腎上腺素受體阻斷劑可引起術中虹膜鬆弛症候群(IFIS),增加虹膜脫出的風險1)。IFIS或虹膜脫出的發生率為0.5%~2.0%,虹膜/睫狀體損傷的發生率為0.6%~1.2%1)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”隅角鏡及影像學檢查
5. 標準治療方法
Section titled “5. 標準治療方法”首先優先對前房出血進行保守治療。休息並使用散瞳藥(阿托品)點眼促進前房出血吸收。如果虹膜根部斷裂範圍小且無症狀,則無需手術。
虹膜縫合的適應症與術前評估
Section titled “虹膜縫合的適應症與術前評估”當瞳孔偏移嚴重導致視力下降、畏光或單眼複視時,有手術適應症。瞳孔直徑越大,高階像差越增加,超過4mm被認為會顯著降低視力。如果使用縮瞳藥和虹膜牽引後,IOL植入後仍殘留約6mm以上的散瞳,則同時進行瞳孔成形術。
術前在前房內用鑷子伸展虹膜,模擬縫合位置。此操作本身也具有縮瞳作用。
| 術式 | 特點 |
|---|---|
| Siepser法 | 眼外結紮,操作簡便 |
| SFT法 | 一次結紮操作完成 |
| McCannel法 | 可在眼外進行常規結紮 |
改良Siepser滑動結法:從側切口插入弱彎針,挑起虹膜2~3mm寬,從對側側切口穿出。將拉出的線做成環狀,從最初側切口引出眼外,用Siepser滑結技術結紮。使用9-0或10-0聚丙烯縫線。
單次四結(SFT)法:將從側切口拉出的線環內,另一線端穿過4次後結紮的方法。優點是前房內外結紮操作僅需一次。
McCannel法:從主切口插入長針,一次性穿刺兩側虹膜和角膜緣。拉出兩端線,在眼外像常規縫合一樣結紮。優點是結紮技術易於理解。
虹膜環紮術:針對廣泛虹膜斷裂,在虹膜周圍連續縫合的方法。前房內操作複雜,難度較高。
迎針(30G薄壁針)技術:當長針穿線困難時使用。用迎針從角膜穿刺虹膜,與長針鎖定後拔出。可精確穿線至目標位置。
虹膜縫合操作本身通常可在幾十分鐘內完成。如果與白內障手術或人工水晶體植入同時進行,則需要額外的時間。手術時間因術式和虹膜損傷範圍而異。
如果僅為單純的虹膜外傷,瞳孔成形術通常能改善畏光並提高視力。有報告稱,眼挫傷後行虹膜縫合和人工水晶體植入的病例術後矯正視力達到1.2。但如果合併視網膜損傷或視神經病變,僅靠虹膜修復對視力的改善有限。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”當鈍性外力作用於眼球時,前房內壓力急劇升高。眼球壁變形,對附著於內側的虹膜睫狀體產生拉伸和剝離力。虹膜根部是虹膜最薄的部分,最易受損。
如果虹膜根部斷裂,則導致虹膜離斷。如果在睫狀體環狀肌(Müller肌)和縱行肌(Brücke肌)之間斷裂,則導致隅角後退。隅角後退表現為虹膜和睫狀體向後移位。此外,如果在鞏膜側睫狀體從鞏膜上剝離,則導致睫狀體分離,形成房水流出通道,導致低眼壓。
瞳孔括約肌損傷是外傷性散瞳的直接原因。即使微小的組織損傷也會破壞血-房水屏障,導致發炎細胞進入前房(外傷性虹膜炎)。前房積血由隅角血管損傷引起,紅血球分解產物可阻塞房水流出,導致一過性眼壓升高(血影細胞性青光眼)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”有報導使用超小彎針(1.5mm)和專用持針器進行眼內虹膜縫合術。與傳統的長針眼外操作相比,它可以實現更精確的縫合,減少虹膜損傷。即使針在前房內垂直豎起,也能將角膜內皮的損傷降至最低。
人工虹膜有望作為廣泛虹膜損傷或不適合虹膜縫合病例的治療選擇,在國外已有使用經驗,但目前在日本尚未獲批。帶虹膜隔人工水晶體也在開發中,可能成為無虹膜眼或嚴重虹膜損傷的新選擇。
虹膜縫合瞳孔成形術是一種有用的方法,但正確處理虹膜和準確判斷適應症很重要。對於廣泛損傷的病例,應考慮人工虹膜。
8. 參考文獻
Section titled “8. 參考文獻”- ESCRS. ESCRS Clinical Guidelines for Cataract Surgery. European Society of Cataract and Refractive Surgeons. 2024.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
