คำจำกัดความ : การซ่อมแซมโดยการเย็บม่านตา หรือสร้างรูปานตาเพื่อแก้ไขม่านตาฉีกขาด (iridodialysis ) รูปานตาขยายจากบาดเจ็บ หรือรูปานตาเบี่ยงเบนอันเนื่องมาจากการบาดเจ็บแบบทื่อหรือทะลุ
ข้อบ่งชี้ : พิจารณาผ่าตัดเมื่อมีสายตาลดลง กลัวแสง หรือเห็นภาพซ้อน เดียว (monocular diplopia) จากการเบี่ยงเบนของรูปานตาที่ไม่ดีขึ้นด้วยการรักษาแบบประคับประคอง
เทคนิค : รวมถึงวิธี Modified Siepser Sliding Knot, วิธี McCannel, วิธี SFT และการรัดม่านตา (iris cerclage) ใช้ไหม prolene 10-0 หรือ 9-0
เป้าหมาย : ทำให้เส้นผ่านศูนย์กลางรูปานตาเล็กลงเหลือประมาณ 4 มม. และจัดรูปานตากลับสู่ตำแหน่งกึ่งกลาง
ข้อห้าม : กรณีม่านตา ถูกทำลายเป็นบริเวณกว้างหรือม่านตา ฝ่อ ไม่เหมาะกับการเย็บม่านตา แต่ต้องใช้ม่านตาเทียม
ม่านตา เป็นเนื้อเยื่อเยื่อบางที่กั้นระหว่างช่องหน้าม่านตา และช่องหลังม่านตา โคนม่านตา เป็นส่วนที่บางที่สุดและฉีกขาดง่ายจากการบาดเจ็บ ในการบาดเจ็บแบบทื่อ ความดันในช่องหน้าม่านตา เพิ่มขึ้น ทำให้ผนังลูกตาผิดรูปและเกิดแรงยืดต่อม่านตา หากโคนม่านตาฉีกขาด จะเกิดม่านตาฉีกขาด (iridodialysis ) และรูปานตาเคลื่อนที่
หากเกิดรอยแยกในซิลิอารีบอดี ทางด้านตาขาว เล็กน้อยจากม่านตาฉีกขาด จะเกิดมุมปิด (angle recession ) หากซิลิอารีบอดี หลุดจากตาขาว ทางด้านตาขาว มากขึ้น จะเกิดซิลิโอไดอะไลซิส (cyclodialysis) ในการบาดเจ็บแบบทะลุ ม่านตา อาจยื่นออกมาทางแผลที่กระจกตา หรือตาขาว
การบาดเจ็บของกล้ามเนื้อหดรูปานตาทำให้เกิดรูปานตาขยายจากบาดเจ็บ ปฏิกิริยาต่อแสงลดลงหรือหายไป สำหรับการบาดเจ็บม่านตา เหล่านี้ หากยังมีอาการอยู่ ให้ทำการเย็บม่านตา หรือสร้างรูปานตาเพื่อซ่อมแซม
Q
การบาดเจ็บม่านตาสามารถปล่อยไว้โดยไม่รักษาได้หรือไม่?
A
หากม่านตาฉีกขาด เป็นบริเวณเล็กและไม่มีอาการ การสังเกตมักเพียงพอ แต่ถ้าฉีกขาดกว้างร่วมกับรูปานตาเบี่ยงเบน หรือมีเห็นภาพซ้อน เดียว/กลัวแสง จำเป็นต้องผ่าตัดซ่อมแซม มักมีเลือดออกในช่องหน้าม่านตา และมุมปิดร่วมด้วย ดังนั้นการติดตามความดันลูกตา ในระยะยาวจึงสำคัญ
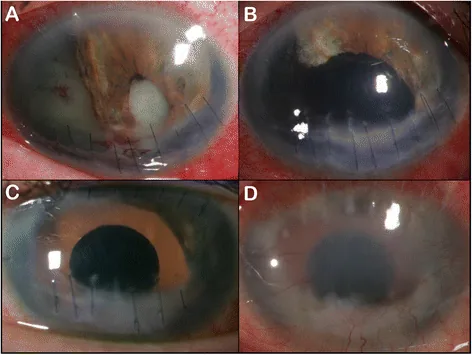
ภาพการซ่อมแซมม่านตาที่บาดเจ็บ Kevin C Firl, Sandra R Montezuma. Chronic post-operative iris prosthesis endophthalmitis in a patient with traumatic aniridia: a case report. BMC Ophthalmol. 2016 Nov 9;16:197. Figure 1. PM
CI D: PMC5103383. License: CC BY.
ภาพถ่ายส่วนหน้าของตาแสดงข้อบกพร่องกว้างของเนื้อเยื่อม่านตา และการเสียรูปอย่างมากรอบรูปานตา แสดงถึงการสูญเสียเนื้อเยื่อรองรับม่านตา หลังการบาดเจ็บ ซึ่งช่วยให้ประเมินระดับความเสียหายทางกายวิภาคที่เป็นเป้าหมายของการสร้างม่านตา ขึ้นใหม่
อาการกลัวแสง เกิดจากแสงเข้าตามากเกินไปเนื่องจากเส้นผ่านศูนย์กลางรูม่านตา เพิ่มขึ้นหรือเบี่ยงเบน ตาเห็นภาพซ้อน ข้างเดียวเกิดจากทางเดินแสงผิดปกติผ่านรอยบกพร่องของม่านตา การมองเห็น ลดลงมักเกิดจากความคลาดเคลื่อนลำดับสูงที่เพิ่มขึ้น หรือต้อกระจก จากอุบัติเหตุร่วม หรือเลือดออกในน้ำวุ้นตา
อาการแสดง ลักษณะ ม่านตาฉีกขาด รอยแยกรูปพระจันทร์เสี้ยวหรือครึ่งดวง รูม่านตา ขยายจากอุบัติเหตุรูม่านตา ขยายปานกลาง รูปร่างไม่สม่ำเสมอเลือดออกในช่องหน้าตา บ่งชี้ถึงมุมถอยร่วม
ในม่านตาฉีกขาด จะสังเกตเห็นรอยแยกรูปพระจันทร์เสี้ยวหรือครึ่งดวงด้วยกล้องจุลทรรศน์ชีวภาพ บางครั้งพบน้ำวุ้นตา ย้อยร่วมกับการฉีกขาดของเส้นใยซินน์ หากรูม่านตา เบี่ยงเบนเล็กน้อยร่วมกับเลือดออกในช่องหน้าตา หลังจากอุบัติเหตุทื่อ ให้สงสัยมุมถอยหรือซิลิอารีบอดี ฉีกขาด ในอุบัติเหตุทะลุ หากมีม่านตาติด หรือย้อยที่ตำแหน่งแผลฉีกขาด รูม่านตา จะเบี่ยงเบนไปทางนั้น
อุบัติเหตุทื่อเป็นสาเหตุที่พบบ่อยที่สุด รวมถึงลูกบอลกีฬา หมัด กิ่งไม้ และวัตถุบิน ในอุบัติเหตุทะลุ ม่านตา ย้อยเกิดขึ้นร่วมกับแผลฉีกขาดของกระจกตา และตาขาว
การบาดเจ็บของม่านตา อาจเกิดขึ้นระหว่างการผ่าตัดต้อกระจก 1) รูม่านตา เล็กเป็นปัจจัยเสี่ยงที่สำคัญที่สุดสำหรับการบาดเจ็บของม่านตา ระหว่างผ่าตัด 1) การให้ยาต้านตัวรับอัลฟา-1 อะดรีเนอร์จิกทั้งระบบทำให้เกิดกลุ่มอาการม่านตา หย่อนระหว่างผ่าตัด (IFIS ) เพิ่มความเสี่ยงต่อม่านตา ย้อย 1) ความถี่ของ IFIS หรือม่านตา ย้อยรายงานอยู่ที่ 0.5–2.0% และการบาดเจ็บของม่านตา /ซิลิอารีบอดี อยู่ที่ 0.6–1.2% 1)
แนะนำให้สวมแว่นตาป้องกันขณะเล่นกีฬาที่ใช้ลูกบอลหรือทำงาน DIY หลังการบาดเจ็บที่ตา แม้ไม่มีเลือดออกในช่องหน้าม่านตา อาจมีมุมแอบแฝง (angle recession ) ดังนั้นควรตรวจตาอย่างสม่ำเสมอ หากคุณกำลังรับประทานยาต้านอัลฟา-1 ต้องแจ้งจักษุแพทย์ก่อนการผ่าตัดต้อกระจก
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)
ม่านตาฉีกขาด (Iridodialysis)ม่านตา การส่องผ่านแสง (transillumination) สามารถตรวจพบการขาดการส่งผ่านแสงที่โคนม่านตา 2)
การประเมินรูม่านตา : บันทึกขนาด รูปร่าง ทิศทางและระดับความเบี่ยงเบนของรูม่านตา ตรวจสอบการตอบสนองต่อแสงและการตอบสนองต่อยาขยายรูม่านตา
การบาดเจ็บร่วม : ประเมินการมีอยู่ของเลนส์แก้วตา ไหว (phacodonesis), การแตกของแคปซูลเลนส์ส่วนหน้า, หรือวุ้นตา เล็ด (vitreous prolapse)
การตรวจ Gonioscopy และการตรวจภาพ
การตรวจ Gonioscopy : ประเมินระยะห่างที่เพิ่มขึ้นจากโคนม่านตา ถึงเดือยตาขาว (scleral spur) และการขยายของแถบซิลิอารี (ciliary band) 2) การเปรียบเทียบกับตาข้างตรงข้ามมีความสำคัญ หากมีเลือดออกในช่องหน้าม่านตา ควรหลีกเลี่ยงการตรวจเนื่องจากเสี่ยงต่อการมีเลือดออกซ้ำ
อัลตราซาวนด์ไบโอไมโครสโคปี (UBM ) และ OCT ส่วนหน้า : มีประโยชน์ในการสังเกตบริเวณตั้งแต่โคนม่านตา ถึงซิลิอารีบอดี การฉีกขาดของซิลิอารีบอดี ขนาดเล็กอาจตรวจพบได้ยากด้วย Gonioscopy เพียงอย่างเดียว 2)
ขั้นแรก ให้ความสำคัญกับการรักษาแบบประคับประคองสำหรับเลือดออกในช่องหน้าม่านตา การพักผ่อนและการใช้ยาหยอดตาขยายรูม่านตา (atropine) ช่วยให้เลือดถูกดูดซึม หากม่านตาฉีกขาด มีขอบเขตจำกัดและไม่มีอาการ ไม่จำเป็นต้องผ่าตัด
การผ่าตัดมีข้อบ่งชี้เมื่อรูม่านตา เบี่ยงเบนมากร่วมกับการมองเห็น ลดลง กลัวแสง หรือเห็นภาพซ้อน ข้างเดียว (monocular diplopia) ยิ่งขนาดรูม่านตา ใหญ่ขึ้น ความคลาดเคลื่อนลำดับสูง (higher-order aberrations) ก็ยิ่งเพิ่มขึ้น และการมองเห็น ถือว่าลดลงอย่างมีนัยสำคัญเมื่อเส้นผ่านศูนย์กลางเกิน 4 มม. หากหลังการใส่เลนส์แก้วตาเทียม (IOL ) ร่วมกับการใช้ยาหดรูม่านตา และการดึงม่านตา ยังคงมีรูม่านตา ขยายประมาณ 6 มม. หรือมากกว่า ให้ทำการสร้างรูม่านตา (pupilloplasty ) ในการผ่าตัดเดียวกัน
ก่อนการผ่าตัด จะมีการยืดม่านตา ภายในช่องหน้าม่านตา โดยใช้คีมเพื่อจำลองตำแหน่งเย็บ การกระทำนี้เองมีผลทำให้รูม่านตา หดตัว
เทคนิค ลักษณะเด่น วิธี Siepser ผูกนอกตา ขั้นตอนง่าย วิธี SFT เสร็จสิ้นด้วยการผูกเพียงครั้งเดียว วิธี McCannel สามารถผูกแบบปกติภายนอกตาได้
วิธี Modified Siepser Sliding Knot : สอดเข็มโค้งเล็กน้อยผ่านทางเข้าด้านข้าง ตักม่านตา กว้าง 2-3 มม. แล้วนำออกทางทางเข้าด้านข้างตรงข้าม ดึงไหมด้วยตะขอให้เป็นห่วง จากนั้นนำออกทางทางเข้าด้านข้างแรกสู่ภายนอกตา และผูกด้วยเทคนิคปมเลื่อนของ Siepser ใช้ไหม prolene 9-0 หรือ 10-0
วิธี Single-pass Four-throw (SFT) : สอดปลายไหมอีกข้างผ่านห่วงไหมที่ดึงจากทางเข้าด้านข้างสี่ครั้งแล้วผูก ข้อดีคือการผูกภายในและภายนอกช่องหน้าม่านตา ทำเพียงครั้งเดียว
วิธี McCannel : สอดเข็มยาวผ่านแผลหลัก และแทงม่านตา ทั้งสองข้างและลิมบัส พร้อมกัน ดึงปลายไหมทั้งสองข้างออกมาและผูกภายนอกตาเช่นเดียวกับการเย็บปกติ ข้อดีคือเทคนิคการผูกเข้าใจง่าย
Iris cerclage : วิธีการเย็บต่อเนื่องรอบม่านตา สำหรับกรณีม่านตาฉีกขาด เป็นบริเวณกว้าง การผ่าตัดภายในช่องหน้าม่านตา ซับซ้อนและมีความยากสูง
เทคนิคเข็มรับ (เข็มบาง 30 gauge) : ใช้เมื่อการร้อยไหมด้วยเข็มยาวทำได้ยาก แทงม่านตา ผ่านกระจกตา ด้วยเข็มรับ จากนั้นล็อกกับเข็มยาวแล้วดึงออก ทำให้สามารถร้อยไหมไปยังตำแหน่งที่ต้องการได้อย่างแม่นยำ
Q
การผ่าตัดเย็บม่านตาใช้เวลานานเท่าใด?
A
ขั้นตอนการเย็บม่านตา โดยส่วนใหญ่มักเสร็จภายในไม่กี่สิบนาที หากทำพร้อมกับการผ่าตัดต้อกระจก หรือการใส่เลนส์แก้วตาเทียม จะเพิ่มเวลาเพิ่มเติม เวลาผ่าตัดจะแตกต่างกันไปตามเทคนิคและขอบเขตของความเสียหายของม่านตา
Q
หลังผ่าตัด การมองเห็นจะฟื้นตัวได้มากเพียงใด?
A
หากเป็นการบาดเจ็บที่ม่านตา เพียงอย่างเดียว การสร้างรูปานตาจะช่วยให้อาการกลัวแสง ดีขึ้นและมักทำให้การมองเห็น ดีขึ้น มีรายงานกรณีที่ทำการเย็บม่านตา และใส่เลนส์แก้วตาเทียม ในผู้ป่วยที่มีภาวะฟกช้ำลูกตา แล้วได้ค่าสายตาที่แก้ไขแล้ว 1.2 อย่างไรก็ตาม หากมีจอประสาทตา หรือเส้นประสาทตา เสียหายร่วมด้วย การซ่อมแซมม่านตา เพียงอย่างเดียวมีข้อจำกัดในการปรับปรุงการมองเห็น
เมื่อมีแรงกระแทกทื่อมากระทบลูกตา ความดันภายในลูกตาในช่องหน้าม่านตา จะเพิ่มขึ้นอย่างรวดเร็ว ผนังลูกตาผิดรูป และแรงยืดและแรงดึงจะกระทำต่อม่านตา และซิลิอารีบอดี ที่ยึดติดอยู่ด้านใน โคนม่านตา เป็นส่วนที่บางที่สุดของม่านตา และเสียหายได้ง่ายที่สุด
หากฉีกขาดที่โคนม่านตา จะเกิดม่านตา หลุด หากฉีกขาดระหว่างกล้ามเนื้อวงกลมซิลิอารี (กล้ามเนื้อมึลเลอร์) และกล้ามเนื้อตามยาว (กล้ามเนื้อบรึคเคอ) จะเกิดมุมปิด ในมุมปิด ม่านตา และซิลิอารีบอดี จะเคลื่อนไปทางด้านหลัง นอกจากนี้ หากซิลิอารีบอดี หลุดจากตาขาว ทางด้านตาขาว จะเกิดซิลิอารีบอดี แยกตัว ทำให้เกิดทางระบายของอารมณ์ขันน้ำและทำให้ความดันลูกตาต่ำ
ความเสียหายต่อกล้ามเนื้อหูรูดม่านตา เป็นสาเหตุโดยตรงของม่านตา ขยายจากบาดแผล แม้ความเสียหายระดับจุลภาคก็ทำลายด่านกั้นเลือด-อารมณ์ขันน้ำ ทำให้เซลล์อักเสบเคลื่อนเข้าสู่ช่องหน้าม่านตา (ม่านตาอักเสบ จากบาดแผล) การมีเลือดในช่องหน้าม่านตา เกิดจากความเสียหายของหลอดเลือดที่มุมตา และผลิตภัณฑ์สลายตัวของเม็ดเลือดแดงอาจขัดขวางการไหลออกของอารมณ์ขันน้ำและทำให้ความดันลูกตา สูงขึ้นชั่วคราว (ต้อหิน เซลล์โฟม)
มีการรายงานการเย็บม่านตา ภายในลูกตาโดยใช้เข็มโค้งขนาดเล็กมาก (1.5 มม.) และที่จับเข็มพิเศษ เมื่อเทียบกับการจัดการภายนอกลูกตาด้วยเข็มยาวแบบเดิม กล่าวกันว่าช่วยให้เย็บได้แม่นยำกว่าและทำลายม่านตา น้อยกว่า แม้ว่าเข็มจะตั้งตรงภายในช่องหน้าม่านตา ก็สามารถลดความเสียหายต่อเอ็นโดทีเลียมกระจกตา ได้น้อยที่สุด
ม่านตาเทียม เป็นทางเลือกการรักษาที่มีแนวโน้มดีสำหรับกรณีม่านตา เสียหายเป็นบริเวณกว้างหรือกรณีที่ไม่เหมาะกับการเย็บม่านตา และมีประสบการณ์การใช้สะสมในต่างประเทศ แต่ปัจจุบันยังไม่ได้รับการอนุมัติในประเทศ เลนส์แก้วตาเทียม ที่มีม่านตา ก็กำลังได้รับการพัฒนา ซึ่งอาจเป็นทางเลือกใหม่สำหรับตาที่ไม่มีม่านตา หรือม่านตา เสียหายรุนแรง
การสร้างรูปานตาโดยการเย็บม่านตา เป็นวิธีที่มีประโยชน์ แต่สิ่งสำคัญคือต้องจัดการม่านตา และพิจารณาข้อบ่งชี้อย่างถูกต้อง ในกรณีที่เสียหายเป็นบริเวณกว้าง ควรพิจารณาม่านตาเทียม
ESCRS . ESCRS Clinical Guidelines for Cataract Surgery. European Society of Cataract and Refractive Surgeons. 2024.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต