前房角支撑型
代表例:AcrySof(爱尔康)等
设计将支撑部置于前房角。存在角膜内皮细胞慢性减少、瞳孔椭圆形化、核性白内障等问题,目前已退出市场。不推荐用于年轻人的屈光矫正。

有晶状体眼人工晶状体(phakic intraocular lens; phakic IOL)是一种在保留晶状体的情况下植入眼内的屈光矫正镜片。由于不切削角膜,可保留角膜生物力学特性,并能矫正高度近视。可取出性(可逆性)也是其显著优点。
有晶状体眼人工晶体(phakic IOL)根据固定部位分为三种类型。
前房角支撑型
代表例:AcrySof(爱尔康)等
设计将支撑部置于前房角。存在角膜内皮细胞慢性减少、瞳孔椭圆形化、核性白内障等问题,目前已退出市场。不推荐用于年轻人的屈光矫正。
虹膜固定型
后房型(ICL)
Visian ICL(STAAR Surgical):放置在虹膜后面、晶状体前面的睫状沟内。
可通过3.0mm的小切口植入。EVO/EVO+(带中央孔)是目前的主流,安全性和有效性的证据最为丰富。远离角膜内皮,内皮细胞减少风险低。
1986年Fyodorov首次报告了前房型。STAAR Surgical公司于1993年开始开发后房型ICL,2005年获得美国FDA批准。日本于2010年批准,2014年批准了EVO ICL(带中央孔KS-AquaPORT)。2022年3月EVO/EVO+获得FDA批准,全球使用量超过200万片1)。
后房型ICL由STAAR Surgical公司开发的“Collamer”材料制造。
Collamer具有优异的气体和营养物质通透性,炎症反应极低1)。
最新的EVO ICL在中央设有一个直径0.36毫米的端口(KS-Aquaport)。这带来了以下优点:
适当的患者选择和知情同意是phakic IOL手术成功的关键。屈光手术指南(第8版)强调了术前知情同意的重要性6),需要说明以下事项:
综合评估患者的职业、生活方式、近视程度、角膜形态和全身状况后判断适应症。
有晶体眼人工晶体是用于矫正成人近视的手术,不能抑制近视进展。不适用于进展性近视(生长期)。在日本,理想的流程是先用近视控制眼镜(MiYOSMART®、Stellest®)、低浓度阿托品滴眼液、角膜塑形镜等方法抑制儿童期近视进展,待成年后矫正稳定再考虑有晶体眼人工晶体。
有晶体眼人工晶体手术并非一次性手术,需要终身持续随访。屈光手术指南(第8版)建议术后定期观察6)。
监测指标和间隔:
| 检查项目 | 术后即刻 | 术后1-3个月 | 术后6个月 | 以后每年1-2次 |
|---|---|---|---|---|
| 裸眼和矫正视力 | 次日 | 每次 | 每次 | 每次 |
| 屈光检查 | 次日 | 每次复诊 | 每次复诊 | 每次复诊 |
| 拱高测量(眼前节OCT) | 1周后 | 每次复诊 | 每次复诊 | 每次复诊 |
| 角膜内皮细胞密度 | — | 1个月 | 6个月 | 每年1次 |
| 眼压 | 次日(2小时后) | 每次 | 每次 | 每次 |
| 房角镜检查 | — | 拱高过高时 | — | 需要时 |
| 散瞳眼底检查 | — | 需要时 | 6个月 | 每年1次 |
Vault(拱高)随年龄增长晶状体膨胀而逐年下降。特别是40岁以后,晶状体厚度增加导致拱高减少,因此建议加强随访8)。后房型ICL的角膜内皮细胞相对稳定,但前房型可能出现慢性减少,需要持续测量9)。
phakic IOL手术后的日常生活注意事项:
phakic IOL手术在日本不属于保险覆盖范围(自费医疗)。费用通常为双眼50-70万日元左右(因设施和所用镜片而异)。可能符合医疗费扣除条件(屈光矫正的IC眼内镜手术是否适用请确认最新国税厅通知)。用于恢复视功能的手术(如圆锥角膜)可能适用保险,因此需确认适应症是否可纳入保险诊疗。
在全球近视蔓延的背景下,包括phakic IOL在内的屈光矫正手术需求预计将持续增长。理想的方法是“两步法”:在儿童期通过近视管理(近视管理眼镜、角膜塑形镜、阿托品滴眼液等)控制近视进展,待成年后度数稳定时选择phakic IOL或角膜屈光手术。高度近视眼尤其存在视网膜并发症(裂孔、脱离、近视性黄斑病变)的风险,因此术前和术后的眼底管理不可或缺。根据患者的需求、眼部状况和生活方式,将眼镜、隐形眼镜和屈光手术进行最佳组合,是现代屈光矫正医疗的目标。
基于屈光手术指南(第8版)的适应症如下所示6)。
| 项目 | 标准 |
|---|---|
| 年龄 | 原则上21-45岁(老视年龄需谨慎手术) |
| 矫正量 | 主要针对6D以上的近视 |
| 中度近视(3至<6D) | 谨慎适应 |
| 高度近视(>15D) | 谨慎适应 |
| 前房深度(ICL) | ≥2.8mm(角膜内皮至3.0mm以上) |
| 散光(Toric ICL) | 1.0D至4.0D |
根据美国FDA批准,Visian ICL的适应症为21-45岁、眼镜度数-3.0D至-20.0D、前房深度3.0mm以上1)。
以下情况不适合植入有晶状体眼人工晶体(phakic IOL)6)。
以下情况需谨慎考虑适应症6)。
对于矫正量低于6D的中度近视,角膜屈光手术(LASIK/SMILE)是常见选择。对于6D以上的高度近视或角膜厚度不足的病例,有晶状体眼人工晶体(phakic IOL)更具优势。
| 比较项目 | 有晶状体眼人工晶体 | LASIK | SMILE |
|---|---|---|---|
| 适用近视范围 | ~20D | ~10D | ~10D |
| 角膜生物力学 | 保留 | 有变化 | 相比LASIK保留 |
| 可逆性 | 有(可取出) | 无 | 无 |
| 干眼风险 | 低 | 高 | 中等 |
| 角膜扩张风险 | 无 | 有 | 低 |
| 未来白内障手术 | 不影响IOL度数计算 | 可能产生计算误差 | 可能产生计算误差 |
由于可以保留角膜生物力学,与LASIK和SMILE相比,生物力学变化较小7)。这是避免术后角膜扩张风险的重要优势。
基于指南(第8版)的术前筛查13项内容如下6)。
| 序号 | 检查项目 | 目的 |
|---|---|---|
| ① | 视力检查 | 确认裸眼及矫正视力 |
| ② | 屈光度测量 | 确定球镜、柱镜度数和轴位 |
| ③ | 角膜曲率测量 | 了解角膜形态 |
| ④ | 裂隙灯显微镜检查 | 排除眼前段病变 |
| ⑤ | 角膜地形图 | 评估圆锥角膜等不规则散光 |
| ⑥ | 角膜厚度测量 | 计算与角膜内皮的距离所需 |
| ⑦ | 泪液检查 | 评估干眼症 |
| ⑧ | 眼底检查 | 确认视网膜、玻璃体、视神经 |
| ⑨ | 眼压测量 | 排除青光眼等 |
| ⑩ | 瞳孔直径测量(暗处) | 评估光晕/眩光风险 |
| ⑪ | 角膜直径(WTW)测量 | ICL尺寸确定标准 |
| ⑫ | 角膜内皮细胞检查 | 与年龄相关下限值对比 |
| ⑬ | 眼前节图像分析 | 前房深度及睫状沟直径测量 |
水平角膜直径(white-to-white; WTW)是决定ICL尺寸的必要指标。使用眼前节OCT或UBM直接测量睫状沟直径(sulcus-to-sulcus: STS)比单独使用WTW列线图能更准确地预测拱高,因此推荐使用11)。ICL尺寸有13.2mm、13.7mm、14.0mm和14.5mm四种,选择合适的尺寸是拱高管理的关键。
虹膜固定型(Artisan)度数计算:使用Van der Heijde列线图,根据屈光度、角膜屈光力和前房深度计算度数9)。
由于EVO ICL具有中央孔,因此不需要进行周边虹膜切开术。传统型号(无中央孔)需要在手术前2-3周在上方两个位置进行Nd:YAG激光虹膜切开术1)。
理想的中央拱高(ICL与晶状体前表面之间的间隙)为250–750 μm 2)。
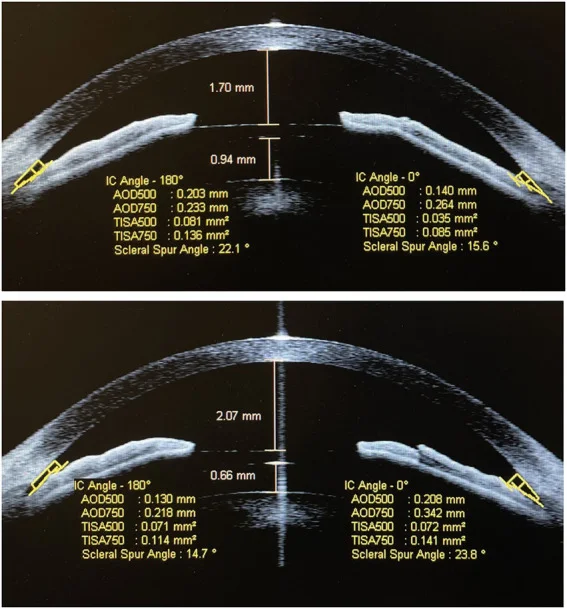
如果检测到拱高异常,需要更换ICL尺寸或进行交换。
可以同时进行双眼手术。但是,对于感染风险高的病例,建议分眼进行手术6)。由于术后可能出现一过性眼压升高,手术当天建议观察至少2小时。
术后并发症的总体情况如下所示6)。EVO ICL术后6个月角膜内皮细胞平均减少率为2.2%1),8年随访时稳定在3.6±7.9%8)。
长期结果概要:
| 并发症 | 特征/机制 | 处理 |
|---|---|---|
| 感染性眼内炎 | 最严重。通过严格屏障预防措施预防 | 紧急玻璃体手术和抗生素 |
| 光晕和眩光 | 当瞳孔直径大于光学区时出现 | 通过术前暗光瞳孔直径测量评估 |
| 角膜内皮损伤 | 前房型人工晶体风险更高 | 定期内皮细胞计数监测;前房型需随访 |
| 一过性眼压升高 | OVD残留/激素反应 | OVD清除/激素减量/降眼压药物 |
| 白内障 | 拱高过低导致晶状体接触 | ICL尺寸更换/白内障手术 |
| 闭角型青光眼 | 拱高过大→虹膜前移 | ICL更换/激光虹膜切开术 |
| 视网膜脱离 | 高度近视眼因素+手术创伤 | 术前视网膜检查/必要时预防性光凝 |
| 闪光感 | 源于虹膜切开/切除部位 | EVO ICL可减轻 |
EVO ICL术后6个月时角膜内皮细胞减少率平均为2.2%1)。8年随访时减少率为3.6±7.9%,趋于稳定1)。
根据指南(第8版),术后1天、1周、1个月、3个月、6个月应检查视力、屈光度、拱高、角膜内皮细胞密度、眼压和眼底,之后每6~12个月终身随访6)。拱高值会随着年龄增长因晶状体膨隆而逐渐下降,因此40岁后需特别注意。
术后早期眼压升高有多种原因2)。
| 并发症 | 发生率 | 处理 |
|---|---|---|
| 一过性眼压升高(OVD残留) | 约18%(术后1~6小时)1) | 自然改善,必要时使用降眼压药 |
| TASS | 0.24%(827眼中2眼)3) | 全身及局部类固醇治疗 |
| 感染性眼内炎 | 0.017~0.036%4) | 紧急玻璃体腔抗生素注射 |
| 前房积血 | 罕见(虹膜睫状体囊肿破裂) | 保守治疗5) |
| 前囊下白内障 | EVO ICL为0%1) | ICL尺寸更换/白内障手术 |
| 光晕/眩光 | 约5~15% | 术前评估/光学区尺寸选择 |
| 视网膜脱离 | 高度近视眼增加 | 术前视网膜检查及必要时预防性光凝 |
Li等人(2023)报告了2例phakic IOL术后1周发生的迟发性TASS3)。角膜内皮可见KP,前房内可见纤维蛋白形成,但经全身及局部类固醇治疗(泼尼松龙0.5 mg/kg口服+1%滴眼液每小时1次)4-5周后改善。发生率为0.24%(827眼中2眼)。
Zheng等人(2023)报告了1例phakic IOL术后20天发生的表皮葡萄球菌眼内炎4)。玻璃体腔注射(万古霉素1 mg+头孢他啶2 mg)2次,未摘除ICL或行玻璃体手术,视力恢复至22/20。发生率估计约为0.017-0.036%。
Collamer具有极高的生物相容性。通过镜面显微镜和激光闪光细胞计数仪检查,已确认无炎症反应1)。由于含有胶原蛋白,与生物组织亲和性高,气体和代谢产物的通透性优良。
Collamer的物理特性:
ICL的光学部呈拱形位于晶状体上方。适当维持ICL与晶状体之间的拱高,可使房水流经晶状体表面,防止白内障形成。
EVO ICL的中心孔(KS-Aquaport)允许房水从后房生理性地流向前房。这有助于预防瞳孔阻滞、维持晶状体营养供应,并降低前囊下白内障的风险。
在FDA试验中,99.7%的眼睛获得了满意的拱高,未发生房角关闭、色素播散或前囊下白内障1)。
有晶状体眼IOL不切削角膜,因此保留了角膜生物力学。与LASIK和SMILE相比,生物力学变化较小7)。这是避免术后角膜扩张风险的重要优势。
角膜生物力学参数的术后变化:
| 参数 | 有晶状体眼IOL | LASIK | SMILE |
|---|---|---|---|
| 角膜滞后量(CH) | 无变化 | 显著降低 | 与LASIK相比保持 |
| 角膜阻力因子(CRF) | 无变化 | 显著降低 | 与LASIK相比保持 |
| 后角膜高度 | 无变化 | 有升高 | 轻度变化 |
角膜生物力学的保持是预防未来角膜扩张症(屈光术后角膜扩张)风险的重要优势7)。即使将来需要进行白内障手术,由于角膜形态未改变,有晶状体眼IOL可以正常进行IOL度数计算。
Toric ICL(散光矫正型ICL)可以同时矫正近视和散光。术后旋转会影响矫正效果,因此准确的轴位对齐很重要5)。Alfonso等人的5年随访证实了Toric ICL的长期轴位稳定性和良好的屈光可预测性10)。散光1.0~4.0D是主要适应范围(日本眼科学会指南)6),超过此范围的高度散光术后容易产生残余散光。
一项对后房型有晶状体眼人工晶状体(phakic IOL)的8年随访研究证实了等效球镜度的稳定长期可预测性8)。角膜内皮细胞密度除了每年自然减少0.5-1.0%外,phakic IOL还会导致额外减少(前房型更显著,后房型轻微)9)。由于随着年龄增长晶状体膨隆,拱高(vault)有随时间下降的趋势,因此需要定期监测拱高。
在EVO ICL之前的模型中,5年内白内障发生率约为2-5%,但EVO ICL由于拱高改善,发生率呈下降趋势1)。一项5年随访研究也报告了长期有效性和安全性10)。
当phakic IOL植入后需要白内障手术时,ESCRS指南建议:对于虹膜固定型IOL,需检查虹膜损伤、周边虹膜切开通畅性以及角膜内皮细胞密度和形态12)。后房型ICL则先取出ICL,再进行常规白内障手术,IOL度数计算使用屈光手术前的数据。
利用人工智能分析眼前节OCT和UBM数据以预测最佳拱高的系统研究正在进行中。预计其精度将超越传统的列线图(WTW+ACD)。Sun等人(2023年)报告,对于高拱高病例,将ICL旋转90°可使平均拱高从1249μm改善至459μm13)。
随着全球近视的增加,phakic IOL的需求预计将持续增长。据报道,到2050年,全球将有49亿人患有近视,9.4亿人患有高度近视14),phakic IOL作为高度近视屈光手术的作用日益增强。Packer的荟萃分析(2016年)证实,与非中央孔设计相比,中央孔设计(EVO)ICL显著降低了前囊下白内障、房角关闭和瞳孔阻滞的风险15)。
散光型ICL(Toric ICL)通过一次手术同时矫正近视和散光。术后轴旋转(旋转偏位)是临床上的挑战,但已有稳定的长期结果报告10)。
一种创新的有晶状体眼人工晶体,于2020年7月获得CE标志批准。它配备非球面扩展焦深(EDOF)光学系统,可提供近和中间视力矫正。目标年龄为21-60岁,在美国正等待FDA批准1)。
在一些机构中,采用称为“bioptics”的方法,即在ICL植入后通过角膜屈光手术(LASIK/PRK)对残余屈光误差进行修补。正在研究其扩大高度近视矫正范围的可能性。有晶状体眼人工晶体保留了角膜生物力学特性,因此也被认为适合作为角膜屈光手术的前期步骤。
具有扩展焦深(EDOF)和多焦点光学设计的下一代有晶状体眼人工晶体的开发正在进行中。
利用人工智能分析眼前节OCT和UBM数据以预测最佳拱高的系统研究正在推进中。预计其预测精度将超越传统的WTW+ACD列线图。通过将术前眼前节分析数据输入机器学习模型,有望实现个性化镜片尺寸选择。