เลนส์แก้วตาเทียมแบบคงเลนส์ธรรมชาติ (phakic IOL ) คือการผ่าตัดแก้ไขค่าสายตาโดยใส่เลนส์เข้าไปในดวงตาในขณะที่ยังคงเลนส์ธรรมชาติไว้ สามารถย้อนกลับได้ และสามารถรักษาสายตาสั้น มากได้มีสามประเภท: ช่องหน้าม่านตา , ยึดติดกับม่านตา , และช่องหลังตา ปัจจุบัน ICL แบบช่องหลังตา (EVO ICL ) เป็นที่นิยมมากที่สุด
ตามแนวทางการผ่าตัดแก้ไขค่าสายตา (ฉบับที่ 8) ข้อบ่งชี้ทั่วไปคืออายุ 21–45 ปี และสายตาสั้น ที่ต้องแก้ไข ≥6 D
การตรวจคัดกรองก่อนผ่าตัดต้องมี 13 รายการ รวมถึงการตรวจเซลล์เยื่อบุผนังกระจกตา และการถ่ายภาพส่วนหน้าของดวงตา
EVO ICL (ที่มีรูตรงกลาง) ไม่จำเป็นต้องตัดม่านตา และความเสี่ยงของต้อกระจก ใต้แคปซูลด้านหน้าและม่านตา ปิดกั้นรูม่านตา ต่ำกว่า
หลังผ่าตัด การรักษาระยะ vault ตรงกลาง 250–750 ไมโครเมตรเป็นกุญแจสำคัญด้านความปลอดภัย และจำเป็นต้องประเมินด้วย OCT ส่วนหน้าเป็นระยะ
เนื่องจากไม่กร่อนกระจกตา จึงไม่มีความเสี่ยงต่อตาแห้ง หรือกระจกตา โป่งพอง และไม่ส่งผลต่อการคำนวณกำลังเลนส์ในการผ่าตัดต้อกระจก ในอนาคต
ชนิดยึดติดกับม่านตา (Artisan/Artiflex) รักษาระยะห่างจากเยื่อบุผนังกระจกตา ได้ค่อนข้างคงที่ แต่ความเสี่ยงต่อการสูญเสียเซลล์เยื่อบุผนังกระจกตา สูงกว่าชนิดช่องหลังตา จึงต้องติดตามระยะยาว
เลนส์แก้วตาเทียมแบบคงเลนส์ธรรมชาติ (phakic intraocular lens; phakic IOL ) คือเลนส์แก้ไขค่าสายตาที่ฝังเข้าไปในดวงตาในขณะที่ยังคงเลนส์ธรรมชาติไว้ เนื่องจากไม่กร่อนกระจกตา จึงรักษาสมบัติทางชีวกลศาสตร์ของกระจกตา และสามารถแก้ไขสายตาสั้น มากได้ ความสามารถในการย้อนกลับ (ถอดออกได้) ก็เป็นข้อดีที่โดดเด่นเช่นกัน
Phakic IOL แบ่งออกเป็น 3 ประเภทตามตำแหน่งที่ยึด
รองรับมุมช่องหน้าม่านตา
ตัวอย่างตัวแทน : AcrySof (Alcon) เป็นต้น
การออกแบบที่วางส่วนรองรับไว้ที่มุมช่องหน้าม่านตา ทำให้เกิดการลดลงเรื่อยๆ ของเซลล์เยื่อบุผิวจอตา รูม่านตา รี และต้อกระจก นิวเคลียส ปัจจุบันถูกถอนออกจากตลาดแล้ว ไม่แนะนำสำหรับการแก้ไขสายตาในคนหนุ่มสาว
ยึดติดม่านตา
Artisan/Verisyse (Ophtec/Abbott) : ยึดด้วยตะขอที่บริเวณกลางม่านตา
มีรุ่นที่พับได้ Artiflex/Veriflex (วัสดุโพลีซิลิโคน) ด้วย มีรุ่นสำหรับสายตาสั้น สายตาเอียง และสายตายาว ต้องใช้แผลผ่าตัดขนาดใหญ่และต้องระวังสายตาเอียง หลังผ่าตัด มีความกังวลเกี่ยวกับการลดลงเรื่อยๆ ของเซลล์เยื่อบุผิวจอตา แต่ปลอดภัยกว่าชนิดรองรับมุม 9)
ช่องหลังตา (ICL)
Visian ICL (STAAR Surgical) : วางในร่องซิลิอารีด้านหลังม่านตา และด้านหน้าเลนส์ตา
สามารถใส่ผ่านแผลผ่าตัดขนาดเล็ก 3.0 มม. EVO/EVO+ (ที่มีรูตรงกลาง) เป็นรุ่นหลักในปัจจุบัน มีหลักฐานด้านความปลอดภัยและประสิทธิภาพมากที่สุด อยู่ห่างจากเยื่อบุผิวจอตา จึงมีความเสี่ยงต่ำต่อการสูญเสียเซลล์เยื่อบุผิว
ในปี 1986 Fyodorov รายงานกรณีแรกของชนิดช่องหน้าม่านตา ICL ช่องหลังตาได้รับการพัฒนาโดย STAAR Surgical ในปี 1993 และได้รับการอนุมัติจาก FDA สหรัฐอเมริกาในปี 2005 ได้รับการอนุมัติในญี่ปุ่นในปี 2010 และ EVO ICL (ที่มีรูตรงกลาง KS-AquaPORT ) ได้รับการอนุมัติในปี 2014 ในเดือนมีนาคม 2022 EVO/EVO+ ได้รับการอนุมัติจาก FDA และมีการใช้งานมากกว่า 2 ล้านชิ้นทั่วโลก 1)
ICL ช่องหลังตาผลิตจากวัสดุ “คอลลาเมอร์” (collamer) ที่พัฒนาโดย STAAR Surgical
โพลีไฮดรอกซีเอทิลเมทาคริเลต (HEMA) : 60%ปริมาณน้ำ : 36%เบนโซฟีโนน : 3.8% (สารดูดซับรังสียูวี)คอลลาเจนจากหมู : 0.2%
คอลลาเมอร์มีความสามารถในการซึมผ่านของก๊าซและสารอาหารได้ดีเยี่ยม และทำให้เกิดปฏิกิริยาการอักเสบน้อยมาก1)
EVO ICL รุ่นล่าสุดมีพอร์ตขนาดเส้นผ่านศูนย์กลาง 0.36 มม. ตรงกลาง (KS-Aquaport) ซึ่งให้ข้อดีดังต่อไปนี้:
ไม่จำเป็นต้องทำการผ่าม่านตา ด้วยเลเซอร์ Nd:YAG ซึ่งจำเป็นในรุ่นก่อนหน้า
รักษาการไหลเวียนของอารมณ์ขันน้ำตามสรีรวิทยา
ลดอุบัติการณ์ของต้อกระจก ใต้แคปซูลด้านหน้าและภาวะม่านตา ปิด
Q
สามารถนำ phakic IOL ออกในอนาคตได้หรือไม่?
A
การผันกลับได้ (สามารถนำออกได้) เป็นข้อดีอย่างหนึ่งที่ใหญ่ที่สุดของ phakic IOL หากเกิดต้อกระจก สามารถนำเลนส์ออกและทำการผ่าตัดต้อกระจก ใส่ IOL ปกติได้ เนื่องจากไม่มีผลต่อกระจกตา จึงไม่รบกวนการคำนวณกำลัง IOL ในการผ่าตัดต้อกระจก ในอนาคต1)
การเลือกผู้ป่วยที่เหมาะสมและการยินยอมโดยได้รับข้อมูลเป็นกุญแจสำคัญสู่ความสำเร็จของการผ่าตัด phakic IOL แนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) เน้นย้ำถึงความสำคัญของการยินยอมโดยได้รับข้อมูลก่อนการทำหัตถการ6) และต้องอธิบายประเด็นต่อไปนี้:
มีความไม่แน่นอนในการพยากรณ์โรคระยะยาวของการผ่าตัดแก้ไขสายตา
นี่คือการผ่าตัดภายในลูกตาที่รุกล้ำส่วนหน้าของตาปกติ
การมีทางเลือกในการแก้ไขอื่นๆ เช่น แว่นตาและคอนแทคเลนส์
สำหรับสายตาสั้น ภายใน 3D ข้อเสียเมื่อถึงวัยสายตายาวตามอายุ
เมื่อไปพบแพทย์ด้วยโรคอื่นหลังการผ่าตัด ต้องแจ้งประวัติการผ่าตัดนี้ให้แพทย์ผู้รักษาทราบ
พิจารณาความเหมาะสมหลังจากประเมินอาชีพ วิถีชีวิต ระดับสายตาสั้น รูปร่างกระจกตา และสภาพร่างกายโดยรวมของผู้ป่วยอย่างครอบคลุม
Phakic IOL คือการผ่าตัดเพื่อแก้ไขสายตาสั้น ในผู้ใหญ่ และไม่ได้ยับยั้งการดำเนินของสายตาสั้น ไม่เหมาะกับสายตาสั้น ที่กำลังดำเนินไป (ช่วงเจริญเติบโต) ในญี่ปุ่น แนวทางที่เหมาะสมคือการควบคุมการดำเนินของสายตาสั้น ในวัยเด็กด้วยแว่นตาจัดการสายตาสั้น (MiYOSMART®, Stellest®) ยาหยอดตาอะโทรพีนความเข้มข้นต่ำ หรือออร์โธเคราโทโลจี จากนั้นเมื่อการแก้ไขคงที่ในวัยผู้ใหญ่ จึงพิจารณา phakic IOL
การผ่าตัด phakic IOL ไม่ใช่การทำครั้งเดียวจบ แต่ต้องมีการติดตามผลอย่างต่อเนื่องตลอดชีวิต แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) แนะนำให้สังเกตอาการเป็นระยะหลังการผ่าตัด6)
ตัวชี้วัดการติดตามและช่วงเวลา:
รายการตรวจ ทันทีหลังผ่าตัด 1-3 เดือนหลังผ่าตัด 6 เดือนหลังผ่าตัด หลังจากนั้นปีละ 1-2 ครั้ง ความคมชัดของการมองเห็นโดยไม่แก้ไข และแก้ไขแล้ว วันถัดไป ทุกครั้ง ทุกครั้ง ทุกครั้ง ตรวจวัดค่าสายตา วันถัดไป ทุกครั้งที่มาตรวจ ทุกครั้งที่มาตรวจ ทุกครั้งที่มาตรวจ วัด vault (OCT ส่วนหน้าตา) 1 สัปดาห์หลัง ทุกครั้งที่มาตรวจ ทุกครั้งที่มาตรวจ ทุกครั้งที่มาตรวจ ความหนาแน่นเซลล์เยื่อบุผนังกระจกตา — 1 เดือน 6 เดือน ปีละ 1 ครั้ง ความดันลูกตา วันถัดไป (หลัง 2 ชั่วโมง) ทุกครั้งที่ตรวจ ทุกครั้งที่ตรวจ ทุกครั้งที่ตรวจ การตรวจมุมตา (gonioscopy)— เมื่อมี vault มากเกินไป — เมื่อจำเป็น ตรวจอวัยวะภายในลูกตาหลังขยายม่านตา — เมื่อจำเป็น 6 เดือน ปีละ 1 ครั้ง
Vault มีแนวโน้มลดลงในแต่ละปีเนื่องจากการบวมของเลนส์ตามอายุ โดยเฉพาะหลังจากอายุ 40 ปี ความหนาของเลนส์เพิ่มขึ้นทำให้ vault ลดลง ดังนั้นจึงแนะนำให้เพิ่มการติดตามผล 8) เซลล์เยื่อบุผนังกระจกตา ค่อนข้างคงที่ใน ICL ห้องหลัง แต่ในชนิดห้องหน้าอาจเกิดการลดลงเรื้อรัง จึงจำเป็นต้องวัดอย่างต่อเนื่อง 9)
ข้อควรระวังในชีวิตประจำวันหลังการผ่าตัด phakic IOL :
ระยะแรกหลังผ่าตัด (ภายใน 1 เดือน) : ห้ามขยี้ตาอย่างแรง หลีกเลี่ยงการลงทะเลหรือสระว่ายน้ำ (เสี่ยงต่อการติดเชื้อ) จำกัดการเล่นกีฬา (โดยเฉพาะกีฬาที่มีการปะทะ) เป็นเวลา 1 เดือนหลังผ่าตัดการดูแลตาแห้ง : Phakic IOL รักษาเส้นประสาทกระจกตา ได้ดีกว่า LASIK ทำให้ความเสี่ยงต่อตาแห้ง ต่ำกว่า แต่อาจมีอาการแห้งชั่วคราวหลังผ่าตัด การใช้น้ำตาเทียม มีประสิทธิภาพความสำคัญของการตรวจติดตามเป็นประจำ : เพื่อติดตามการเปลี่ยนแปลงของ vault เมื่อเวลาผ่านไปและเซลล์เยื่อบุผนังกระจกตา จำเป็นต้องตรวจติดตามเป็นประจำปีละ 1-2 ครั้งตลอดชีวิต 6) การตั้งครรภ์และการคลอด : ต้องระวังการเปลี่ยนแปลงค่าสายตาระหว่างตั้งครรภ์ หากการเปลี่ยนแปลงค่าสายตาชัดเจน ควรปรึกษาผู้เชี่ยวชาญการผ่าตัดต้อกระจก ในอนาคต : สามารถผ่าตัดต้อกระจก แบบปกติได้หลังจากนำ ICL ออก เนื่องจากข้อมูลกระจกตา ยังคงแม่นยำ จึงไม่ส่งผลต่อการคำนวณ IOL (ข้อดีที่แตกต่างจาก LASIK )
การผ่าตัด phakic IOL (เลนส์แก้วตาเทียม ชนิดมีเลนส์ธรรมชาติ) ในญี่ปุ่นไม่ครอบคลุมโดยประกันสุขภาพ (การรักษาเอกชน) ค่าใช้จ่ายโดยทั่วไปประมาณ 500,000 ถึง 700,000 เยนสำหรับทั้งสองข้าง (ขึ้นอยู่กับสถานพยาบาลและชนิดของเลนส์) อาจมีสิทธิ์ได้รับการลดหย่อนภาษีค่ารักษาพยาบาล (ตรวจสอบประกาศล่าสุดจากสำนักงานสรรพากรแห่งชาติว่าการผ่าตัด IOL เพื่อแก้ไขสายตาผิดปกติเข้าข่ายหรือไม่) สำหรับการผ่าตัดฟื้นฟูการมองเห็น (เช่น โรคกระจกตา รูปกรวย) อาจครอบคลุมโดยประกัน ดังนั้นควรยืนยันความเป็นไปได้ในการรักษาด้วยประกันสำหรับโรคที่เหมาะสม
จากภูมิหลังของการแพร่ระบาดของสายตาสั้น ทั่วโลก ความต้องการผ่าตัดแก้ไขสายตาผิดปกติรวมถึง phakic IOL คาดว่าจะเพิ่มขึ้นอย่างต่อเนื่อง แนวทางสองขั้นตอนถือว่าเหมาะสม: ควบคุมการดำเนินของสายตาสั้น ในวัยเด็ก (ด้วยแว่นตาควบคุมสายตาสั้น ออร์โธเคราโตโลจี ยาหยอดอะโทรพีน ฯลฯ) จากนั้นเลือก phakic IOL หรือการผ่าตัดแก้ไขกระจกตา เมื่อค่าสายตาคงที่ในวัยผู้ใหญ่ ในดวงตาที่มีสายตาสั้น สูง มีความเสี่ยงต่อภาวะแทรกซ้อนทางจอประสาทตา (ฉีกขาด ลอก จอประสาทตา เสื่อมจากสายตาสั้น ) ดังนั้นการจัดการจอประสาทตา ก่อนและหลังผ่าตัดจึงเป็นสิ่งสำคัญ การผสมผสานที่เหมาะสมระหว่างแว่นตา คอนแทคเลนส์ และการผ่าตัดแก้ไขสายตาผิดปกติตามความต้องการ สภาพดวงตา และวิถีชีวิตของผู้ป่วย คือเป้าหมายของการแพทย์แก้ไขสายตาผิดปกติสมัยใหม่
แสดงเกณฑ์บ่งชี้ตามแนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) 6)
รายการ เกณฑ์ อายุ โดยทั่วไป 21-45 ปี (ระวังในวัยสายตายาวตามอายุ ) ปริมาณการแก้ไข สายตาสั้น ≥ 6D เป็นเป้าหมายหลักสายตาสั้น ปานกลาง (3-6D)ข้อบ่งชี้ที่ต้องระวัง สายตาสั้น รุนแรง (>15D)ข้อบ่งชี้ที่ต้องระวัง ความลึกของช่องหน้าม่านตา (ICL ) ≥ 2.8 มม. (≥ 3.0 มม. จากเยื่อบุผิวก่อนกระจกตา ) สายตาเอียง (Toric ICL )1.0D - 4.0D
ตามการอนุมัติของ FDA สหรัฐอเมริกา ข้อบ่งชี้สำหรับ Visian ICL คือ อายุ 21-45 ปี สายตาสั้น -3.0D ถึง -20.0D (แว่นตา) และความลึกของช่องหน้าม่านตา ≥ 3.0 มม. 1) .
ในกรณีต่อไปนี้ ไม่ควรใช้ phakic IOL 6) .
การอักเสบของตาที่กำลังดำเนินอยู่ ต้อกระจก (รวมถึงความขุ่นและการเคลื่อนหลุดบางส่วน)
ม่านตาอักเสบ เบาหวานรุนแรง ผิวหนังอักเสบภูมิแพ้ตั้งครรภ์หรือให้นมบุตร
โรคกระจกตา รูปกรวยที่กำลังลุกลาม
ช่องหน้าม่านตาตื้น (ความลึกของช่องหน้าม่านตา ไม่เพียงพอ)ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา ต่ำกว่าเกณฑ์ขั้นต่ำตามอายุ
ในกรณีต่อไปนี้ ควรพิจารณาข้อบ่งชี้อย่างรอบคอบ 6) .
ต้อหิน (รวมถึงต้อหิน ความดันปกติ)โรคเนื้อเยื่อเกี่ยวพันทั่วร่างกาย
ตาแห้ง โรคกระจกตา รูปกรวยระดับเล็กน้อยที่ไม่ลุกลาม หรือสงสัยเป็นโรคกระจกตา รูปกรวย
สำหรับสายตาสั้น ระดับปานกลางถึงน้อย (<6D) การผ่าตัดแก้ไขสายตาด้วยเลเซอร์ที่กระจกตา (LASIK /SMILE ) เป็นทางเลือกทั่วไป สำหรับสายตาสั้น ระดับสูง (≥6D) หรือกรณีที่กระจกตา บางเกินไป การใส่เลนส์แก้วตาเทียม แบบ phakic IOL จะได้เปรียบกว่า
รายการเปรียบเทียบ Phakic IOL LASIK SMILE ช่วงสายตาสั้น ที่เหมาะสม ~20D ~10D ~10D ชีวกลศาสตร์ของกระจกตา คงเดิม เปลี่ยนแปลง คงเดิมกว่าเมื่อเทียบกับ LASIK การย้อนกลับได้ ได้ (สามารถนำออกได้) ไม่ได้ ไม่ได้ ความเสี่ยงตาแห้ง ต่ำ สูง ปานกลาง ความเสี่ยงกระจกตา ยื่น ไม่มี มี ต่ำ การผ่าตัดต้อกระจก ในอนาคต ไม่ส่งผลต่อการคำนวณกำลังเลนส์แก้วตาเทียม อาจทำให้เกิดความคลาดเคลื่อนในการคำนวณ อาจทำให้เกิดความคลาดเคลื่อนในการคำนวณ
เนื่องจากสามารถรักษาชีวกลศาสตร์ของกระจกตา ได้ จึงเชื่อว่าการเปลี่ยนแปลงทางชีวกลศาสตร์น้อยกว่าเมื่อเทียบกับ LASIK และ SMILE 7) นี่เป็นข้อได้เปรียบสำคัญที่นำไปสู่การหลีกเลี่ยงความเสี่ยงของกระจกตา ยื่นหลังการผ่าตัดแก้ไขสายตา
Q
LASIK กับวิธีนี้ อันไหนดีกว่ากัน?
A
การเลือกขึ้นอยู่กับปริมาณการแก้ไข ความหนาของกระจกตา และอายุ ในสายตาสั้น ระดับปานกลาง (<6 ไดออปเตอร์) การผ่าตัดแก้ไขสายตาที่กระจกตา เป็นที่นิยมอย่างกว้างขวาง ในสายตาสั้น ระดับสูง (≥6 ไดออปเตอร์) หรือกระจกตา บาง เลนส์แก้วตาเทียม ชนิด Phakic IOL จะได้เปรียบกว่า เนื่องจาก Phakic IOL รักษาชีวกลศาสตร์ของกระจกตา การเปลี่ยนแปลงทางชีวกลศาสตร์จึงน้อยกว่าเมื่อเทียบกับ LASIK 7) และไม่มีความเสี่ยงต่อตาแห้ง หรือกระจกตา ยื่น 1) .
ตารางแสดงรายการตรวจคัดกรองก่อนผ่าตัด 13 รายการตามแนวทาง (ฉบับที่ 8) 6)
ลำดับ รายการตรวจ วัตถุประสงค์ ① การตรวจวัดสายตา ยืนยันสายตาที่ไม่ได้รับการแก้ไขและที่ได้รับการแก้ไข ② การวัดค่าสายตาเอียง กำหนดกำลังทรงกลม ทรงกระบอก และแกน ③ การวัดความโค้งของกระจกตา ประเมินรูปร่างของกระจกตา ④ การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด แยกโรคของส่วนหน้าของตา ⑤ การวิเคราะห์รูปทรงกระจกตา ประเมินสายตาเอียง ผิดปกติ เช่น โรคกระจกตา รูปกรวย ⑥ วัดความหนากระจกตา จำเป็นสำหรับการคำนวณระยะห่างถึงเอ็นโดทีเลียมกระจกตา ⑦ ตรวจน้ำตา ประเมินภาวะตาแห้ง ⑧ ตรวจอวัยวะภายในลูกตา ตรวจสอบจอประสาทตา แก้วตา และเส้นประสาทตา ⑨ วัดความดันลูกตา แยกโรคต้อหิน และอื่นๆ ⑩ การวัดขนาดเส้นผ่านศูนย์กลางรูม่านตา (ในที่มืด) การประเมินความเสี่ยงของรัศมีและแสงจ้า ⑪ การวัดเส้นผ่านศูนย์กลางกระจกตา (WTW) เกณฑ์ในการกำหนดขนาด ICL ⑫ การตรวจเซลล์เยื่อบุผนังกระจกตา การเปรียบเทียบกับค่าต่ำสุดตามอายุ ⑬ การวิเคราะห์ภาพถ่ายส่วนหน้าของลูกตา การวัดความลึกของช่องหน้าม่านตา และเส้นผ่านศูนย์กลางของซัลคัสซิลิอารี
เส้นผ่านศูนย์กลางกระจกตา แนวนอน (white-to-white; WTW) เป็นตัวบ่งชี้ที่จำเป็นสำหรับการกำหนดขนาด ICL การวัดเส้นผ่านศูนย์กลางซัลคัสซิลิอารี (sulcus-to-sulcus: STS) โดยตรงด้วย OCT ส่วนหน้าหรือ UBM ให้ความแม่นยำในการทำนาย vault สูงกว่าการใช้โนโมแกรม WTW เพียงอย่างเดียว และเป็นที่แนะนำ 11) ขนาด ICL มีสี่แบบ: 13.2 มม., 13.7 มม., 14.0 มม. และ 14.5 มม. และการเลือกขนาดที่เหมาะสมเป็นกุญแจสำคัญในการจัดการ vault
การคำนวณกำลังเลนส์ยึดติดม่านตา (Artisan) : ใช้โนโมแกรมของ Van der Hejde เพื่อคำนวณกำลังจากค่าสายตา กำลังหักเหของกระจกตา และความลึกของช่องหน้าม่านตา 9)
เมื่อพิจารณาการผ่าตัด phakic IOL ควรได้รับการตรวจอย่างละเอียด เช่น จำนวนเซลล์เยื่อบุผนังกระจกตา ความลึกของช่องหน้าม่านตา ความกว้างของมุมตา และการตรวจจอประสาทตา ภายใต้การขยายม่านตา การกำหนดขนาดเลนส์ที่แม่นยำเป็นกุญแจสำคัญสู่การผ่าตัดที่ปลอดภัย
เนื่องจาก EVO ICL มีรูตรงกลาง จึงไม่จำเป็นต้องทำการตัดม่านตา ส่วนปลาย ในรุ่นดั้งเดิม (ไม่มีรูตรงกลาง) จะทำการตัดม่านตาด้วยเลเซอร์ Nd:YAG ที่ตำแหน่งด้านบนสองตำแหน่งก่อนการผ่าตัด 2-3 สัปดาห์1)
ขยายม่านตา (tropicamide 1% + phenylephrine 2.5%) และการระงับความรู้สึกเฉพาะที่ (ยาหยอดชา ร่วมกับ lidocaine ในช่องหน้าม่านตา )
กรีดกระจกตา ด้านขมับขนาด 3.0-3.2 มม. (แนวทางด้านขมับ)
ฉีดสารหนืดยืดหยุ่น แบบเกาะกลุ่ม (HPMC 2%) เข้าช่องหน้าม่านตา 1)
ฉีดและกาง ICL ด้านหน้าม่านตา โดยใช้ตลับหัวฉีด
วาง footplate ของ haptic ในร่องซิลิอารีใต้ม่านตา
กำจัดสารหนืดยืดหยุ่น ออกให้หมด
ฉีดยาหดม่านตา และยืนยันการปิดของแผลกรีด
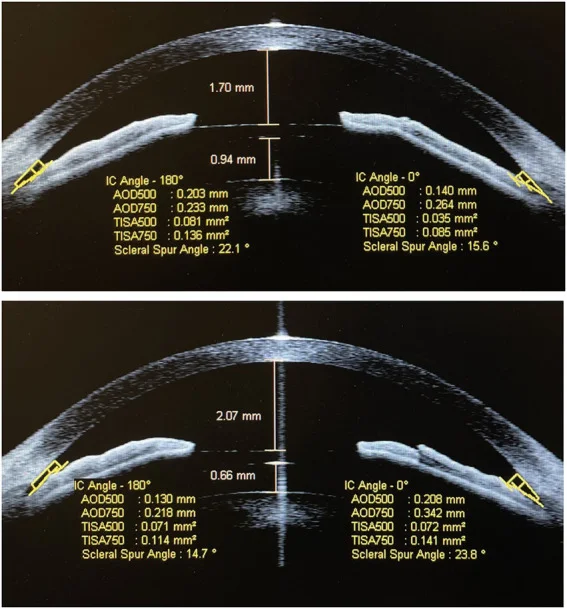
Vault กลางที่เหมาะสม (ช่องว่างระหว่าง ICL กับผิวหน้าของเลนส์ตา) คือ 250-750 ไมโครเมตร2)
Vault <250 ไมโครเมตร : เสี่ยงต่อการเกิดต้อกระจก ใต้แคปซูลด้านหน้าเนื่องจากการสัมผัสกับเลนส์ตาVault >750 ไมโครเมตร : เสี่ยงต่อมุมแคบลงและม่านตา ปิดกั้นเนื่องจากม่านตา เคลื่อนไปข้างหน้า
การวัด vault ด้วย OCT ส่วนหน้าหลังการใส่เลนส์แก้วตาเทียมชนิดรับภาพ (ICL) ในตาที่ยังมีเลนส์ธรรมชาติ Sun Y, Li X, Sun H, et al. The long-term observation of the rotation of implantable collamer lens as the management of high postoperative vault. Front Med (Lausanne). 2023;10:1104047. Figure 2. PM
CI D: PMC9995363. License: CC BY.
ภาพตัดขวาง OCT ส่วนหน้า (CASIA) แสดง vault (ระยะจากผิวหลังของ ICL ถึงผิวหน้าของเลนส์ตา) และความลึกของช่องหน้าลูกตา (ACD) ด้วยเส้นวัดสีเหลืองหลังการใส่ ICL ซึ่งสอดคล้องกับการจัดการ vault หลังผ่าตัด (250-750 ไมโครเมตร) ในหัวข้อ “4. เทคนิคการผ่าตัด”
หากตรวจพบ vault ผิดปกติ อาจจำเป็นต้องเปลี่ยนขนาดหรือเปลี่ยน ICL
Q
สามารถผ่าตัดตาทั้งสองข้างพร้อมกันได้หรือไม่?
A
สามารถผ่าตัดตาทั้งสองข้างพร้อมกันได้ อย่างไรก็ตาม ในกรณีที่ประเมินว่ามีความเสี่ยงต่อการติดเชื้อสูง ควรผ่าตัดทีละข้าง6) เนื่องจากอาจมีความดันลูกตา สูงขึ้นชั่วคราวหลังผ่าตัด ควรสังเกตอาการอย่างน้อย 2 ชั่วโมงในวันผ่าตัด
ภาพรวมของภาวะแทรกซ้อนหลังผ่าตัดแสดงไว้ด้านล่าง6) อัตราการลดลงของเซลล์เยื่อบุผนังกระจกตา เฉลี่ยที่ 6 เดือนด้วย EVO ICL คือ 2.2%1) และในการติดตามผล 8 ปี พบว่ามีการคงตัวที่ 3.6±7.9%8)
สรุปผลระยะยาว:
อัตราการบรรลุ UDVA 20/20 หรือดีกว่า: 94.5% ที่ 6 เดือนในการทดลอง FDA ของ EVO ICL 1)
ภายใน ±0.50D: 91.5%1)
อัตราการคง CDVA: 98.0% ดัชนีความปลอดภัย 1.211)
มีการรายงานความเสถียรในระยะยาวในการติดตามผล 5 ปีของ Toric ICL (แก้ไขสายตาสั้น และสายตาเอียง พร้อมกัน)10)
ภาวะแทรกซ้อน ลักษณะ/กลไก การจัดการ เยื่อบุตาอักเสบ ติดเชื้อรุนแรงที่สุด ป้องกันด้วยข้อควรระวังแบบกั้นสูง การผ่าตัดน้ำวุ้นตา ฉุกเฉินและยาปฏิชีวนะแสงรัศมีและแสงจ้า เกิดขึ้นเมื่อเส้นผ่านศูนย์กลางรูม่านตา ใหญ่กว่าโซนแสง ประเมินโดยการวัดเส้นผ่านศูนย์กลางรูม่านตา ในที่มืดก่อนผ่าตัด ความเสียหายของเซลล์บุผนังกระจกตา ความเสี่ยงสูงโดยเฉพาะในเลนส์ห้องหน้า การนับเซลล์บุผนังเป็นระยะ การติดตามผลในเลนส์ห้องหน้า ความดันลูกตา สูงชั่วคราวOVD ค้าง / การตอบสนองต่อสเตียรอยด์ กำจัด OVD , ลดสเตียรอยด์ , ยาลดความดันลูกตา ต้อกระจก การสัมผัสเลนส์แก้วตา เนื่องจาก vault ต่ำ เปลี่ยนขนาด ICL / ผ่าตัดต้อกระจก ต้อหินมุมปิด Vault มากเกินไป → ม่านตา เคลื่อนไปข้างหน้า เปลี่ยน ICL / ตัดม่านตา ด้วยเลเซอร์ จอประสาทตาลอก ปัจจัยเสี่ยงสายตาสั้น สูง + การบาดเจ็บจากการผ่าตัด ตรวจจอประสาทตา ก่อนผ่าตัด / จี้แสงป้องกันหากจำเป็น ภาพแสงวาบ (Photopsia) เกิดจากรอยตัดม่านตา /การตัดม่านตา ออก ลดลงด้วย EVO ICL
อัตราการลดลงของเซลล์เยื่อบุผนังกระจกตา โดยเฉลี่ยที่ 6 เดือนหลังการใส่ EVO ICL เท่ากับ 2.2% 1) หลังติดตามผล 8 ปี มีรายงานว่าการลดลงคงที่ที่ 3.6±7.9% 1)
ตามแนวทาง (ฉบับที่ 8) การตรวจวัดการมองเห็น ค่าสายตา ค่า vault ความหนาแน่นเซลล์เยื่อบุผนังกระจกตา ความดันลูกตา และจอประสาทตา จะดำเนินการในวันที่ 1 สัปดาห์ที่ 1 เดือนที่ 1 เดือนที่ 3 และเดือนที่ 6 หลังผ่าตัด จากนั้นทุก 6-12 เดือนตลอดชีวิต 6) ค่า vault มีแนวโน้มลดลงตามอายุเนื่องจากเลนส์แก้วตา เตือนหนาขึ้น ดังนั้นจึงต้องระมัดระวังเป็นพิเศษหลังจากอายุ 40 ปี
ความดันลูกตา สูงในระยะแรกหลังผ่าตัดมีสาเหตุหลายประการ 2)
OVD ค้างการตอบสนองต่อสเตียรอยด์ : จัดการโดยลดหรือหยุดสเตียรอยด์ Pupillary block : อาจเกิดขึ้นเมื่อช่องเปิดกลางของ EVO ICL อุดตัน รักษาด้วยการตัดม่านตา ส่วนปลายต้อหิน จากเม็ดสีม่านตา กับ ICL ยืนยันด้วย gonioscopyมุมปิด : เมื่อค่า vault มากเกินไป อาจต้องเปลี่ยน ICL
ภาวะแทรกซ้อน อุบัติการณ์ การจัดการ ความดันลูกตา สูงชั่วคราว (OVD ค้าง)ประมาณ 18% (1-6 ชั่วโมงหลังผ่าตัด) 1) ดีขึ้นเอง ให้ยาลดความดันลูกตา หากจำเป็น TASS 0.24% (2 ตาจาก 827 ตา) 3) สเตียรอยด์ ทั้งระบบและเฉพาะที่เยื่อบุตาอักเสบ ติดเชื้อ0.017–0.036% 4) ฉีดยาปฏิชีวนะเข้าแก้วตาแบบฉุกเฉิน เลือดออกในช่องหน้าตา พบน้อย (ถุงน้ำม่านตา -ซิลิอารีแตก) การรักษาแบบประคับประคอง 5) ต้อกระจก ใต้แคปซูลด้านหน้า0% ใน EVO ICL 1) เปลี่ยนขนาด ICL หรือผ่าตัดต้อกระจก แสงรัศมีและแสงจ้า ประมาณ 5–15% การประเมินก่อนผ่าตัดและการเลือกขนาดโซนแสง จอประสาทตาลอก เพิ่มขึ้นในตาที่มีสายตาสั้น สูง ตรวจจอประสาทตา ก่อนผ่าตัดและจี้แสงป้องกันหากจำเป็น
Li และคณะ (2023) รายงานผู้ป่วย TASS ชนิดช้า 2 รายที่เกิดขึ้น 1 สัปดาห์หลังการผ่าตัด phakic IOL 3) พบตะกอนที่กระจกตา (KP) ที่เยื่อบุผนังกระจกตา และการสร้างไฟบรินในช่องหน้าตา แต่ดีขึ้นหลังให้สเตียรอยด์ ทั้งระบบและเฉพาะที่ (prednisolone 0.5 มก./กก. รับประทาน + ยาหยอดตา 1% ทุกชั่วโมง) เป็นเวลา 4-5 สัปดาห์ อุบัติการณ์ 0.24% (2 ใน 827 ตา)
Zheng และคณะ (2023) รายงานผู้ป่วยเยื่อบุตาอักเสบ จากเชื้อ Staphylococcus epidermidis 1 รายที่เกิดขึ้น 20 วันหลังการผ่าตัด phakic IOL 4) ทำการฉีดยาเข้าช่องน้ำวุ้นตา 2 ครั้ง (vancomycin 1 มก. + ceftazidime 2 มก.) และการมองเห็น กลับมาเป็น 22/20 โดยไม่ต้องถอด ICL หรือผ่าตัดน้ำวุ้นตา อุบัติการณ์ประมาณ 0.017-0.036%
เยื่อบุตาอักเสบ ติดเชื้อเป็นภาวะแทรกซ้อนหลังผ่าตัดที่ร้ายแรงที่สุด หากมีการมองเห็น ลดลงอย่างกะทันหัน ปวด หรือตาแดง หลังผ่าตัด ให้ไปพบแพทย์ทันที
คอลลาเมอร์มีความเข้ากันได้ทางชีวภาพสูงมาก การตรวจด้วยกล้องจุลทรรศน์ชนิดสเปกคูลาร์และเครื่องวัดเซลล์แฟลร์ด้วยเลเซอร์ยืนยันว่าไม่มีปฏิกิริยาการอักเสบ 1) ปริมาณคอลลาเจนทำให้มีความสัมพันธ์สูงกับเนื้อเยื่อที่มีชีวิต และสามารถซึมผ่านก๊าซและผลิตภัณฑ์เมตาบอลิซึมได้ดีเยี่ยม
คุณสมบัติทางกายภาพของคอลลาเมอร์:
ดัชนีหักเหแสง: 1.452 (ใกล้เคียงกับอารมณ์ขันในน้ำและเนื้อเยื่อที่มีชีวิตปกติ)
ปริมาณน้ำ: ประมาณ 36% (ให้ความยืดหยุ่นสูงและความแข็งแรงเชิงกลที่เหมาะสม)
การซึมผ่านของออกซิเจน: ค่า Dk ค่อนข้างสูง คาดว่าจะให้การสนับสนุนเมแทบอลิซึมแก่เนื้อเยื่อที่ไม่มีหลอดเลือด (พื้นผิวด้านหน้าของเลนส์)
การดูดซับรังสีอัลตราไวโอเลต: ป้องกันรังสียูวีต่ำกว่า 360 นาโนเมตรด้วยเบนโซฟีโนน 3.8%
ส่วนแสงของ ICL ถูกวางเป็นรูปโค้งเหนือเลนส์ โดยการรักษาระยะ vault ที่เหมาะสมระหว่าง ICL และเลนส์ อารมณ์ขันน้ำจะไหลบนพื้นผิวเลนส์และป้องกันการเกิดต้อกระจก
พอร์ตกลางของ EVO ICL (KS-Aquaport) ช่วยให้การไหลของอารมณ์ขันน้ำทางสรีรวิทยาจากช่องหลังไปยังช่องหน้า ซึ่งช่วยป้องกันการอุดตันของรูม่านตา รักษาการส่งสารอาหารไปยังเลนส์ และลดความเสี่ยงของต้อกระจก ใต้แคปซูลด้านหน้า
Vault มากเกินไป (>750 ไมครอน) : ICL ดันม่านตา ไปข้างหน้า ทำให้มุมแคบลง ความเสี่ยงของการกระจายเม็ดสีและการอุดตันของรูม่านตา เพิ่มขึ้น 2) Vault ไม่เพียงพอ (<250 ไมครอน) : ICL สัมผัสกับแคปซูลด้านหน้าของเลนส์ ทำให้เกิดความผิดปกติของเมแทบอลิซึม นำไปสู่การเกิดต้อกระจก ใต้แคปซูลด้านหน้า
ในการทดลองของ FDA 99.7% ของดวงตาได้ vault ที่น่าพอใจ และไม่มีการเกิดมุมปิด การกระจายเม็ดสี หรือต้อกระจก ใต้แคปซูลด้านหน้า 1)
Phakic IOL ไม่ได้ตัดกระจกตา ดังนั้นจึงรักษาชีวกลศาสตร์ของกระจกตา ไว้ เมื่อเทียบกับ LASIK และ SMILE การเปลี่ยนแปลงทางชีวกลศาสตร์ถือว่าน้อยกว่า 7) นี่เป็นข้อได้เปรียบที่สำคัญในการหลีกเลี่ยงความเสี่ยงของภาวะกระจกตาโป่งพอง หลังการผ่าตัดแก้ไขสายตา
การเปลี่ยนแปลงหลังผ่าตัดของตัวบ่งชี้ชีวกลศาสตร์ของกระจกตา :
ตัวบ่งชี้ Phakic IOL LASIK SMILE ค่า hysteresis ของกระจกตา (CH) ไม่เปลี่ยนแปลง ลดลงอย่างมีนัยสำคัญ คงไว้เมื่อเทียบกับ LASIK ค่าความต้านทานของกระจกตา (CRF) ไม่เปลี่ยนแปลง ลดลงอย่างมีนัยสำคัญ คงไว้เมื่อเทียบกับ LASIK ความสูงของผิวกระจกตา ด้านหลัง ไม่เปลี่ยนแปลง เพิ่มขึ้น เปลี่ยนแปลงเล็กน้อย
การรักษาสมบัติทางชีวกลศาสตร์ของกระจกตา เป็นข้อได้เปรียบที่สำคัญในการป้องกันความเสี่ยงของภาวะกระจกตาโป่งพอง ในอนาคต (Post-refractive ectasia) 7) เลนส์แก้วตาเทียม ชนิด Phakic ช่วยให้สามารถคำนวณกำลังเลนส์ได้ตามปกติแม้ในกรณีที่ต้องผ่าตัดต้อกระจก ในอนาคต เนื่องจากรูปร่างของกระจกตา ไม่เปลี่ยนแปลง
Toric ICL (ICL สำหรับแก้ไขสายตาเอียง ) สามารถแก้ไขสายตาสั้น และสายตาเอียง พร้อมกันได้ เนื่องจากการหมุนของแกนหลังผ่าตัดส่งผลต่อประสิทธิภาพการแก้ไข การจัดแนวแกนที่แม่นยำจึงมีความสำคัญ 5) ในการติดตามผล 5 ปีโดย Alfonso ได้ยืนยันความเสถียรของแกนในระยะยาวและความสามารถในการทำนายค่าสายตาที่ดีของ Toric ICL 10) สายตาเอียง 1.0–4.0 D เป็นช่วงข้อบ่งชี้หลัก (ตามแนวทางของสมาคมจักษุวิทยาญี่ปุ่น) 6) และสายตาเอียง สูงที่เกินช่วงนี้มีแนวโน้มที่จะทำให้เกิดสายตาเอียง ตกค้างหลังผ่าตัด
การศึกษาติดตามผล 8 ปีของเลนส์แก้วตาเทียม ชนิด Phakic ห้องหลังยืนยันความสามารถในการทำนายระยะยาวที่คงที่ของค่าสายตาเทียบเท่าทรงกลม 8) ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา ลดลงตามธรรมชาติปีละ 0.5-1.0% ร่วมกับการลดลงเพิ่มเติมที่เกี่ยวข้องกับเลนส์ Phakic (ชัดเจนในชนิดห้องหน้า เล็กน้อยในชนิดห้องหลัง) 9) Vault มีแนวโน้มลดลงเมื่อเวลาผ่านไปเนื่องจากการโป่งพองของเลนส์ตาตามอายุ จึงจำเป็นต้องติดตาม Vault อย่างสม่ำเสมอ
อุบัติการณ์ต้อกระจก ในรุ่นก่อน EVO ICL อยู่ที่ประมาณ 2-5% ใน 5 ปี แต่ใน EVO ICL มีแนวโน้มลดลงเนื่องจากการปรับปรุง Vault 1) การศึกษาติดตามผล 5 ปีก็รายงานประสิทธิภาพและความปลอดภัยในระยะยาว 10)
เมื่อจำเป็นต้องผ่าตัดต้อกระจก หลังการใส่เลนส์ Phakic ICL แนวทาง ESCRS แนะนำสำหรับชนิดยึดติดกับม่านตา ให้ตรวจสอบความเสียหายของม่านตา ความโปร่งของช่องเปิดม่านตา ส่วนปลาย และความหนาแน่นและสัณฐานวิทยาของเซลล์เยื่อบุผนังกระจกตา 12) ICL ห้องหลังจะถูกนำออก จากนั้นทำการผ่าตัดต้อกระจก ตามปกติ โดยคำนวณกำลังเลนส์โดยใช้ข้อมูลก่อนการผ่าตัดแก้ไขสายตา
กำลังพัฒนาระบบที่วิเคราะห์ข้อมูล OCT ส่วนหน้าและ UBM ด้วย AI เพื่อทำนาย Vault ที่เหมาะสมที่สุด คาดว่าจะมีความแม่นยำเหนือกว่าโนโมแกรมแบบดั้งเดิม (WTW + ACD) Sun และคณะ (2023) รายงานการปรับปรุง Vault เฉลี่ยจาก 1249 μm เป็น 459 μm โดยการหมุน ICL 90° ในกรณี Vault สูง 13)
ด้วยการแพร่กระจายของสายตาสั้น ทั่วโลก ความต้องการเลนส์ Phakic ICL คาดว่าจะเพิ่มขึ้น รายงานระบุว่าภายในปี 2050 ประชากรโลก 4.9 พันล้านคนจะเป็นสายตาสั้น และ 940 ล้านคนเป็นสายตาสั้น ระดับสูง 14) ทำให้บทบาทของ Phakic ICL ในฐานะการผ่าตัดแก้ไขสายตาสำหรับสายตาสั้น ระดับสูงเพิ่มขึ้น การวิเคราะห์อภิมานโดย Packer (2016) ยืนยันว่าการออกแบบ ICL แบบมีรูตรงกลาง (EVO) ลดความเสี่ยงของต้อกระจก ใต้แคปซูลด้านหน้า การปิดมุม และการอุดตันรูม่านตา อย่างมีนัยสำคัญเมื่อเทียบกับการออกแบบแบบไม่มีรูตรงกลาง 15)
ICL แบบ Toric แก้ไขสายตาสั้น และสายตาเอียง ในการผ่าตัดครั้งเดียว การจัดการการหมุนของแกนหลังผ่าตัดเป็นความท้าทายทางคลินิก แต่มีรายงานผลลัพธ์ระยะยาวที่คงที่ 10)
เป็นเลนส์แก้วตาเทียม ชนิด phakic IOL ที่เป็นนวัตกรรมใหม่ ซึ่งได้รับการรับรองเครื่องหมาย CE ในเดือนกรกฎาคม 2020 มีระบบเลนส์แบบ asferic ขยายระยะโฟกัส (EDOF ) ที่ให้การแก้ไขสายตาระยะใกล้และระยะกลาง ช่วงอายุเป้าหมายคือ 21-60 ปี และอยู่ในขั้นตอนรอการอนุมัติจาก FDA ในสหรัฐอเมริกา 1)
วิธีการที่เรียกว่า “bioptics” ซึ่งเป็นการแก้ไขค่าสายตาที่เหลืออยู่หลังการใส่ ICL ด้วยการผ่าตัดแก้ไขสายตาที่กระจกตา (LASIK /PRK) ได้ดำเนินการในบางสถานที่ กำลังมีการศึกษาความเป็นไปได้ในการขยายขอบเขตการรักษาสายตาสั้น ระดับสูง เลนส์ phakic IOL ยังถือว่าเหมาะสมเป็นขั้นตอนก่อนการผ่าตัดแก้ไขสายตาที่กระจกตา เนื่องจากช่วยรักษาสมบัติทางชีวกลศาสตร์ของกระจกตา
กำลังมีการพัฒนาเลนส์ phakic IOL รุ่นต่อไปที่มีการออกแบบเลนส์แบบขยายระยะโฟกัส (EDOF ) และแบบหลายจุดโฟกัส
กำลังมีการวิจัยเกี่ยวกับระบบที่ใช้ AI วิเคราะห์ข้อมูล OCT และ UBM ของส่วนหน้าตาเพื่อทำนาย vault ที่เหมาะสมที่สุด คาดว่าจะมีความแม่นยำในการทำนายเหนือกว่า nomogram แบบ WTW+ACD แบบดั้งเดิม เชื่อว่าการป้อนข้อมูลการวิเคราะห์ส่วนหน้าก่อนการผ่าตัดเข้าไปในโมเดลการเรียนรู้ของเครื่องจะช่วยให้สามารถเลือกขนาดเลนส์เฉพาะบุคคลได้
Packer M. The EVO implantable collamer lens for moderate myopia: results from the US FDA clinical trial. Clin Ophthalmol. 2022;16:3981-3991.
Moshirfar M, Moin KA, Pandya S, et al. Severe intraocular pressure rise after implantable collamer lens implantation. J Cataract Refract Surg. 2024;50:985-989.
Li L, Zhou Q. Late-onset toxic anterior segment syndrome after implantable collamer lens implantation: two case reports. BMC Ophthalmol. 2023;23:61.
Zheng K, Zheng X, Gan D, Zhou X. Successful antibiotic management of Staphylococcus epidermidis endophthalmitis after implantable collamer lens implantation. BMC Ophthalmol. 2023;23:410.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives). 2023.
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128:135-138.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2024.
Igarashi A, Shimizu K, Kamiya K. Eight-year follow-up of posterior chamber phakic intraocular lens implantation for moderate to high myopia. Am J Ophthalmol. 2014;157:532-539.e1.
Kohnen T, Kook D, Morral M, Güell JL. Phakic intraocular lenses: part 2 — results and complications. J Cataract Refract Surg. 2010;36:2168-2194.
Alfonso JF, Baamonde B, Fernández-Vega L, et al. Posterior chamber collagen copolymer phakic intraocular lenses to correct myopia: five-year follow-up. J Cataract Refract Surg. 2011;37:873-880.
Igarashi A, Kumegawa K, Kamiya K. Comparison of vault measurements using a swept-source OCT -based optical biometer and anterior segment OCT . Front Med (Lausanne). 2022;9:865719.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS Clinical Guidelines for Cataract Surgery. Brussels: ESCRS ; 2024.
Sun Y, Li X, Sun H, et al. The long-term observation of the rotation of implantable collamer lens as the management of high postoperative vault. Front Med (Lausanne). 2023;10:1104047.
Holden BA, Fricke TR, Wilson DA, et al. Global prevalence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-1042.
Packer M. Meta-analysis and review: effectiveness, safety, and central port design of the intraocular collamer lens. Clin Ophthalmol. 2016;10:1059-1077.