化学性

新生儿结膜炎(新生儿眼炎)
一目了然的要点
Section titled “一目了然的要点”1. 什么是新生儿结膜炎
Section titled “1. 什么是新生儿结膜炎”新生儿结膜炎(ophthalmia neonatorum)是指出生后28~30天内发生的结膜炎症。 历史上,1880年Crede引入1%硝酸银滴眼液,对预防淋菌性结膜炎做出了重大贡献。 目前,使用抗菌滴眼液进行预防已成为主流。
全球发生率为2.04%(95%CI 0.70~5.79%),患病率为7.79%(95%CI 2.93~19.10%)。1) 地区差异较大,低收入国家为6.90%,高收入国家为1.36%。1) 估计全球每年约发生10,000例。1)
分娩方式和胎龄也会影响发病率。
- 经阴道分娩:发病率4.74%
- 剖宫产:发病率1.88%
- 早产儿:发病率3.08%
- 足月儿:发生率1.16%1)
病因可分为化学性、细菌性和病毒性。 细菌性中,衣原体最常见,淋球菌导致最严重的后果。
全球发生率约为2.04%,估计每年发生约10,000例。1)存在地区差异,发达国家为1.36%,而低收入国家高达6.90%。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”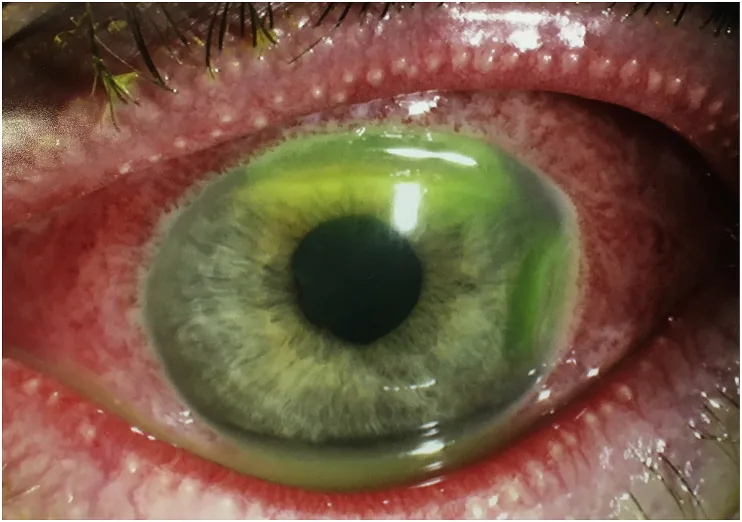
新生儿无法表达症状。 需要家长或医护人员客观观察。
- 眼部分泌物(眼屎):根据病因不同,可为浆液性至脓性
- 眼睑肿胀:严重时眼球难以确认
- 结膜充血:程度因病因不同而异
- 流泪:伴随分泌物增多出现
- 结膜水肿:重症病例明显
新生儿泪液分泌减少、分泌型IgA缺乏、溶菌酶活性降低,对感染易感。
发病时间是推断病因的最重要线索。 各病因的特征性表现如下所示。
淋菌性
衣原体性
病毒性(HSV)
发病时间:出生后1~2周
表现:微小树枝状、地图状角膜溃疡(新生儿缺乏特征性表现)
注意:新生儿单纯疱疹病毒感染可发展为全身感染
莫拉菌属在出生后7~10天发病,称为假淋球菌性结膜炎。
发病时间是推断病因的最重要线索。化学性结膜炎通常在24小时内发病,淋球菌性在出生后1~3天,衣原体性在出生后3~10天,单纯疱疹病毒在出生后1~2周。但确诊需要微生物学检查。
3. 原因与风险因素
Section titled “3. 原因与风险因素”产道感染是最常见的感染途径。 母体的性传播疾病是主要的风险因素。
- 淋球菌:母婴传播率为30~50%2)
- 衣原体:未经治疗的母亲所生婴儿的发病率为30~40%
- 大肠杆菌:母体定植率19.9%,垂直传播率21.4%8)
其他风险因素如下:
- 母体性传播感染(淋病、衣原体感染)
- 胎膜早破
- 早产
- 经阴道分娩
- 出生后滴眼预防措施不当
从Crede法(1%硝酸银滴眼)开始的滴眼预防是有效的,一项包含30项试验、79,198名新生儿的Cochrane综述显示,使用预防药物可降低全因结膜炎的发生率(中等确定性)。2)
WHO推荐的5种预防药物如下:2)
- 四环素1%
- 红霉素0.5%
- 聚维酮碘2.5%
- 硝酸银1%
- 氯霉素1%
剖宫产的发生率也有1.88%的报告,不能完全预防。1)因为除产道感染外,其他途径(如上行性感染)也可能成为原因,所以剖宫产后也需要注意。
4. 诊断和检查方法
Section titled “4. 诊断和检查方法”根据发病时间进行鉴别最为重要,应参考“临床表现”部分推断病因。 确诊必须进行微生物学检查。
涂片镜检与染色
Section titled “涂片镜检与染色”发病时间与染色结果的组合是诊断的关键。
| 染色方法 | 对象 | 观察所见 |
|---|---|---|
| 革兰染色 | 淋球菌 | 被中性粒细胞吞噬的革兰阴性双球菌 |
| 吉姆萨染色 | 衣原体 | 包涵体(Prowazek小体) |
| 荧光素染色 | 角膜病变 | 钴蓝光下确认上皮缺损 |
培养·基因检测
Section titled “培养·基因检测”- 培养(淋球菌):巧克力琼脂培养基,5~10% CO2环境下孵育
- PCR法:灵敏度和特异性高,对衣原体和淋球菌均有用
- 实时PCR、SDA、TMA:用作基因扩增方法
- 免疫层析法:可快速诊断
排除具有类似症状的疾病非常重要。
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗根据病因选择。 以日本治疗为中心,同时补充海外标准方案。
日本的标准治疗
Section titled “日本的标准治疗”以下是日本使用的治疗方案。
- 细菌性(一般):贝斯特龙滴眼液0.5%,每日5次
- 淋菌性:贝斯特龙0.5%每日8次 + 罗氏芬静脉滴注1g每日1次
- 衣原体性:泰利必妥眼膏0.3% 每日5次,共8周;重症病例:希舒美10mg/kg,共3天
- 疱疹性:阿昔洛韦眼膏每日5次
海外标准治疗
Section titled “海外标准治疗”| 病因 | 推荐治疗 |
|---|---|
| 化学性 | 人工泪液 QID(等待自然消退) |
| 淋菌性 | 头孢曲松 25~50mg/kg 单次给药 |
| 衣原体性 | 阿奇霉素20mg/kg 3天4) |
| 单纯疱疹病毒 | 阿昔洛韦静脉注射45mg/kg/日 14~21天 |
口服红霉素可作为衣原体结膜炎的全身治疗,但需注意其与婴儿肥厚性幽门狭窄(IHPS)的关联。
新生儿使用头孢曲松存在高胆红素血症的风险。3)因此,对于合并眼眶蜂窝织炎的严重病例,推荐使用头孢噻肟。给药时,务必在确认新生儿黄疸状态后选择药物。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”新生儿的免疫学脆弱性
Section titled “新生儿的免疫学脆弱性”新生儿的眼睛比成人更容易受到感染。 主要原因如下:
- 泪液分泌减少
- 分泌型IgA缺乏
- 溶菌酶活性降低
- 结膜下腺样组织发育不全(导致假膜形成的原因之一)
假膜是由纤维蛋白、中性粒细胞和炎性渗出物附着在结膜上形成的。 在衣原体性结膜炎中,由于腺样组织未发育,不形成滤泡(假膜性结膜炎)。
淋球菌的感染机制
Section titled “淋球菌的感染机制”淋球菌是唯一能感染健康角膜上皮的细菌。 其致病性由以下机制介导。
- 菌毛(pili):介导与上皮细胞的黏附
- 外膜蛋白(OMP):参与细胞侵入
- LOS(脂寡糖/内毒素):引起强烈炎症反应
肯尼亚报告显示,多达16%的患病儿童出现角膜病变,2)早期治疗至关重要。
衣原体的感染机制
Section titled “衣原体的感染机制”衣原体(Chlamydia trachomatis)是专性细胞内寄生体。在细胞外以感染型的基本小体(EB)存在,在细胞内转化为复制型的网状小体(RB)。在感染的上皮细胞内形成包涵体(Prowazek小体)。成人型包涵体结膜炎在下穹隆结膜出现大量大型实性滤泡,而新生儿包涵体结膜炎在出生后7天左右发病,由于淋巴组织未发育,特征是不出现滤泡。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”新兴及罕见病原体引起的新生儿结膜炎
Section titled “新兴及罕见病原体引起的新生儿结膜炎”除了传统的主要病原体,新的病原体报告也在不断积累。
Mechel 等人(2021)报道了首例由 SARS-CoV-2 引起的新生儿结膜炎病例,患者为一名 4 日龄女婴。7)表现为结膜下出血和黏液脓性分泌物,8 天内自行消退。
Albuquerque 等人(2024)报告称,脑膜炎奈瑟菌占新生儿结膜炎的1%至2%,其中10%至29%有进展为侵袭性疾病的风险。5)静脉注射头孢噻肟200mg/kg/天,连续7天,可完全治愈。
Merzouk等人(2025)报告,肠道革兰阴性杆菌(如大肠杆菌)在NICU相关感染中呈增加趋势。母体大肠杆菌定植率为19.9%,垂直传播率为21.4%。8)
Das(2023)报告,韩国一项研究中,新生儿结膜炎的1.2%由鲍曼不动杆菌引起,52.4%由金黄色葡萄球菌引起。6)多重耐药鲍曼不动杆菌引起的NICU相关院内感染已成为问题。
预防用药的优化
Section titled “预防用药的优化”Cochrane综述(Malik and Gilbert 2022)得出结论,目前尚未确定预防用药种类的优劣,最佳预防用药的选择是未来的研究课题。2)
治疗延迟与并发症
Section titled “治疗延迟与并发症”Law等人(2024)报告了两例因治疗延迟而发展为眼眶蜂窝织炎的新生儿结膜炎病例。3)早期诊断和治疗干预的重要性再次得到证实。
8. 参考文献
Section titled “8. 参考文献”-
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
-
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
-
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
-
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
-
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
-
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
-
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
-
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.
