Chemisch
Auftretenszeitpunkt: Innerhalb von 24 Stunden nach der Geburt
Befund: Nur leichte Rötung und Tränenfluss
Verlauf: spontane Rückbildung innerhalb von 2–4 Tagen

Die Neugeborenenkonjunktivitis (Ophthalmia neonatorum) ist eine Entzündung der Bindehaut, die innerhalb der ersten 28–30 Lebenstage auftritt. Historisch führte Crede 1880 die 1%ige Silbernitrat-Augentropfen ein, was wesentlich zur Prävention der gonokokkenbedingten Konjunktivitis beitrug. Heute ist die Prophylaxe mit antibiotischen Augentropfen der Standard.
Die weltweite Inzidenz beträgt 2,04 % (95 %-KI 0,70–5,79 %), die Prävalenz 7,79 % (95 %-KI 2,93–19,10 %). 1) Es gibt große regionale Unterschiede: In Ländern mit niedrigem Einkommen liegt sie bei 6,90 %, in Ländern mit hohem Einkommen bei 1,36 %. 1) Weltweit wird geschätzt, dass jährlich etwa 10.000 Fälle auftreten. 1)
Die Art der Entbindung und das Gestationsalter beeinflussen ebenfalls die Inzidenz.
Die Ätiologie wird in chemische, bakterielle und virale Ursachen unterteilt. Unter den bakteriellen Erregern ist Chlamydien am häufigsten, während Gonokokken die schwerwiegendsten Folgen haben.
Die weltweite Inzidenz liegt bei etwa 2,04 %, mit schätzungsweise etwa 10.000 Fällen pro Jahr.1) Es gibt regionale Unterschiede: In Industrieländern beträgt sie 1,36 %, während sie in einkommensschwachen Ländern 6,90 % erreicht.
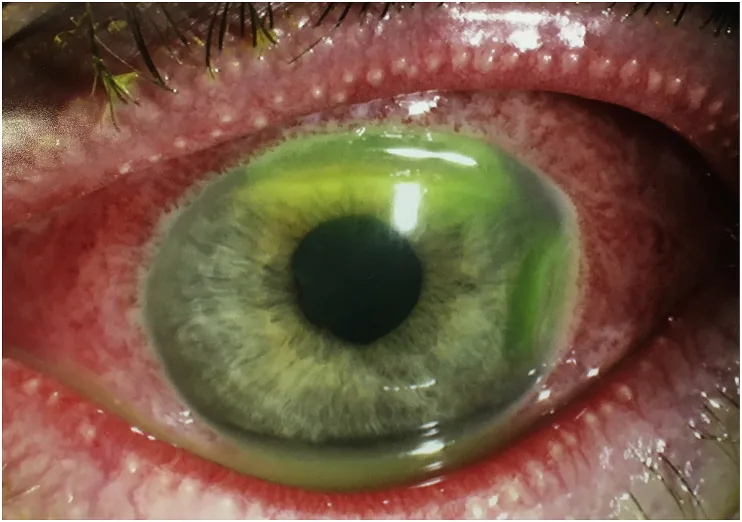
Neugeborene können keine Symptome äußern. Eltern oder medizinisches Personal müssen objektiv beobachten.
Bei Neugeborenen liegen eine verminderte Tränensekretion, ein Mangel an sekretorischem IgA und eine verminderte Lysozymaktivität vor, was sie anfällig für Infektionen macht.
Der Zeitpunkt des Auftretens ist der wichtigste Hinweis zur Ursachenermittlung. Die charakteristischen Befunde der einzelnen Ursachen sind im Folgenden aufgeführt.
Chemisch
Auftretenszeitpunkt: Innerhalb von 24 Stunden nach der Geburt
Befund: Nur leichte Rötung und Tränenfluss
Verlauf: spontane Rückbildung innerhalb von 2–4 Tagen
Gonokokken-
Auftretenszeitpunkt: 1.–3. Lebenstag
Befund: massiver eitriger Augenausfluss (Blennorrhoe), starke Lidschwellung
Besonderheit: Einzige Bakterien, die an gesundem Hornhautepithel haften und eindringen können. Hornhautgeschwür → Perforation → Risiko einer Endophthalmitis
Chlamydien-
Auftretenszeitpunkt: 3–10 Tage nach der Geburt
Befunde: Pseudomembranöse Konjunktivitis (keine Follikelbildung), samtartige Hyperämie der Lidbindehaut, blutiger Augenausfluss
Komplikationen: Nasopharyngitis und Pneumonie treten bei 10–20 % auf
Viral (HSV)
Auftrittszeitpunkt: 1–2 Wochen nach der Geburt
Befunde: Mikroskopisch dendritische oder landkartenartige Hornhautulzera (bei Neugeborenen fehlen charakteristische Befunde oft)
Achtung: Eine neonatale Herpes-simplex-Virus-Infektion kann sich zu einer systemischen Infektion entwickeln.
Moraxella-Arten treten ab dem 7. bis 10. Lebenstag auf und werden als Pseudogonokokken-Konjunktivitis bezeichnet.
Der Erkrankungszeitpunkt ist der wichtigste Hinweis zur Ursachenabschätzung. Chemische Ursachen treten innerhalb von 24 Stunden auf, gonokokkenbedingte am 1. bis 3. Lebenstag, chlamydienbedingte am 3. bis 10. Lebenstag und Herpes-simplex-Virus am 1. bis 2. Lebenswoche. Zur endgültigen Diagnose ist jedoch eine mikrobiologische Untersuchung erforderlich.
Der häufigste Infektionsweg ist die Infektion während der Geburt. Sexuell übertragbare Infektionen der Mutter sind die Hauptrisikofaktoren.
Weitere Risikofaktoren sind:
Die mit der Credé-Prophylaxe (1% Silbernitrat-Augentropfen) beginnende Augenprophylaxe ist wirksam. Ein Cochrane-Review mit 30 Studien und 79.198 Neugeborenen zeigte, dass die Anwendung von Prophylaktika die Inzidenz von Konjunktivitis aller Ursachen senkt (moderate Sicherheit). 2)
Die von der WHO empfohlenen fünf Prophylaktika sind: 2)
Auch bei Kaiserschnitt wird eine Inzidenz von 1,88 % berichtet, sodass dies nicht vollständig verhindert werden kann. 1) Da andere Übertragungswege als der Geburtskanal (z. B. aufsteigende Infektion) ursächlich sein können, ist auch nach einem Kaiserschnitt Vorsicht geboten.
Die Unterscheidung nach dem Zeitpunkt des Auftretens ist am wichtigsten; die Ursache sollte unter Bezugnahme auf den Abschnitt „Klinische Befunde“ abgeschätzt werden. Für die definitive Diagnose ist eine mikrobiologische Untersuchung unerlässlich.
Die Kombination aus Zeitpunkt des Auftretens und Färbebefund ist der Schlüssel zur Diagnose.
| Färbemethode | Ziel | Zu beobachtender Befund |
|---|---|---|
| Gram-Färbung | Gonokokken | Gram-negative Diplokokken, phagozytiert von Neutrophilen |
| Giemsa-Färbung | Chlamydien | Einschlusskörperchen (Prowazek-Körperchen) |
| Fluorescein-Färbung | Hornhautläsion | Epitheldefekt unter Kobaltblaulicht sichtbar |
Es ist wichtig, Erkrankungen mit ähnlichen Symptomen auszuschließen.
Die Behandlung richtet sich nach der Ursache. Schwerpunktmäßig wird die Therapie in Japan dargestellt, ergänzt durch internationale Standardprotokolle.
Im Folgenden wird das Behandlungsprotokoll in Japan beschrieben.
| Ursache | Empfohlene Behandlung |
|---|---|
| Chemisch | Künstliche Tränen QID (Abwarten der spontanen Rückbildung) |
| Gonokokkenbedingt | Ceftriaxon 25–50 mg/kg als Einzeldosis |
| Chlamydien- | Azithromycin 20 mg/kg für 3 Tage4) |
| Herpes-simplex-Virus | Aciclovir i.v. 45 mg/kg/Tag für 14–21 Tage |
Orale Erythromycin-Therapie ist wirksam zur systemischen Behandlung der Chlamydien-Konjunktivitis, jedoch ist Vorsicht geboten aufgrund des Zusammenhangs mit infantiler hypertropher Pylorusstenose (IHPS).
Bei Neugeborenen besteht durch die Anwendung von Ceftriaxon ein Risiko für Hyperbilirubinämie. 3) Daher wird bei schweren Fällen mit orbitaler Zellulitis die Anwendung von Cefotaxim empfohlen. Bei der Verabreichung ist es wichtig, den Zustand der Gelbsucht des Neugeborenen zu überprüfen und dann die Auswahl zu treffen.
Das Auge des Neugeborenen ist im Vergleich zum Erwachsenen anfälliger für Infektionen. Die Hauptfaktoren sind wie folgt:
Die Pseudomembran besteht aus Fibrin, Neutrophilen und entzündlichem Exsudat, die an der Bindehaut haften. Bei der Chlamydien-Konjunktivitis bilden sich aufgrund des unterentwickelten adenoiden Gewebes keine Follikel (pseudomembranöse Konjunktivitis).
Gonokokken sind die einzigen Bakterien, die auch ein gesundes Hornhautepithel infizieren können. Ihre Pathogenität beruht auf folgenden Mechanismen:
In Kenia wird berichtet, dass bis zu 16% der betroffenen Kinder Hornhautläsionen entwickeln, 2) eine frühzeitige Behandlung ist unerlässlich.
Chlamydien (Chlamydia trachomatis) sind obligat intrazelluläre Parasiten. Außerhalb der Zellen liegen sie als infektiöse Elementarkörperchen (EB) vor und werden innerhalb der Zellen in replikative Retikularkörperchen (RB) umgewandelt. In infizierten Epithelzellen bilden sie Einschlusskörperchen (Prowazek-Körperchen). Bei der adulten Einschlusskörperchen-Konjunktivitis finden sich zahlreiche große, solide Follikel im unteren Fornix conjunctivae, während die neonatale Einschlusskörperchen-Konjunktivitis etwa 7 Tage nach der Geburt auftritt und aufgrund des unreifen lymphatischen Gewebes keine Follikel aufweist.
Zusätzlich zu den traditionellen Haupterregern häufen sich Berichte über neue Erreger.
Mechel et al. (2021) beschrieben den ersten Bericht einer Neugeborenenkonjunktivitis durch SARS-CoV-2 bei einem 4 Tage alten Mädchen. 7) Es zeigte sich eine subkonjunktivale Blutung und eitriger Augenausfluss, die sich innerhalb von 8 Tagen spontan zurückbildeten.
Albuquerque et al. (2024) berichteten, dass Neisseria meningitidis 1–2 % der Neugeborenenkonjunktivitiden ausmacht und ein Risiko von 10–29 % für die Entwicklung einer invasiven Erkrankung besteht. 5) Eine 7-tägige Behandlung mit IV Cefotaxim 200 mg/kg/Tag führte zur vollständigen Heilung.
Merzouk et al. (2025) berichteten, dass gramnegative Darmstäbchen (z. B. E. coli) in NICU-assoziierten Infektionen zunehmen. Die maternale E. coli-Kolonisationsrate betrug 19,9 %, die vertikale Übertragungsrate 21,4 %. 8)
Das (2023) berichtete in einer koreanischen Studie, dass Acinetobacter baumannii 1,2 % der neonatalen Konjunktivitis ausmachte, während 52,4 % auf S. aureus entfielen. 6) Multiresistente A. baumannii-Infektionen in NICU sind ein Problem.
Der Cochrane-Review (Malik and Gilbert 2022) kam zu dem Schluss, dass derzeit keine Überlegenheit eines bestimmten Prophylaktikums nachgewiesen ist; die Wahl des optimalen Prophylaktikums bleibt Gegenstand zukünftiger Forschung. 2)
Law et al. (2024) berichteten über zwei Fälle von neonataler Konjunktivitis, die sich aufgrund von Behandlungsverzögerung zu einer orbitalen Zellulitis entwickelten. 3) Die Bedeutung einer frühzeitigen Diagnose und Therapie wurde erneut hervorgehoben.
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.