Chimico
Momento di insorgenza: entro 24 ore dalla nascita
Reperti: solo lieve arrossamento e lacrimazione
Decorso: si risolve spontaneamente in 2-4 giorni

La congiuntivite neonatale (ophthalmia neonatorum) è un’infiammazione della congiuntiva che si verifica entro 28-30 giorni dalla nascita. Storicamente, nel 1880 Crede introdusse l’instillazione di nitrato d’argento all’1%, contribuendo notevolmente alla prevenzione della congiuntivite gonococcica. Attualmente, la profilassi con colliri antibiotici è la pratica prevalente.
L’incidenza globale è del 2,04% (IC 95% 0,70-5,79%), mentre la prevalenza è del 7,79% (IC 95% 2,93-19,10%). 1) Esistono notevoli differenze regionali: nei paesi a basso reddito è del 6,90%, mentre in quelli ad alto reddito è dell’1,36%. 1) Si stima che ogni anno si verifichino circa 10.000 casi in tutto il mondo. 1)
La modalità del parto e l’età gestazionale influenzano anche l’incidenza.
Le cause si dividono in chimiche, batteriche e virali. Tra quelle batteriche, la clamidia è la più frequente, mentre il gonococco porta all’esito più grave.
L’incidenza globale è di circa il 2,04%, con una stima di circa 10.000 casi all’anno.1) Esistono differenze regionali: nei paesi sviluppati è dell’1,36%, mentre nei paesi a basso reddito raggiunge il 6,90%.
I neonati non possono esprimere i sintomi. Devono essere osservati oggettivamente dai genitori o dal personale medico.
Nei neonati si verifica una ridotta secrezione lacrimale, una carenza di IgA secretorie e una ridotta attività del lisozima, rendendoli vulnerabili alle infezioni.
Il momento di insorgenza è il dato più importante per ipotizzare la causa. Di seguito sono riportati i reperti caratteristici di ciascuna causa.
Chimico
Momento di insorgenza: entro 24 ore dalla nascita
Reperti: solo lieve arrossamento e lacrimazione
Decorso: si risolve spontaneamente in 2-4 giorni
Gonococcica
Età di insorgenza: 1-3 giorni dopo la nascita
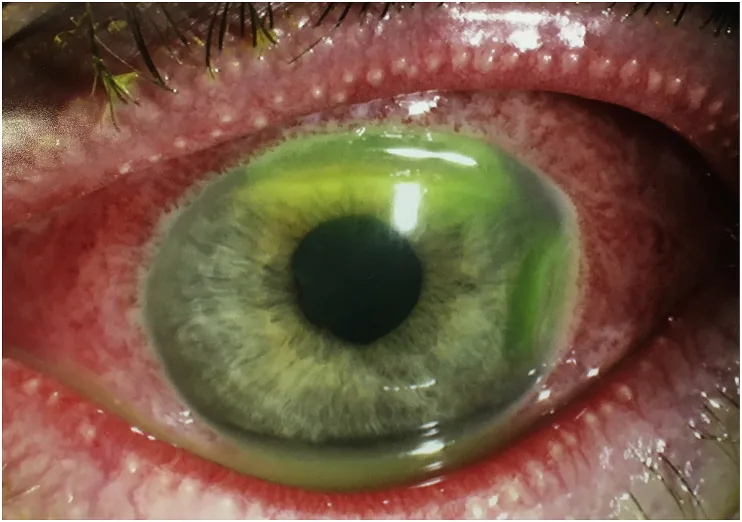
Reperti: abbondante secrezione oculare purulenta (oftalmia neonatorum), grave gonfiore palpebrale
Caratteristica: unico batterio in grado di aderire e invadere l’epitelio corneale sano. Ulcera corneale → perforazione → rischio di endoftalmite
Clamidiale
Età di insorgenza: 3-10 giorni dopo la nascita
Reperti: congiuntivite pseudomembranosa (senza formazione follicolare), iperemia vellutata della congiuntiva tarsale, secrezione oculare ematica
Complicanze: nel 10-20% dei casi si associano rinofaringite e polmonite
Virale (HSV)
Età di insorgenza: 1-2 settimane dopo la nascita
Reperti: ulcera corneale dendritica microgeografica (nei neonati i reperti caratteristici sono scarsi)
Attenzione: l’infezione neonatale da virus herpes simplex può progredire a infezione sistemica
Il genere Moraxella si manifesta dopo 7-10 giorni di vita ed è chiamato congiuntivite pseudogonococcica.
Il momento dell’insorgenza è l’indizio più importante per stimare la causa. Il periodo tipico di insorgenza è entro 24 ore per la forma chimica, 1-3 giorni dopo la nascita per quella gonococcica, 3-10 giorni per quella da clamidia e 1-2 settimane per il virus herpes simplex. Tuttavia, per una diagnosi definitiva sono necessari esami microbiologici.
L’infezione da canale del parto è la via di trasmissione più comune. Le infezioni sessualmente trasmissibili materne sono i principali fattori di rischio.
Altri fattori di rischio includono:
La profilassi oculare iniziata con il metodo di Credé (nitrato d’argento all’1%) è efficace; una revisione Cochrane di 30 studi su 79.198 neonati ha mostrato che l’uso di farmaci profilattici riduce l’incidenza della congiuntivite da tutte le cause (certezza moderata). 2)
I cinque farmaci profilattici raccomandati dall’OMS sono i seguenti: 2)
Anche con il taglio cesareo, l’incidenza riportata è dell’1,88%, quindi non è completamente prevenibile. 1)Poiché possono esserci cause diverse dall’infezione da canale del parto (come l’infezione ascendente), è necessaria cautela anche dopo il taglio cesareo.
La diagnosi differenziale basata sul momento di insorgenza è fondamentale; fare riferimento alla sezione “Reperti clinici” per stimare la causa. Per la diagnosi definitiva sono indispensabili gli esami microbiologici.
La combinazione del momento di insorgenza e dei reperti della colorazione è la chiave per la diagnosi.
| Metodo di colorazione | Target | Reperti osservati |
|---|---|---|
| Colorazione di Gram | Neisseria gonorrhoeae | Diplococchi Gram-negativi fagocitati dai neutrofili |
| Colorazione di Giemsa | Chlamydia | Corpi inclusi (corpi di Prowazek) |
| Colorazione con fluoresceina | Lesioni corneali | Luce blu cobalto per verificare difetti epiteliali |
È importante escludere malattie con sintomi simili.
Il trattamento viene scelto in base alla causa. Vengono integrati anche i protocolli standard internazionali, con particolare attenzione alla terapia in Giappone.
Di seguito è riportato il protocollo terapeutico in Giappone.
| Causa | Trattamento raccomandato |
|---|---|
| Chimico | Lacrime artificiali QID (in attesa della risoluzione spontanea) |
| Gonococcico | Ceftriaxone 25-50 mg/kg dose singola |
| Clamidia | Azitromicina 20 mg/kg per 3 giorni4) |
| Virus herpes simplex | Aciclovir EV 45 mg/kg/die per 14-21 giorni |
L’eritromicina orale è efficace come trattamento sistemico per la congiuntivite da clamidia, ma è necessario prestare attenzione all’associazione con la stenosi ipertrofica del piloro infantile (IHPS).
Nei neonati, l’uso di ceftriaxone comporta un rischio di iperbilirubinemia. 3) Pertanto, nei casi gravi complicati da cellulite orbitaria, si raccomanda l’uso di cefotaxime. È importante valutare lo stato di ittero del neonato prima di scegliere il trattamento.
L’occhio del neonato è più vulnerabile alle infezioni rispetto a quello dell’adulto. I principali fattori sono i seguenti:
La pseudomembrana è costituita da fibrina, neutrofili ed essudato infiammatorio che aderiscono alla congiuntiva. Nella congiuntivite da clamidia, a causa dello sviluppo incompleto del tessuto linfoide, non si formano follicoli (congiuntivite pseudomembranosa).
Neisseria gonorrhoeae è l’unico batterio in grado di infettare anche un occhio con epitelio corneale sano. La sua patogenicità è dovuta ai seguenti meccanismi.
In Kenya, è stato riportato che fino al 16% dei bambini affetti sviluppa lesioni corneali, 2) rendendo il trattamento precoce essenziale.
La clamidia (Chlamydia trachomatis) è un parassita intracellulare obbligato. All’esterno della cellula esiste come corpo elementare (EB) infettivo, mentre all’interno della cellula si trasforma in corpo reticolare (RB) replicativo. Forma inclusioni (corpi di Prowazek) nelle cellule epiteliali infette. Nella congiuntivite da inclusione dell’adulto si osservano numerosi follicoli grandi e solidi nel fornice congiuntivale inferiore, mentre la congiuntivite da inclusione neonatale insorge circa 7 giorni dopo la nascita e, a causa dello sviluppo incompleto del tessuto linfoide, è caratterizzata dall’assenza di follicoli.
Oltre ai principali patogeni tradizionali, si stanno accumulando segnalazioni di nuovi agenti patogeni.
Mechel et al. (2021) hanno riportato il primo caso di congiuntivite neonatale da SARS-CoV-2 in una bambina di 4 giorni. 7) Presentava emorragia sottocongiuntivale e secrezione mucopurulenta, che si sono risolte spontaneamente in 8 giorni.
Albuquerque et al. (2024) hanno riportato che Neisseria meningitidis rappresenta l’1-2% delle congiuntiviti neonatali, con un rischio di progressione a malattia invasiva nel 10-29% dei casi. 5)La somministrazione endovenosa di cefotaxime 200 mg/kg/die per 7 giorni ha portato alla guarigione completa.
Merzouk et al. (2025) hanno riportato che i bacilli Gram-negativi intestinali (E. coli, ecc.) sono in aumento nelle infezioni correlate alle NICU. Il tasso di colonizzazione materna da E. coli era del 19,9% e il tasso di trasmissione verticale del 21,4%. 8)
Das (2023) ha riportato che in uno studio coreano l’1,2% delle congiuntiviti neonatali era causato da Acinetobacter baumannii e il 52,4% da S. aureus. 6) Le infezioni nosocomiali in NICU da A. baumannii multiresistente rappresentano un problema.
La revisione Cochrane (Malik e Gilbert 2022) ha concluso che al momento non è stata stabilita la superiorità di un tipo di profilassi rispetto a un altro, e la scelta del farmaco ottimale rimane un argomento di ricerca futura. 2)
Law et al. (2024) hanno riportato due casi di congiuntivite neonatale che sono progrediti a cellulite orbitaria a causa del ritardo del trattamento. 3) È stata nuovamente dimostrata l’importanza di una diagnosi e di un intervento terapeutico precoci.
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.