كيميائي
وقت الظهور: خلال 24 ساعة بعد الولادة
العلامات: احمرار خفيف ودموع فقط
المسار: يختفي تلقائيًا خلال 2-4 أيام

التهاب الملتحمة الوليدي (ophthalmia neonatorum) هو التهاب في الملتحمة يحدث خلال 28-30 يومًا بعد الولادة. تاريخيًا، في عام 1880، قدم كريدي تقطير نترات الفضة بنسبة 1%، مما ساهم بشكل كبير في الوقاية من التهاب الملتحمة بالمكورات البنية. حاليًا، أصبحت الوقاية باستخدام قطرات العين المضادة للبكتيريا هي السائدة.
يبلغ معدل الإصابة العالمي 2.04% (فاصل الثقة 95%: 0.70-5.79%)، وانتشار المرض 7.79% (فاصل الثقة 95%: 2.93-19.10%). 1) هناك تباين إقليمي كبير، حيث يُبلغ عن 6.90% في البلدان منخفضة الدخل و1.36% في البلدان مرتفعة الدخل. 1) يُقدر حدوث حوالي 10,000 حالة سنويًا على مستوى العالم. 1)
يؤثر نمط الولادة وعمر الحمل أيضًا على معدل الإصابة.
تنقسم المسببات إلى كيميائية وبكتيرية وفيروسية. من بين المسببات البكتيرية، الكلاميديا هي الأكثر شيوعًا، بينما المكورات البنية تؤدي إلى أسوأ النتائج.
يبلغ معدل الحدوث العالمي حوالي 2.04%، ويقدر حدوث حوالي 10,000 حالة سنويًا.1) هناك اختلافات إقليمية، حيث يبلغ المعدل 1.36% في البلدان المتقدمة بينما يصل إلى 6.90% في البلدان منخفضة الدخل.
لا يستطيع المولود التعبير عن الأعراض. يلاحظها الوالدان أو الطاقم الطبي بشكل موضوعي.
عند الأطفال حديثي الولادة، يكون إفراز الدموع منخفضًا، ونقص IgA الإفرازي، وانخفاض نشاط الليزوزيم، مما يجعلهم عرضة للعدوى.
يعتبر وقت ظهور الأعراض أهم دليل لتحديد السبب. فيما يلي العلامات المميزة لكل سبب.
كيميائي
وقت الظهور: خلال 24 ساعة بعد الولادة
العلامات: احمرار خفيف ودموع فقط
المسار: يختفي تلقائيًا خلال 2-4 أيام
السيلان
وقت الظهور: من 1 إلى 3 أيام بعد الولادة
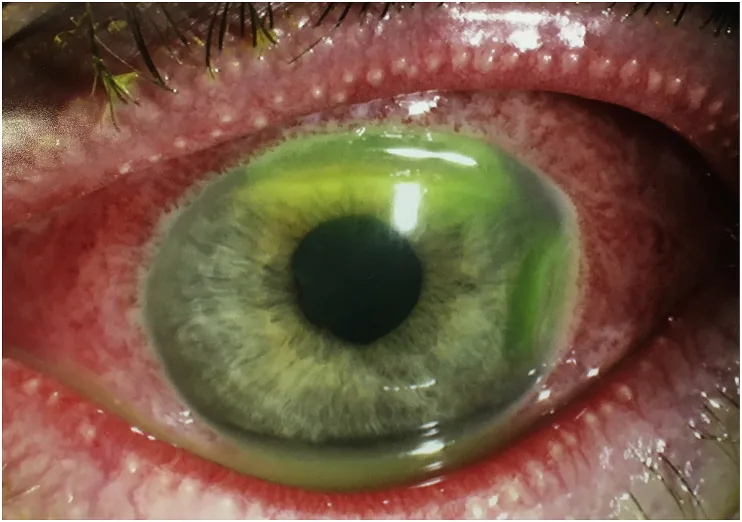
العلامات: إفرازات قيحية غزيرة (عين قيحية)، تورم شديد في الجفن
الخصائص: البكتيريا الوحيدة القادرة على الالتصاق بظهارة القرنية السليمة واختراقها. خطر تقرح القرنية → ثقب → التهاب باطن العين
الكلاميديا
وقت الظهور: من 3 إلى 10 أيام بعد الولادة
العلامات: التهاب الملتحمة الغشائي الكاذب (بدون تكوين جريبات)، احتقان مخملي في ملتحمة الجفن، إفرازات دموية
المضاعفات: التهاب البلعوم الأنفي والالتهاب الرئوي في 10-20% من الحالات
فيروسي (HSV)
وقت الظهور: 1-2 أسبوع بعد الولادة
العلامات: قرحة قرنية شجرية دقيقة أو خريطية (غير مميزة عند حديثي الولادة)
تنبيه: قد تتطور عدوى فيروس الهربس البسيط عند حديثي الولادة إلى عدوى جهازية
تظهر عدوى الموراكسيلا بعد 7-10 أيام من الولادة وتسمى التهاب الملتحمة الكاذب السيلاني
وقت ظهور الأعراض هو أهم دليل لتقدير السبب. الأعراض الكيميائية تظهر خلال 24 ساعة، والسيلان في اليوم 1-3 بعد الولادة، والكلاميديا في اليوم 3-10، وفيروس الهربس البسيط في الأسبوع 1-2. ومع ذلك، فإن التشخيص النهائي يتطلب فحصًا ميكروبيولوجيًا.
العدوى عبر قناة الولادة هي الطريق الأكثر شيوعًا للعدوى. الأمراض المنقولة جنسيًا لدى الأم هي عوامل الخطر الرئيسية.
عوامل الخطر الأخرى هي كما يلي:
الوقاية بالقطرات العينية التي بدأت بطريقة كريد (نترات الفضة 1%) فعالة، وأظهرت مراجعة كوكرين لـ30 تجربة و79,198 مولودًا أن استخدام الأدوية الوقائية يقلل من حدوث التهاب الملتحمة لجميع الأسباب (يقين معتدل). 2)
الأدوية الوقائية الخمسة التي توصي بها منظمة الصحة العالمية هي كما يلي: 2)
حتى مع الولادة القيصرية، تبلغ نسبة الإصابة 1.88%، ولا يمكن الوقاية منها تمامًا. 1)نظرًا لأن العدوى قد تحدث عبر طرق غير قناة الولادة (مثل العدوى الصاعدة)، يجب توخي الحذر حتى بعد الولادة القيصرية.
التفريق حسب وقت ظهور الأعراض هو الأهم؛ راجع قسم “العلامات السريرية” لتقدير السبب. الفحص الميكروبيولوجي ضروري للتشخيص النهائي.
الجمع بين وقت ظهور الأعراض ونتائج التلوين هو مفتاح التشخيص.
| طريقة التلوين | الهدف | النتائج المرصودة |
|---|---|---|
| صبغة غرام | المكورات البنية | مكورات ثنائية سالبة لصبغة غرام مبتلعة بواسطة العدلات |
| صبغة غيمزا | الكلاميديا | أجسام مُضمَّنة (أجسام بروازيك) |
| صبغة الفلوريسئين | آفات القرنية | تأكيد عيوب الظهارة تحت الضوء الأزرق الكوبالت |
من المهم استبعاد الأمراض التي تظهر أعراضًا مشابهة.
يتم اختيار العلاج وفقًا للسبب. نركز على العلاج في اليابان مع استكمال البروتوكولات القياسية العالمية.
فيما يلي بروتوكول العلاج في اليابان.
| السبب | العلاج الموصى به |
|---|---|
| كيميائي | قطرات دموع اصطناعية 4 مرات يوميًا (انتظار الشفاء التلقائي) |
| بكتيريا المكورات البنية | سيفترياكسون 25-50 ملغم/كغم جرعة واحدة |
| بكتيريا الكلاميديا | أزيثروميسين 20 ملغم/كغم لمدة 3 أيام4) |
| فيروس الهربس البسيط | أسيكلوفير وريدي 45 ملغم/كغم/يوم لمدة 14-21 يومًا |
الإريثروميسين الفموي فعال كعلاج جهازي لالتهاب الملتحمة الكلاميدي، ولكن يجب الانتباه إلى ارتباطه بتضيق البواب الضخامي عند الرضع (IHPS).
عند الأطفال حديثي الولادة، استخدام سيفترياكسون يحمل خطر فرط بيليروبين الدم. 3) لذلك، في الحالات الشديدة المصحوبة بالتهاب النسيج الخلوي المداري، يُوصى باستخدام سيفوتاكسيم. من المهم اختيار العلاج بعد التحقق من حالة اليرقان عند الوليد.
عين الوليد أكثر عرضة للعدوى مقارنة بالبالغين. الأسباب الرئيسية هي كما يلي:
الغشاء الكاذب هو عبارة عن ترسب الفيبرين والعدلات والإفرازات الالتهابية على الملتحمة. في التهاب الملتحمة الكلاميدي، لا تتشكل الجريبات بسبب عدم تطور النسيج الغدي (التهاب الملتحمة الغشائي الكاذب).
المكورات البنية هي البكتيريا الوحيدة القادرة على إصابة العين ذات الظهارة القرنية السليمة. تعود قدرتها الإمراضية إلى الآليات التالية.
في كينيا، يُبلغ عن حدوث آفات قرنية لدى ما يصل إلى 16% من الأطفال المصابين، 2) والعلاج المبكر ضروري.
الكلاميديا ( Chlamydia trachomatis ) هي طفيل خلوي إجباري. خارج الخلية، توجد كجسيم أولي معدي (EB)، وتتحول داخل الخلية إلى جسيم شبكي متكاثر (RB). تشكل أجسامًا متضمنة (أجسام بروازيك) داخل الخلايا الظهارية المصابة. في التهاب الملتحمة الحُوَيصلي البالغ، تظهر حويصلات صلبة كبيرة في قبو الملتحمة السفلي، بينما يظهر التهاب الملتحمة الحُوَيصلي الوليدي بعد حوالي 7 أيام من الولادة، ويتميز بعدم وجود حويصلات بسبب عدم نضج النسيج اللمفاوي.
بالإضافة إلى مسببات الأمراض الرئيسية التقليدية، تتراكم تقارير عن مسببات أمراض جديدة.
سجل ميشيل وآخرون (2021) أول حالة تقرير لالتهاب الملتحمة الوليدي الناجم عن SARS-CoV-2 لدى طفلة عمرها 4 أيام. 7)ظهرت نزيف تحت الملتحمة وإفرازات عينية مخاطية قيحية، وتراجعت تلقائيًا خلال 8 أيام.
أبلغ ألبوكيرك وآخرون (2024) أن النيسرية السحائية تشكل 1-2% من حالات التهاب الملتحمة الوليدي، مع خطر تطور 10-29% إلى مرض غازي. 5)تم الشفاء التام باستخدام سيفوتاكسيم وريدي بجرعة 200 ملغم/كغم/يوم لمدة 7 أيام.
أفاد Merzouk et al. (2025) أن البكتيريا المعوية سالبة الجرام (مثل الإشريكية القولونية) تتزايد في حالات العدوى المرتبطة بوحدات العناية المركزة لحديثي الولادة. بلغ معدل استعمار الأمهات بالإشريكية القولونية 19.9%، ومعدل الانتقال الرأسي 21.4%. 8)
Das (2023) ذكرت دراسة كورية أن 1.2% من حالات التهاب الملتحمة الوليدي كانت بسبب Acinetobacter baumannii، و52.4% بسبب S. aureus. 6) أصبحت العدوى المرتبطة بوحدات العناية المركزة لحديثي الولادة (NICU) بسبب A. baumannii متعدد المقاومة مشكلة.
خلصت مراجعة كوكرين (Malik and Gilbert 2022) إلى أن التفوق بين أنواع الأدوية الوقائية لم يُثبت بعد في الوقت الحالي، وأن اختيار الدواء الوقائي الأمثل هو موضوع بحث مستقبلي. 2)
أبلغ Law et al. (2024) عن حالتين من التهاب الملتحمة الوليدي تطور إلى التهاب النسيج الخلوي المداري بسبب تأخر العلاج.3) وقد تم التأكيد مجددًا على أهمية التدخل المبكر في التشخيص والعلاج.
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.