Hóa chất
Thời điểm khởi phát: Trong vòng 24 giờ sau sinh
Dấu hiệu: Chỉ sung huyết nhẹ và chảy nước mắt
Diễn tiến: Tự hết trong 2-4 ngày

Viêm kết mạc trẻ sơ sinh (ophthalmia neonatorum) là tình trạng viêm kết mạc xảy ra trong vòng 28-30 ngày sau sinh. Về mặt lịch sử, vào năm 1880, Crede đã giới thiệu phương pháp nhỏ mắt bằng bạc nitrat 1%, góp phần lớn trong việc phòng ngừa viêm kết mạc do lậu cầu. Hiện nay, dự phòng bằng thuốc nhỏ mắt kháng sinh là chủ yếu.
Tỷ lệ mắc mới toàn cầu là 2,04% (KTC 95% 0,70–5,79%) và tỷ lệ hiện mắc là 7,79% (KTC 95% 2,93–19,10%). 1) Có sự khác biệt lớn theo khu vực, với 6,90% được báo cáo ở các nước thu nhập thấp và 1,36% ở các nước thu nhập cao. 1) Ước tính khoảng 10.000 ca xảy ra hàng năm trên toàn thế giới. 1)
Phương thức sinh và tuổi thai cũng ảnh hưởng đến tỷ lệ mắc bệnh.
Nguyên nhân được chia thành hóa học, vi khuẩn và virus. Trong số vi khuẩn, Chlamydia là thường gặp nhất, còn lậu cầu gây hậu quả nặng nề nhất.
Tỷ lệ mắc toàn cầu khoảng 2,04%, ước tính khoảng 10.000 ca mỗi năm.1) Có sự khác biệt theo vùng: 1,36% ở các nước phát triển và lên tới 6,90% ở các nước thu nhập thấp.
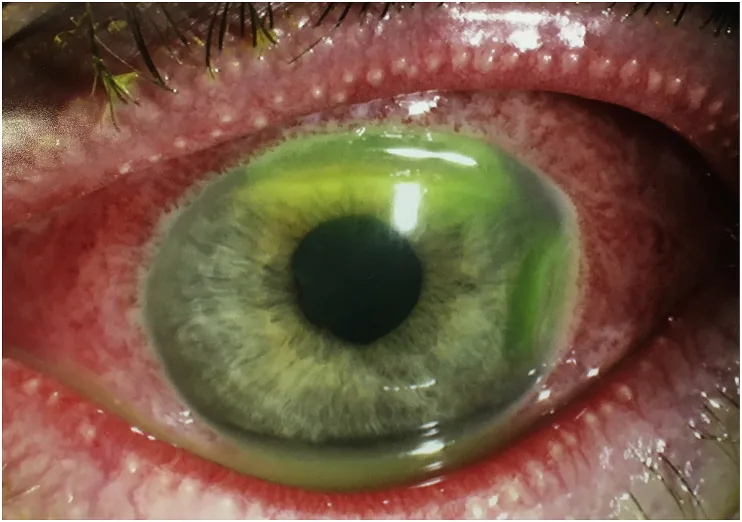
Trẻ sơ sinh không thể kêu ca triệu chứng. Cha mẹ hoặc nhân viên y tế quan sát khách quan.
Ở trẻ sơ sinh, có sự giảm tiết nước mắt, thiếu IgA tiết và giảm hoạt động lysozyme, khiến trẻ dễ bị nhiễm trùng.
Thời điểm khởi phát là manh mối quan trọng nhất để ước tính nguyên nhân. Dưới đây là các dấu hiệu đặc trưng của từng nguyên nhân.
Hóa chất
Thời điểm khởi phát: Trong vòng 24 giờ sau sinh
Dấu hiệu: Chỉ sung huyết nhẹ và chảy nước mắt
Diễn tiến: Tự hết trong 2-4 ngày
Lậu cầu
Thời điểm khởi phát: 1–3 ngày sau sinh
Triệu chứng: Chảy mủ mắt nhiều (mắt mủ), sưng mí mắt nặng
Đặc điểm: Vi khuẩn duy nhất có thể bám và xâm nhập biểu mô giác mạc khỏe mạnh. Nguy cơ loét giác mạc → thủng → viêm nội nhãn
Chlamydia
Thời điểm khởi phát: 3–10 ngày sau sinh
Triệu chứng: Viêm kết mạc giả mạc (không có nang), sung huyết kết mạc mi mượt như nhung, chảy máu mắt
Biến chứng: Viêm mũi họng và viêm phổi gặp ở 10-20%
Virus (HSV)
Thời điểm khởi phát: 1-2 tuần sau sinh
Dấu hiệu: Loét giác mạc dạng nhánh nhỏ hoặc dạng bản đồ (ở trẻ sơ sinh, dấu hiệu điển hình hiếm gặp)
Lưu ý: Nhiễm HSV ở trẻ sơ sinh có thể tiến triển thành nhiễm trùng toàn thân
Moraxella xuất hiện sau 7-10 ngày tuổi và được gọi là viêm kết mạc giả lậu
Thời điểm khởi phát là manh mối quan trọng nhất để ước tính nguyên nhân. Khởi phát do hóa chất trong vòng 24 giờ, do lậu cầu trong 1-3 ngày sau sinh, do Chlamydia trong 3-10 ngày, do herpes simplex trong 1-2 tuần. Tuy nhiên, chẩn đoán xác định cần xét nghiệm vi sinh.
Nhiễm trùng qua đường sinh dục là đường lây nhiễm phổ biến nhất. Các bệnh lây truyền qua đường tình dục ở mẹ là yếu tố nguy cơ chính.
Các yếu tố nguy cơ khác bao gồm:
Phòng ngừa bằng thuốc nhỏ mắt bắt đầu bằng phương pháp Crede (bạc nitrat 1%) có hiệu quả, và một đánh giá Cochrane trên 30 thử nghiệm và 79.198 trẻ sơ sinh cho thấy việc sử dụng thuốc dự phòng làm giảm tỷ lệ viêm kết mạc do mọi nguyên nhân (mức độ chắc chắn trung bình). 2)
Năm loại thuốc dự phòng được WHO khuyến cáo như sau: 2)
Ngay cả với sinh mổ, tỷ lệ mắc được báo cáo là 1,88% và không thể phòng ngừa hoàn toàn. 1)Vì nhiễm trùng có thể xảy ra qua các đường khác ngoài đường sinh dục (ví dụ nhiễm trùng đi lên), cần thận trọng ngay cả sau sinh mổ.
Phân biệt dựa trên thời điểm khởi phát là quan trọng nhất; tham khảo phần “Dấu hiệu lâm sàng” để ước tính nguyên nhân. Xét nghiệm vi sinh là cần thiết để chẩn đoán xác định.
Sự kết hợp giữa thời điểm khởi phát và kết quả nhuộm là chìa khóa chẩn đoán.
| Phương pháp nhuộm | Đối tượng | Kết quả quan sát |
|---|---|---|
| Nhuộm Gram | Lậu cầu | Song cầu khuẩn Gram âm bị thực bào bởi bạch cầu trung tính |
| Nhuộm Giemsa | Chlamydia | Thể vùi (thể Prowazek) |
| Nhuộm fluorescein | Tổn thương giác mạc | Xác nhận khuyết tật biểu mô dưới ánh sáng xanh coban |
Điều quan trọng là loại trừ các bệnh có triệu chứng tương tự.
Điều trị được lựa chọn dựa trên nguyên nhân. Tập trung vào điều trị tại Nhật Bản, bổ sung các phác đồ tiêu chuẩn quốc tế.
Dưới đây là phác đồ điều trị tại Nhật Bản.
| Nguyên nhân | Điều trị được khuyến nghị |
|---|---|
| Hóa chất | Nước mắt nhân tạo QID (chờ tự khỏi) |
| Lậu cầu | Ceftriaxone 25-50 mg/kg liều duy nhất |
| Chlamydia | Azithromycin 20 mg/kg trong 3 ngày4) |
| Virus herpes simplex | Acyclovir IV 45 mg/kg/ngày trong 14–21 ngày |
Erythromycin uống có hiệu quả như liệu pháp toàn thân cho viêm kết mạc do Chlamydia, nhưng cần lưu ý nguy cơ liên quan đến hẹp môn vị phì đại ở trẻ sơ sinh (IHPS).
Ở trẻ sơ sinh, sử dụng ceftriaxone có nguy cơ tăng bilirubin máu. 3) Do đó, trong các trường hợp nặng có biến chứng viêm mô tế bào ổ mắt, khuyến cáo sử dụng cefotaxime. Điều quan trọng là lựa chọn điều trị sau khi kiểm tra tình trạng vàng da của trẻ sơ sinh.
Mắt của trẻ sơ sinh dễ bị nhiễm trùng hơn so với người lớn. Các yếu tố chính như sau:
Màng giả là fibrin, bạch cầu trung tính và dịch tiết viêm bám vào kết mạc. Trong viêm kết mạc do Chlamydia, không hình thành nang do mô tuyến chưa phát triển (viêm kết mạc màng giả).
Lậu cầu là vi khuẩn duy nhất có thể lây nhiễm vào mắt có biểu mô giác mạc khỏe mạnh. Khả năng gây bệnh của nó là do các cơ chế sau.
Tại Kenya, có báo cáo rằng tới 16% trẻ em mắc bệnh bị tổn thương giác mạc, 2) và điều trị sớm là rất cần thiết.
Chlamydia ( Chlamydia trachomatis ) là một ký sinh trùng nội bào bắt buộc. Bên ngoài tế bào, nó tồn tại dưới dạng thể cơ bản lây nhiễm (EB), và bên trong tế bào, nó chuyển đổi thành thể lưới sao chép (RB). Hình thành thể vùi (thể Prowazek) bên trong các tế bào biểu mô bị nhiễm. Trong viêm kết mạc thể vùi ở người lớn, có nhiều nang rắn lớn ở vòm kết mạc dưới, trong khi viêm kết mạc thể vùi ở trẻ sơ sinh xuất hiện khoảng 7 ngày sau sinh và đặc trưng bởi không có nang do mô lympho chưa phát triển.
Ngoài các tác nhân gây bệnh chính truyền thống, các báo cáo về tác nhân gây bệnh mới đang được tích lũy.
Mechel và cộng sự (2021) đã mô tả trường hợp báo cáo đầu tiên về viêm kết mạc sơ sinh do SARS-CoV-2 ở một bé gái 4 ngày tuổi. 7)Biểu hiện xuất huyết dưới kết mạc và dịch tiết mắt nhầy mủ, tự thoái lui trong 8 ngày.
Albuquerque và cộng sự (2024) báo cáo rằng Neisseria meningitidis chiếm 1-2% các trường hợp viêm kết mạc sơ sinh, với nguy cơ 10-29% tiến triển thành bệnh xâm lấn. 5)Tiêm tĩnh mạch cefotaxime 200 mg/kg/ngày trong 7 ngày đã đạt được khỏi hoàn toàn.
Merzouk et al. (2025) báo cáo rằng trực khuẩn Gram âm đường ruột (như E. coli) đang gia tăng trong các nhiễm trùng liên quan đến NICU. Tỷ lệ mang E. coli ở mẹ là 19,9%, và tỷ lệ lây truyền dọc là 21,4%. 8)
Das (2023) báo cáo trong một nghiên cứu tại Hàn Quốc rằng 1,2% viêm kết mạc sơ sinh do Acinetobacter baumannii và 52,4% do S. aureus. 6) Nhiễm khuẩn bệnh viện liên quan đến NICU do A. baumannii đa kháng thuốc đang trở thành vấn đề.
Đánh giá của Cochrane (Malik and Gilbert 2022) kết luận rằng ưu thế giữa các loại thuốc dự phòng hiện chưa được xác lập, và việc lựa chọn thuốc dự phòng tối ưu là một chủ đề nghiên cứu trong tương lai. 2)
Law et al. (2024) đã báo cáo hai trường hợp viêm kết mạc sơ sinh tiến triển thành viêm mô tế bào ổ mắt do chậm trễ điều trị.3) Điều này một lần nữa nhấn mạnh tầm quan trọng của can thiệp chẩn đoán và điều trị sớm.
Asiamah R, Owusu G, Amoako PT, et al. Epidemiology of ophthalmia neonatorum: a systematic review and meta-analysis. BMC Pediatr. 2025;25:31.
Malik ANJ, Gilbert C. Cochrane corner: interventions for preventing ophthalmia neonatorum. Eye. 2022;36:356-357.
Law NL, Tan VC, Lim TH, et al. Ophthalmia neonatorum complicated with neonatal orbital cellulitis: A case series. Malays Fam Physician. 2024;19:5.
Nwokeji I, Ding K, Ketner S. A Case of Neonatal Chlamydial Conjunctivitis. Cureus. 2024;16(7):e64463.
Albuquerque C, Dias ME, Pelicano M, et al. Neisseria meningitidis: The Unforeseen Agent of Acute Neonatal Conjunctivitis. Cureus. 2024;16(7):e65681.
Das G. Acinetobacter baumannii ophthalmia neonatorum - A very rare presentation. Indian J Ophthalmol. 2023;71:2595-2597.
Mechel E, Trinh M, Kodsi S, et al. Ophthalmia neonatorum as the presenting sign of SARS-CoV-2. J AAPOS. 2021;25:230-231.
Merzouk B, Schwartzman K, Yossuck P, et al. A Rare Case of Neonatal Escherichia coli Conjunctivitis With Maternal Asymptomatic Bacteriuria. Cureus. 2025;17(9):e92936.